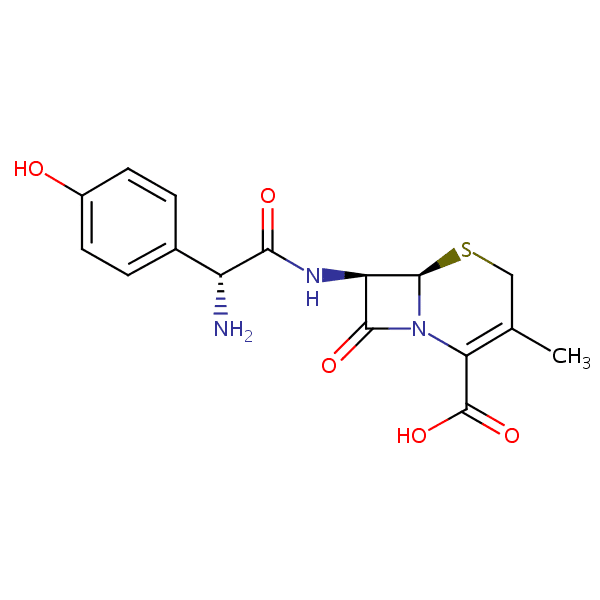
El cefadroxilo es un antibiótico que se usa para tratar enfermedades generadas por bacterias, como infecciones cutáneas, de la garganta, generalmente en las amígdalas y el tracto urinario. Pertenece a la clase de antibióticos cefalosporínicos y funciona al matar las bacterias. Recuerde que este es un artículo informativo, por lo que siempre debe consultar con su médico antes de tomar cualquier medicamento.

¿Qué es y para qué sirve?
El cefadroxilo es un antibiótico que pertenece al grupo de las cefalosporinas de primera generación. Actúa de modo similar a la cefalexina (otro medicamento perteneciente al grupo de las cefalosporina de la primera generación), pero debido a que genera concentraciones en la sangre y en orina mayores a los de de la cefalexina, el cefadroxilo sólo puede ser administrado una o dos veces por día.
Al igual que otras cefalosporinas, el cefadroxil inhibe el crecimiento bacteriano al interferir con la síntesis de la pared bacteriana. Las cefalosporinas se unen a las enzimas transpeptidasas que sirven para crear los enlaces entre las cadenas de peptidoglicano (el polímero que es esencial para la formación de la pared celular bacteriana).
La inhibición de la actividad de las transpeptidasa compromete la estabilidad de la pared celular bacteriana, provocando la muerte de las células bacterianas que se encuentran creciendo en esta.
El cefadroxil se usa para tratar las infecciones que van desde nivel leve a moderado, causadas por gérmenes Gram-positivos y Gram-negativos sensibles a las cefalosporinas, que incluyen: infecciones del tracto respiratorio, como laringo traqueítis, traqueobronquitis, bronquitis aguda y crónica y bronconeumonía.
Complicaciones infecciosas de los estados gripales, como amigdalitis, faringitis, sinusitis, otitis y mastoiditis. Infecciones hepato-digestivas, como de la vesícula biliar, colitis anogyla y gastroenteritis. Infecciones del tracto urinario, como uretritis, cistitis, pielitis y pielonefritis. Infecciones ginecológicas, enfermedades infecciosas infantiles e infecciones de la piel y tejidos blandos.
Nombre comercial
Las marcas más conocidas que comercializan el cefadroxilo con Duracef, Cefadroxilo Clariana y Cefadroxilo Sabater. Existen muchas otras marcas dependiendo del país, entre las cuales están: Adrofez (Laboratorios Chile, Chile). Amben (Medochemie, Hong Kong). Androxyl (Duopharma, Hong Kong). Apo-cefadroxil (Apotex, Canadá). Baxam (Bristol-Myers Squibb, Inglaterra). Baxan (Bristol-Myers Squibb, Inglaterra). Baxon (Bristol-Myers Squibb, Inglaterra).

Bidocef (Bristol-Myers Squibb, Alemania). Biodroxil (Biochemie, Austria, Hong Kong, Chile, Hungría, República Checa). Biodroxil (Biochemie, Singapur). Biofaxil (Lepori, Portugal). Cedrox (Hexal, Alemania, República Checa). Cefacile (Bristol-Myers Squibb, Portugal). Cefadril (AGIPS, Italia). Cefadril (LSP, Tailandia). Cefadrox (Salutas, República Checa). Cefadrox (Mer-National, Sudáfrica). Cefadroxil (Bristol-Myers Squibb, Estados Unidos). Cefadroxon (Sanval, Brasil).
Cefalom (Help, Grecia). Cefaxom (Bristol-Myers Squibb, Suecia). Ceforal (Euro-Labor, Portugal). Cefra (OM, Portugal). Cefroxil (Bristol-Myers Squibb, España). Ceoxil (Magis, Italia). Cephos (Ct, Italia). Cipadur (Cipla-Medpro, Sudáfrica). Crenodyn (Francia, Italia). Dacef (Aspen, Sudáfrica). Drocef (Eurofarma, Brasil). Drofaxil (Royton, Brasil). Droxicef (Alfa Farmaceutici, Italia). Duracef (Juste, España, Bélgica, Austria, Hong Kong, México, Israel, Finlandia, Hungría, República Checa).
Duracef (Bristol-Myers Squibb, Sudáfrica). Duricef (Bristol-Myers Squibb, Estados Unidos, Bélgica, Canadá, Tailandia). Egobiótico (Cassara, Argentina). Foxil (Ibirn, Italia). Gruncef (Grunenthal, Alemania). Ibidroxil (Ibi, Italia). Kefroxil (Wharton, Italia). Kleotrat (Kleva, Grecia). Moxacef (Bristol-Myers Squibb, Bélgica). Moxacef (Bristol-Myers Squibb, Países Bajos). Nefalox (Lamda, Grecia). Neo Cefadril (Neo Quimica, Brasil). Nu-Cefadroxil (Nu-Pharm, Canadá).
Oracefal (Bristol-Myers Squibb, Francia). Oradroxil (Lampugnani, Italia). Sedral (Banyu, Japón). Sofidrox (Xepa-Soul Pattinson, Singapur, Malasia, Hong Kong). Ultracef (Bristol-Myers Squibb, Estados Unidos, Irlanda).
Mecanismo de acción
El cefadroxilo se integra y apaga o inactiva las proteínas de unión a la penicilina (PBP) que se encuentran en la pared celular bacteriana, en la parte interior. Las PBP son enzimas que intervienen en las fases terminales de conexión de la pared celular bacteriana y remodelación de la pared celular durante el crecimiento y la separación.
La inactivación de las PBP interfiere con la reticulación (reacción química que se encuentra en la química de los polímeros) de las cadenas de peptidoglicano necesarias para la resistencia y la rigidez de la pared celular bacteriana. Esto da como resultado el debilitamiento de la pared celular bacteriana y causa la lisis celular (descomposición de la membrana de una célula, a menudo por mecanismos virales, enzimática u osmótica que comprometen su integridad).
En otras palabras, luego de este proceso, lo que logra el cefadroxilo es disminuir y eliminar las bacterias alojadas en la pared celular bacteriana, y gracias a ello se clasifica el medicamento como un antibiótico.
Interacciones
Si toma otros medicamentos o productos de venta libre al mismo tiempo que toma este medicamento, los efectos del cefadroxilo podrían cambiar. Esto puede aumentar el riesgo de efectos secundarios o hacer que su medicamento funcione incorrectamente. Informe a su médico sobre los medicamentos, vitaminas y suplementos naturales que está usando para que pueda ayudarlo a prevenir o controlar la interacción de los medicamentos.
El cefadroxilo puede interactuar con varios medicamentos y productos, entre los más resaltantes están: balsalazida, bumetanida, cloranfenicol, desogestrel, ácido etacrínico, furosemida, levonorgestrel, norelgestromina, noretindrona, norgestrel, acetaminofeno, Advair Diskus (fluticasona / salmeterol), Advil (ibuprofeno), amoxicilina, Ativan (lorazepam), Bactrim (sulfametoxazol / trimetoprim), Benadryl (difenhidramina), cefalexina.
Control (fenilpropanolamina), Cozaar (losartan), Crestor (rosuvastatin), Dologen (acetaminofeno / dexbromfeniramina), Fleet Enema (bifosfato de sodio / fosfato de sodio), ibuprofeno, Lipitor (atorvastatin), MiraLax (polietilenglicol 3350), Paracetamol (acetaminofeno), Sinemet (carbidopa / levodopa), Singulair (montelukast), Synthroid (levotiroxina), Tylenol (acetaminofeno), vitamina B12 (cianocobalamina), vitamina C (ácido ascórbico), vitamina D3 (colecalciferol).
Voltaren gel (diclofenac tópico), Xanax (alprazolam) y Zoloft (sertralina). Además, el cefadroxilo también puede tener interacciones con algunas enfermedades tales como, la colitis, disfunción renal, diálisis y trastornos convulsivos.
Efectos adversos
Junto con sus efectos necesarios, el cefadroxilo puede causar algunos efectos no deseados. Aunque no todos estos efectos secundarios pueden ocurrir, si ocurren pueden necesitar atención médica.
El cefadroxilo se encuentran entre los antibióticos menos tóxicos, la mayoría de las reacciones adversas de hecho se refieren a reacciones de hipersensibilidad individuales, tales como alergias de ácido peniciloico (un producto de la degradación de estos fármacos) que se manifiestan con erupciones o fiebre. En pocos casos, puede llegar a ocurrir un choque anafiláctico.
El uso prolongado o la toma de grandes dosis también pueden causar daño a los riñones y empobrecimiento de la flora bacteriana intestinal, teniendo como consecuencia, la posible superinfección intestinal por microorganismos oportunistas resistentes al antibiótico.
El cefadroxilo nunca debe tomarse en combinación con etanol, ya que puede conducir a un efecto parecido al que se genera con el disulfiram (la inhibición de los aldehídos de deshidrogenasa, luego de la ingesta de etanol, puede generar un aumento de los acetaldehídos y generar síntomas tales como náuseas, vómitos, rubor, hipotensión y dolor de cabeza).
Especialmente en el caso de necesitar terapia prolongada o a largo plazo, y en particular para aquellas personas predispuestas o particularmente sensibles, generalmente es posible que se generen los siguientes efectos: en personas con trastornos gastrointestinales: sensación de náuseas, arcadas, diarrea, dolor abdominal. Reacciones alérgicas: prurito, urticaria, reacciones anafilácticas (poco frecuentes).

Los siguientes efectos no son tan comunes pero igualmente se deben tomar en cuenta. En personas con función hepática anormal: enzimas hepáticas elevadas, hepatitis transitoria e ictericia colestásica. Trastornos del sistema nervioso central: estado de nerviosismo, alteraciones del sueño, confusión, sensación de mareo. Anomalías en la función renal: nefritis intersticial.
Igualmente, se conocen ciertos efectos secundarios generales que podría generar el cefadroxilo, tales como: malestar o dolor estomacal, náuseas, vómitos, diarrea, músculos rígidos o tensos, dolor en las articulaciones, sentirse inquieto o hiperactivo, gusto inusual o desagradable en su boca, picazón o erupción cutánea y picazón o secreción vaginal.
Informe a su médico de igual manera si presenta alguno de los siguientes efectos adversos, poco probables, pero que podrían llegar a ser muy graves: náuseas o vómitos persistentes, ojos o piel amarillentas, orina oscura, nuevos signos de infección (por ejemplo, dolor de garganta persistente o fiebre), moretones o sangrado fácil, cambios en la cantidad de orina y cambios mentales o anímicos (como confusión).
Contraindicaciones
El cefadroxil está contraindicado en personas con hipersensibilidad a componentes u otras sustancias químicamente relacionadas con este medicamento, particularmente a penicilinas, cefalosporinas y antibióticos beta-lactámicos. En cuanto a la ingesta de cefadroxil durante el embarazo, los estudios realizados hasta la fecha no han revelado efectos tóxicos o teratogénicos en el feto.
En cualquier caso, se recomienda usarlo con receta y bajo estricta supervisión médica. Las mismas precauciones deben tomarse en caso de amamantamiento, ya que la sustancia activa aparece en los rastros de la leche materna.
Las siguientes condiciones están contraindicadas con este medicamento. Consulte con su médico si tiene alguno de los siguientes: infección por Clostridium difficile, deficiencia renal de leve a moderada y alergias a las cefalosporinas y betalactamas.
Infección viral
El cefadroxilo no trata la infección viral (por ejemplo, el resfriado común). Es poco probable que la prescripción en ausencia de una infección bacteriana demostrada, muy sospechada o una indicación profiláctica proporcione beneficios al paciente, además podría aumentar el riesgo de desarrollo de bacterias resistentes a estos medicamentos. Igualmente se debe indicar a los pacientes que completen el tratamiento completo, incluso si se sienten mejor antes.

Hipersensibilidad a la cefalosporina, hipersensibilidad a la penicilina
El cefadroxilo está contraindicado en pacientes con hipersensibilidad a la cefalosporina o hipersensibilidad a la cefamicina y debe utilizarse con cuidado en pacientes con hipersensibilidad a la penicilina. La similitud estructural entre cefadroxilo y penicilina significa que puede haber reactividad cruzada.
Las penicilinas pueden causar una variedad de reacciones de hipersensibilidad que van desde una erupción leve a una anafilaxia mortal. La incidencia de hipersensibilidad a las cefalosporinas es aproximadamente del 3 % al 7% en pacientes con antecedentes documentados de hipersensibilidad a la penicilina.
El cefadroxilo debe usarse con precaución en pacientes que hayan tenido una reacción de tipo retardado a la penicilina o medicamentos relacionados. Se han producido reacciones similares a la enfermedad del suero después de un segundo ciclo de terapia.
Enfermedad renal, insuficiencia renal
El cefadroxilo debe usarse con precaución en pacientes con enfermedad renal o insuficiencia renal porque este medicamento se elimina a través de mecanismos renales. Es posible que se deban reducir las dosis para estos pacientes.
Colitis, diarrea, enfermedad gastrointestinal, enfermedad inflamatoria del intestino, colitis pseudomembranosa, colitis ulcerosa
Casi todos los agentes antibacterianos se han asociado con la colitis pseudomembranosa (colitis asociada a antibióticos) que puede variar en severidad de leve a potencialmente mortal. En el colon, puede existir un sobrecrecimiento de clostridium cuando la flora normal se altera después de la administración de antibacterianos. La toxina producida por Clostridium difficile es una causa primaria de colitis pseudomembranosa.
Se sabe que el uso sistémico de antibióticos predispone a los pacientes al desarrollo de colitis pseudomembranosa. Se debe considerar el diagnóstico de colitis pseudomembranosa en pacientes que presentan diarrea después de la administración de cefadroxilo. Los antibióticos sistémicos se deben prescribir con precaución a los pacientes con enfermedad inflamatoria del intestino, como colitis ulcerosa u otra enfermedad gastrointestinal.
Si se desarrolla diarrea durante el tratamiento, el medicamento debe suspenderse. Después del diagnóstico de colitis pseudomembranosa, se deben instituir medidas terapéuticas y en casos más leves, la colitis puede responder a la interrupción del agente ofensor. En casos moderados a severos, los fluidos y electrolitos, la suplementación de proteínas y el tratamiento con un antibacteriano eficaz contra Clostridium difficile pueden ser justificados.
Los productos que inhiben el peristaltismo están contraindicados en esta situación clínica. Los profesionales deben ser conscientes de que se ha observado que la colitis asociada a antibióticos ocurre más de dos meses o más luego de la interrupción de la terapia sistémica con antibióticos; se debe tomar una historia médica cuidadosa.
Coagulopatía, deficiencia de vitamina K
Todas las cefalosporinas, como el cefadroxilo, rara vez pueden causar hipoprotrombinemia y tienen potencial de causar hemorragia. Las cefalosporinas que contienen la cadena lateral de metiltiotetrazol (MTT) (por ejemplo, cefoperazona, cefamandol, cefotetan), se han asociado con una posibilidad más alta de riesgo de hemorragia.
Las cefalosporinas deben ser usadas con cuidado en pacientes de edad avanzada y pacientes con una coagulopatía preexistente (deficiencia de vitamina K) porque estos pacientes tienen un mayor riesgo de desarrollar complicaciones hemorrágicas.
Inyecciones intramusculares
Las inyecciones intramusculares deben ser administradas con cuidado a los pacientes que reciben cefadroxilo. Las inyecciones IM pueden causar sangrado, moretones o hematomas debido a un efecto de hipoprotrombinemia secundario a la terapia con cefalosporina.
Geriátrico
El cefadroxilo se elimina por vía renal. Debido a que los pacientes geriátricos tienen más probabilidades de tener una función renal disminuida, se debe tener cuidado en la selección de la dosis, y puede ser útil para controlar la función renal. En la experiencia clínica informada con cefadroxilo, no se han identificado diferencias en las respuestas entre pacientes adultos mayores y jóvenes, pero no se puede descartar una mayor sensibilidad de algunos pacientes mayores.
El Acta Ómnibus de Reconciliación Presupuestaria (OBRA) regula el uso de medicamentos en residentes de centros de cuidado a largo plazo. Según OBRA, el uso de antibióticos debe limitarse a infecciones bacterianas confirmadas o sospechadas.
Los antibióticos no son selectivos y pueden dar como resultado la erradicación de microorganismos beneficiosos a la vez que promueven la aparición de otros no deseados, generando infecciones secundarias como aftas orales, colitis o vaginitis. Cualquier antibiótico puede causar diarrea, náuseas, vómitos, anorexia y reacciones de hipersensibilidad.
Dosis
Las dosis que se mencionarán a continuación hacen referencia a las dosis generales tomadas de cefadroxil. Sin embargo, recuerde que este es un artículo informativo, que no debe automedicarse y siempre debe consultar antes con su médico.
Dosis habitual en adultos para la profilaxis de endocarditis bacteriana: 2 g por vía oral como dosis única, una hora antes del procedimiento. Dosis habitual en adultos para pielonefritis: sin complicaciones, 1 g por vía oral cada 12 horas durante 14 días. Dosis usual en adultos para infecciones de piel o tejidos blandos: 1 g por día vía oral, en 1 o 2 dosis divididas.
Dosis habitual en adultos para amigdalitis o faringitis: 1 g por día vía oral, en 1 o 2 dosis divididas durante 10 días. Dosis habitual en adultos para la infección del tracto respiratorio superior: 500 mg por vía oral cada 12 horas, o 1 g por vía oral cada 24 horas durante 7 a 10 días. Dosis habitual en adultos para infección del tracto urinario: sin complicaciones, de 1 a 2 g por día vía oral, en 1 a 2 dosis divididas; complicado, 1 g por vía oral dos veces al día.
Ajustes de dosis renal: CrCl de 25 a 50 ml por min, 1 g por vía oral seguido de 500 mg por vía oral cada 12 horas. CrCl de 10 a 25 ml por min, 1 g por vía oral seguido de 500 mg por vía oral cada 24 horas. CrCl de 0 a 10 ml por min, 1 g por vía oral seguido de 500 mg por vía oral cada 36 horas.
Dosis pediátrica
Las dosis que se mencionarán a continuación hacen referencia a las dosis pediátricas generales tomadas de cefadroxil. Sin embargo, recuerde que este es un artículo informativo, que no debe automedicarse y siempre debe consultar antes con su médico.
Dosis pediátrica habitual para la profilaxis de la endocarditis bacteriana: de 1 a 18 años y 39 kg o menos, 50 mg por kg por vía oral, sin exceder los 2 g, administrados una sola vez, 1 hora antes del procedimiento. De 1 a 18 años y 40 kg o más, 2 g por vía oral, administrados una sola vez 1 hora antes del procedimiento. Dosis pediátrica habitual para la infección del tracto urinario: 1 mes o más, 15 mg por kg vía oral cada 12 horas, sin exceder los 2 g, por 24 horas.
Dosis pediátrica habitual para la infección de la piel o tejidos blandos: 1 mes o más, 15 mg por kg vía oral cada 12 horas, sin exceder los 2 g, por 24 horas. Dosis pediátrica habitual para la amigdalitis o faringitis: 1 mes o más, 30 mg por kg por día vía oral, en 1 a 2 dosis divididas, sin exceder los 2 g por 24 horas. Dosis pediátrica habitual para el impétigo: 1 mes o más, 30 mg por kg por día vía oral, en 1 a 2 dosis divididas, sin exceder los 2 g por 24 horas.
Embarazo
El cefadroxilo está en la categoría B de riesgo de embarazo de la FDA. Los estudios reproductivos en animales no han indicado un riesgo de alteración de la fertilidad o daño al feto, sin embargo, no hay estudios adecuados y controlados durante el embarazo humano.

Debido a que los estudios en animales no son predictivos de la respuesta humana, se debe tener precaución al recetar este medicamento durante el embarazo, teniendo en cuenta los beneficios versus los riesgos del tratamiento.
Igualmente, el estudio de vigilancia de Michigan Medicaid no revela una asociación entre el cefadroxilo y los defectos congénitos. Este informe es un resumen de la información de dos estudios, uno en el que 99 de 104,000 mujeres embarazadas de 1980 a 1983, y el otro en el que 722 de 229,000 mujeres embarazadas de 1985 a 1992, recibieron cefadroxilo.
En el primer estudio, se observaron ocho defectos totales y un defecto cardiovascular (seis y uno se esperaban, respectivamente). En el segundo estudio, se observaron menos defectos totales y cardiovasculares de lo esperado. Además, el paladar hendido no se observó en ninguno de los estudios.
Lactancia
Las cefalosporinas, como el cefadroxilo, se excretan en la leche materna en pequeñas cantidades. El fabricante recomienda que el cefadroxilo se use con precaución durante la lactancia y se deben considerar los beneficios versus los riesgos. Las complicaciones potenciales poco comunes en el lactante incluyen alteraciones de la flora intestinal que pueden provocar diarrea u otras complicaciones relacionadas (por ejemplo, deshidratación).

Sin embargo, la Academia Estadounidense de Pediatría (AAP, por sus siglas en inglés) generalmente considera que el cefadroxilo es compatible para su uso en mujeres en periodo de lactancia. Considere los beneficios de la lactancia materna, el riesgo de una potencial exposición al medicamento infantil y el riesgo de una afección no tratada o tratada inadecuadamente.
Si un bebé que está amamantando experimenta un efecto adverso relacionado con un medicamento administrado por la madre, se recomienda a los proveedores de atención médica que notifiquen los efectos adversos a la FDA.
Cefadroxilo y alcohol
La mezcla de alcohol y algunos medicamentos puede ser peligrosa. Los doctores generalmente indican evitar en lo mayor posible la ingesta de alcohol mientras se está bajo algún tratamiento médico, ya que el alcohol no solo puede reaccionar y modificar la capacidad de un medicamento para funcionar como debe, sino que la interacción del alcohol y los medicamentos también podría generar efectos secundarios severos.

Antes de determinar si se puede o no tomar alcohol mientras se está bajo el tratamiento de cefadroxilo, veremos un poco la seguridad en general de mezclar alcohol y antibióticos. También se explicarán qué efectos puede tener el alcohol en la capacidad de su cuerpo para combatir una infección.
Interacciones
Los antibióticos generalmente están entre las medicinas que no deberían mezclarse con el consumo de alcohol. El alcohol, normalmente no conlleva a que un antibiótico sea vuelva menos efectivo para el tratamiento de una infección, pero si puede agravar los efectos secundarios que producen el alcohol y los antibióticos, los cuales pueden llegar a ser muy peligrosos.
Los efectos secundarios en específico que un antibiótico podría generar dependen del tipo de medicina. Sin embargo, se pueden determinar algunos efectos secundarios generales en los antibióticos, los cuales son: náuseas, aumento de somnolencia, mareos, aturdimiento y diarrea.
El alcohol, si se toma en grandes cantidades, también puede causar varios efectos secundarios. Estos pueden incluir: dolor de barriga, problemas digestivos diarrea y úlceras, y cansancio.

La combinación de alcohol y antibióticos puede empeorar todos estos síntomas mencionados. Esto es especialmente cierto con determinados tipos de antibióticos. Los medicamentos como el trimetoprim, el sulfametoxazol y el metronidazol pueden provocar efectos secundarios más graves si se mezclan con la ingesta de alcohol. Estos pueden incluir: náuseas severas, vómitos y diarrea.
Los signos de una reacción negativa mayor de alcohol y antibiótico incluyen: enrojecimiento (enrojecimiento y calentamiento de la piel), dolor de cabeza intenso y frecuencia cardíaca acelerada. En la mayoría de los casos, estos efectos secundarios desaparecen por sí solos. Si cree que está teniendo una emergencia médica, llame a emergencias inmediatamente.
¿Qué hacer?
La etiqueta de advertencia de su antibiótico debe incluir información sobre el consumo de alcohol. Hable con su médico o farmacéutico si no está seguro de los detalles de sus medicamentos. Generalmente, una bebida ocasional está bien no generará efectos mayores, pero eso probablemente dependa de su edad, estado general de salud y el tipo de medicamento que esté tomando.
Si su médico le dice que no debe beber alcohol, pregunte también cuánto tiempo debe esperar antes de beber nuevamente. Es posible que deba esperar al menos 72 horas después de finalizar su ciclo de antibióticos antes de tomar cualquier tipo de alcohol.

Efectos del alcohol sobre la curación de una infección
El consumo de alcohol no hará que su antibiótico no funcione para tratar la infección. Igualmente, puede interferir con la sanación de su infección de otras maneras. Reposar lo suficiente y mantener una dieta balanceada lo ayudarán a recuperarse de una enfermedad o infección y beber alcohol podría interferir con estos factores. Por ejemplo, beber alcohol puede interrumpir sus patrones de sueño o que duerma bien por la noche.
El alcohol también puede evitar que su cuerpo absorba nutrientes vitales. Puede aumentar sus niveles de azúcar en la sangre y disminuir sus niveles de energía y todos estos factores pueden reducir la capacidad de su cuerpo de recuperarse de una infección. El consumo excesivo y crónico de alcohol pueden ser perjudiciales, ya sea tomando medicamentos o no.
Debe tener en mente que el alcohol no se refiere nada más a bebidas alcohólicas como la cerveza, el vino, el licor general y las bebidas mixtas como cócteles. Puede haber ciertos enjuagues bucales y medicinas para tratar el resfriado que contengan alcohol. Revise la etiqueta de los ingredientes en estos productos y cualquier otro que consuma si ha sufrido de una reacción de alcohol y antibiótico en el pasado. Pregúntele a su médico si es seguro que use estos productos mientras toma un antibiótico.
Antibióticos comunes
Los antibióticos son medicamentos fuertes. Su médico podría prescribirlos para combatir una infección bacteriana, ya que funcionan matando a las bacterias o impidiendo que las bacterias se multipliquen en su cuerpo, por lo que lo ayuda a recuperarse de su infección. Los antibióticos comunes incluyen: amoxicilina, azitromicina, cefalexina, doxiciclina, ciprofloxacina, penicilina y augmentin.
Los médicos generalmente indican la toma de antibióticos por pocos días. Generalmente, solo necesita tomar antibióticos por una semana o dos para tratar por completo y superar una infección.
Efectividad del antibiótico
Por lo general, el alcohol no afecta la eficacia de un antibiótico para combatir una infección, pero la combinación puede provocar efectos secundarios desagradables. Sin embargo, en algunas circunstancias los niveles de un medicamento en el torrente sanguíneo podrían cambiar, lo que podría alterar la efectividad de este.
El alcohol es metabolizado (descompuesto) en el hígado por las enzimas. Algunos medicamentos también son metabolizados por las mismas enzimas o algunas similares. Dependiendo de la frecuencia y la cantidad de alcohol que se consuma, los cambios en estas enzimas pueden variar la forma en que se degradan los medicamentos en su cuerpo.
Por ejemplo, cuando se consume una cantidad intoxicante y aguda de alcohol, ciertas enzimas se “inhiben”, lo que significa que el medicamento no se puede descomponer de la manera más eficiente posible. Los niveles del medicamento en el cuerpo pueden aumentar porque no se metaboliza y excreta por completo, lo que podría conducir a una mayor toxicidad y efectos secundarios.

Alternativamente, cuando se abusa del alcohol crónicamente, como puede ocurrir en casos de alcoholismo, los niveles de enzimas pueden ser “inducidos”, lo que significa que el medicamento se descompone a un ritmo más eficiente y los niveles de este pueden disminuir en el cuerpo.
Cuando los niveles de antibióticos disminuyen en el torrente sanguíneo, es posible que su infección no se cure y que también se produzca alguna resistencia a los antibióticos. El efecto terapéutico que se desea puede no producirse con niveles de fármaco reducidos en el cuerpo.
Consulte con su médico o farmacéutico si su antibiótico tiene interacciones con alguna enzima hepática, y si le preocupa qué tan eficaz puede ser el antibiótico para su infección en función de cualquier interacción con otros medicamentos.
Algunos de los antibióticos que generan mayores complicaciones con la ingesta del alcohol son: sulfametoxazol o trimetoprima, metronidazol, metronidazol vaginal, linezolid, tinidazol, cefotetan, rifampina, isoniazid, cicloserina, etionamida, voriconazol, ketoconazol, pirazinamida y talidomida.
Cefadroxil
Siendo el cefadroxil un antibiótico, todos los términos mencionados anteriormente aplican. Sin embargo, este medicamento no entra en la lista de aquellos que generan complicaciones más importantes. Siempre y cuando se tome alcohol con moderación, no se presentaran efectos indeseados mientras se mantiene el tratamiento de cefadroxil, y tampoco afectará la manera en que este funcione en su cuerpo.
Cefadroxilo vs amoxicilina
El cefadroxilo (solo receta) se utiliza mayormente para tratar infecciones bacterianas y está disponible como genérico. Sin embargo, si toma anticoagulantes, existe una mayor posibilidad de sangrado. Por otra parte, la amoxicilina (solo receta) también se utiliza para trata infecciones bacterianas y es el antibiótico de primera elección para los tipos más comunes de infecciones. Sin embargo, es posible que no funcione contra tipos de infecciones más severas o poco comunes.

Las ventajas del cefadroxilo son que está disponible como genérico y también viene en distintas presentaciones como tableta, cápsula y suspensión, que se usa para tratar muchos tipos de infecciones bacterianas, que puede tomarse con o sin comida y que generalmente tiene pocos efectos secundarios en comparación con otros antibióticos.
Las ventajas de la amoxicilina son que también está disponible como producto genérico, está disponible en tabletas, cápsulas y formas líquidas, que se usa para tratar los tipos más comunes de infecciones bacterianas y que los efectos secundarios generalmente no son tan malos en comparación con otros antibióticos.
Las desventajas del cefadroxilo son que si el paciente está tomando anticoagulantes, debe informar a su médico, ya que podría interactuar con sus medicamentos y hacer que tenga más probabilidades de sangrar. Puede que no sea una buena opción si tiene colitis u otros problemas del tracto digestivo. Igualmente consulte con su médico.
El cefadroxilo también puede afectar los resultados de ciertas pruebas de laboratorio, en dado caso informe a todos sus proveedores de atención médica que está tomando este medicamento. En cuanto a la amoxicilina, muchas bacterias han desarrollado resistencia a este antibiótico. También puede causar diarrea, náuseas y vómitos y las píldoras anticonceptivas pueden no funcionar tan bien para prevenir el embarazo cuando se toma este medicamento.
El cefadroxil se usa para tratar la infección en la piel y / o tejido subcutáneo, la faringitis estreptocócica, amigdalitis estreptocócica y la enfermedad infecciosa del tracto urinario.
Por otro lado, la amoxicilina se usa para tratar la infección del oído interno, la sinusitis, infección del tracto respiratorio inferior, infección de piel y tejidos blandos, infección del tracto urinario, heridas de mordida, fiebre asociada a bajos recuentos sanguíneos, faringitis estreptocócica, impétigo, melioidosis e infección protésica de la articulación.
El cefadroxil viene en distintas presentaciones como píldoras y versiones líquidas, como suspensión y jarabe. La amoxicilina viene también en forma de píldora, tabletas masticables, pastillas de liberación prolongada y presentaciones líquidas. En cuanto a los efectos secundarios, el cefadroxil no suele generar demasiados efectos secundarios importantes, a parte de los comunes que podría generar un antibiótico.
Los efectos secundarios más frecuentes de la amoxicilina son la diarrea (9%), náuseas (3%), sarpullido y ronchas en la piel (3%). Algunos posibles factores de riesgo en cuanto al cefadroxil son: alergia a la penicilina, historia de la alergia a la penicilina, nueva infección debido a las penicilinas, tomar cefadroxil por un largo tiempo, problemas o enfermedades relacionadas con los riñones, hemodialisis y diarrea.
En cuando a la amoxicilina serían la reacción alérgica seria a las penicilinas igualmente, historia de la alergia a la penicilina, historia de alergias múltiples, daño o problemas hepáticos existentes, tomar otros medicamentos que dañan el hígado, tomar la amoxicilina durante mucho tiempo, pacientes con edad avanzada, tomar medicamentos inmunosupresores, erupción y mononucleosis.
Cefadroxil cefalosporina
El cefadroxil es un antibiótico que pertenece a la categoría de cefalosporinas. Las cefalosporinas son un gran grupo de antibióticos derivados del moho Acremonium (anteriormente llamado Cephalosporium). Este molde produjo tres compuestos principales, históricamente llamados Cefalosporina N y C, y P, de los cuales se derivaron las primeras cefalosporinas.
Las cefalosporinas son medicamentos de tipo bactericidas, es decir, que matan bacterias, y su trabajo es parecido al de las penicilinas. Estas se integran y bloquean la actividad de las enzimas que se encargan de la fabricación de peptidoglicano, el cual es un componente importante de la pared celular bacteriana. Se les llaman antibióticos de amplio espectro ya que sirven para tratar una extensa variedad de bacterias.
Desde que se descubrió la primera cefalosporina en 1945, los científicos han trabajado para mejorar la estructura de las cefalosporinas para volverlas más efectivas contra una variedad más amplia de bacterias. Siempre que la estructura cambia, se genera una nueva “generación” de cefalosporinas, y hasta ahora existen cinco generaciones de cefalosporinas, y todas ellas comienzan con cef, ceph o kef.
Estas cinco generaciones de cefalosporinas son: inhibidores de las cefalosporinas / beta-lactamasa, cefalosporinas de primera generación, cefalosporinas de cuarta generación, cefalosporinas de próxima generación, cefalosporinas de segunda generación y cefalosporinas de tercera generación.
¿Qué son las cefalosporinas / inhibidores de la beta-lactamasa?
Los inhibidores de beta-lactamasa bloquean la actividad de las enzimas beta-lactamasas. Algunas especies de bacterias producen enzimas de este tipo, que segmentan el grupo betalactámico en antibióticos, como las cefalosporinas, y que tienen un anillo de beta-lactama en su estructura. Al hacerlo, la enzima beta-lactamasa inactiva el antibiótico y se vuelve resistente a este medicamento.
Para evitar el desarrollo de resistencia, los inhibidores de la beta-lactamasa se administran con antibióticos beta-lactámicos, por lo que se inhibe la acción de la beta-lactamasa. Esto tiende a ampliar el espectro de la actividad antibacteriana. Los antibióticos de este tipo son el avycaz y la zerbaxa.
¿Qué son las cefalosporinas de primera generación?
Las cefalosporinas de primera generación se llaman así ya que fueron el primer grupo de cefalosporinas descubiertas. Funcionan sobre todo contra bacterias de tipo gram positivas, como lo son los estafilococos y estreptococos. Cabe destacar que generan poca actividad en contra de las bacterias gramnegativas.
Los antibióticos que forman parte de este grupo son el cefadroxilo, la cefadrina, el cefalozin y la cefalexina.
¿Qué son las cefalosporinas de cuarta generación?
Las cefalosporinas de cuarta generación hacen referencia al cuarto grupo de cefalosporinas que se descubrieron. Se relacionan estructuralmente con las cefalosporinas de tercera generación, pero diferencian en que estas tienen un grupo adicional de amonio, lo que les deja penetrar de manera rápida a través de la membrana externa de bacterias Gram negativas, lo cual hace que mejore su actividad.
También son activos contra Enterobacteriaceae productoras de β-lactamasa que pueden inactivar cefalosporinas de tercera generación. Algunas cefalosporinas de cuarta generación tienen una actividad excelente contra bacterias gram-positivas tales como estafilococos sensibles a la meticilina, neumococos resistentes a la penicilina y estreptococos del grupo viridans.
El cefepime es la única cefalosporina de cuarta generación disponible en los Estados Unidos y el cefpirome está disponible en el extranjero.
¿Qué son las cefalosporinas de la próxima generación?
Las cefaloporinas se dividen en tres grupos: las cefalosporinas N y C que están químicamente relacionadas con las penicilinas y la cefalosporina P, un antibiótico esteroideo que se parece al ácido fusídico. El mecanismo de acción de las cefalosporinas es el mismo que las penicilinas. Interfieren con la síntesis de la pared celular bacteriana.
Las cefalosporinas de próxima generación serán el próximo lote de cefalosporinas producidas después de la cuarta generación de cefalosporinas. El antibiótico perteneciente a este grupo es la ceftarolina.
¿Qué son las cefalosporinas de segunda generación?
Las cefalosporinas de segunda generación son el grupo siguiente a las cefalosporinas de la primera generación. Los medicamentos pertenecientes a esta categoría son: loracarbef, cefotetan, cefuroximina, cefprozil y cefoxitina.
¿Qué son las cefalosporinas de tercera generación?
Las cefalosporinas de tercera generación son las que siguen a las cefalosporinas de segunda generación. Ninguna de estas cefalosporinas de tercera generación puede tratar todos los tipos de enfermedades infecciosas que se presenten. El cefotaxime y ceftizoxime son los mejores antibióticos que brindan cobertura grampositiva de todos los posibles agentes de tercera generación; la ceftazidima y cefoperazona son únicas ya que brindan cobertura antipseudomonal.
La ceftriaxona tiene una semivida larga que permite la administración una vez al día y todas las cefalosporinas de tercera generación a excepción de la cefoperazona penetran en el líquido cefalorraquídeo. Los tipos de antibióticos conocidos en esta categoría son: ceftibuten, ceftriaxona, cefotaxima, cefpodoximina, cefdinir, cefixima, cefditoren, ceftizomine, cefoperazona y ceftazidime.
Ampollas
Una ampolla es un bulbo sellado de vidrio o plástico que contiene soluciones de medicamentos para inyección hipodérmica o para utilizarlas mediante otra vía de administración. Una de las presentaciones del cefadroxilo es la ampolla, la cual se utiliza generalmente si el paciente no puede ingerir pastillas o comprimidos. Estas se usan normalmente en inyecciones.


Tabletas
Otra presentación del cefadroxilo son las tabletas. Estas son generalmente de 1g y se toman vía oral. Indicaciones para tomar tabletas de cefadroxilo: infecciones de las vías urinarias, de la piel y de la piel susceptible, faringitis o amigdalitis e impétigo.
Las dosis recomendadas para adultos son: IU no complicada: de 1 a 2 g una vez al día o en 2 dosis divididas. IU complicada: 2 g por día en 2 dosis divididas. Para infecciones de la piel y la estructura de la piel: 1 g una vez al día o en 2 dosis divididas. Faringitis o amigdalitis: 1 g una vez al día o en 2 dosis divididas durante 10 días. Disfunción renal: 1 g de dosis de carga, luego 500 mg a intervalos de dosificación incrementados; continúe por 3 días después de que los síntomas mejoren.
Las dosis recomendadas para niños son: IU, infecciones de la estructura de la piel y la piel: 30 mg por kg por día en 2 dosis divididas cada 12 horas. Faringitis o amigdalitis, impétigo: 30 mg por kg una vez al día o en 2 dosis divididas durante 10 días. Disfunción renal: reducir la dosis. Continúe por 3 días después de que los síntomas mejoren.
Suspensión
El cefadroxil también está disponible como suspensión, la cual es una preparación farmacéutica la cual se debe batir para poder obtener la consistencia deseada y que así pueda ser tomada por el paciente, ya que en esencia es un polvo que debe ser mezclado. Las dosis varían dependiendo del tipo de enfermedad que tenga, consulte con su médico. Esta presentación también se usa cuando el paciente no es capaz de tomar una tableta debido a distintas complicaciones.

Capsulas
Las capsulas son parecidas a las tabletas en el sentido de que ambas se toman vía oral, sin embargo las capsulas constan de dos partes, una base donde se encuentra el medicamento generalmente en polvo y de amarillento, y otra que es la tapa, la cual va sellada con la base y forma así la píldora.
El cefadroxil en esta presentación generalmente viene de 500 mg como monohidrato. Las dosis son parecidas a las de las tabletas, igualmente recuerde siempre consultar con su médico antes de tomar cualquier medicina.
Jarabe
Otra presentación del cefadroxil es el jarabe, parecido a la suspensión, solo que esta mezcla ya viene lista para tomar y generalmente los jarabes incluyen una mayor cantidad de azúcar en su composición. Igualmente, las dosis varían dependiendo de la enfermedad que padezca y se usa mayormente en niños que son muy pequeños para tomar pastillas y para personas que por alguna u otra condición, no puedan tragar las pastillas o capsulas.
Bacterias gram-negativas
La prueba de tinción de Gram, desarrollada en los años 1800 por Hans Christian Gram, es un método para clasificar diferentes tipos de bacterias usando una mancha química y viendo a través de un microscopio los resultados en la pared celular protectora de la célula. La mayoría de las bacterias se clasifican en dos grupos: Gram positivo o Gram negativo, dependiendo de si retienen un color de tinción específico.
Las bacterias Gram-positivas retienen una mancha de color púrpura, mientras que las bacterias Gram-negativas aparecen de color rosa o rojo. Las bacterias Gram-negativas pueden causar muchos tipos de infecciones y se propagan a los humanos en una variedad de formas. Varias especies, incluida Escherichia coli, son causas comunes de enfermedades transmitidas por los alimentos.
Vibrio cholerae, la bacteria responsable del cólera, es un patógeno transmitido por el agua. Las bacterias gramnegativas también pueden causar infecciones respiratorias, como ciertos tipos de neumonía y enfermedades de transmisión sexual, incluida la gonorrea. Yersinia pestis, la bacteria Gram-negativa responsable de la peste, se transmite a las personas a través de la picadura de un insecto infectado o al tratar a un animal infectado.
Aumenta la preocupación sobre la resistencia a los medicamentos
Ciertos tipos de bacterias Gram negativas se han vuelto cada vez más resistentes a los antibióticos disponibles. Algunas tipos ahora son resistentes a muchos, la mayoría o todos los tratamientos disponibles, lo que resulta en un aumento de la enfermedad y la muerte por infecciones bacterianas y contribuye al aumento de los costos de atención médica. Ejemplos de bacterias Gram-negativas que han demostrado resistencia a los medicamentos incluyen:
Coli, que causa la mayoría de las infecciones del tracto urinario. Acinetobacter baumanii, que causa la enfermedad principalmente en entornos de atención médica. Además, se han encontrado infecciones de heridas causadas por Acinetobacter en el personal militar de EE. UU. que se desplegó en Iraq y Afganistán.
Pseudomonas aeruginosa, que causa infecciones del torrente sanguíneo y neumonía en pacientes hospitalizados. Es una causa común de neumonía en pacientes con fibrosis quística. Klebsiella pneumoniae, que causa muchos tipos de infecciones asociadas al cuidado de la salud, incluyendo neumonía, infecciones del tracto urinario e infecciones del torrente sanguíneo.
Neisseria gonorrhoeae, que causa la enfermedad de transmisión sexual gonorrea, es la segunda enfermedad infecciosa más comúnmente reportada en los Estados Unidos.
Transmisión
Las infecciones por Gram negativos resistentes a los medicamentos, como Klebsiella, Pseudomonas y Acinetobacter, han surgido como las principales preocupaciones en hospitales, hogares de ancianos y otros entornos de atención médica.
En algunos casos, las bacterias pueden ingresar al cuerpo a través de catéteres urinarios e intravenosos, respiratorios o heridas y pueden provocar neumonía e infecciones del torrente sanguíneo, los huesos, las articulaciones y el tracto urinario. Este tipo de infecciones afectan desproporcionadamente a los muy enfermos y a los ancianos, y con frecuencia son difíciles de tratar.
Prevención
Muchas infecciones bacterianas Gram-negativas se producen por contaminación cruzada entre personas. Medidas simples, como lavarse las manos y hacer que los trabajadores de la salud usen guantes y batas, pueden reducir significativamente la propagación de bacterias. Las vacunas no están disponibles para la mayoría de las infecciones asociadas a la asistencia sanitaria causadas por bacterias Gram-negativas.
Tratamiento
El tratamiento de infecciones bacterianas Gram-negativas puede ser difícil debido a varias características únicas de estas bacterias. Por ejemplo, la naturaleza única de su pared celular los hace resistentes a varias clases de antibióticos. Las infecciones generalmente se han tratado con antibióticos de amplio espectro, como betalactámicos seguidos por carbapenémicos.
Sin embargo, incluso estos medicamentos se han vuelto ineficaces contra algunas bacterias, por lo que los proveedores de atención médica no tienen otra opción que utilizar medicamentos más antiguos, como la colistina, que puede tener efectos secundarios tóxicos.
Investigación
Se necesitan nuevos medicamentos para combatir las infecciones bacterianas Gram-negativas. NIAID apoya la investigación básica, traslacional y clínica en el desarrollo de medicamentos nuevos y efectivos y otros tratamientos. Además, los investigadores están desentrañando los mecanismos moleculares de la resistencia a los medicamentos en bacterias Gram-negativas para identificar nuevas estrategias para combatir estos patógenos.
Los investigadores financiados por el NIAID están explorando estas y otras preguntas relacionadas con las bacterias Gram-negativas y las enfermedades que causan.
Alergia a la penicilina
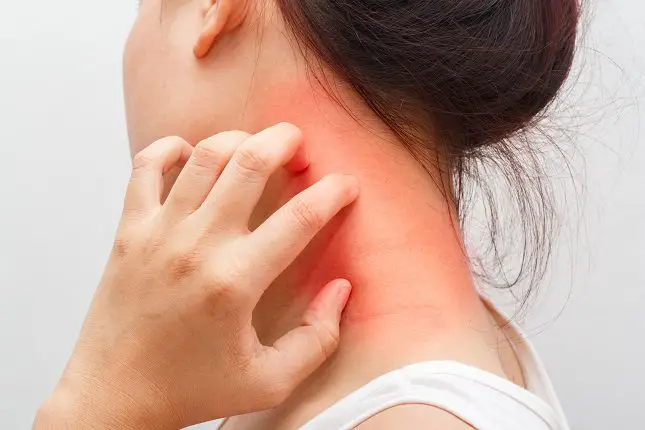
La alergia a la penicilina es una reacción anormal de su sistema inmunológico al medicamento antibiótico penicilina. La penicilina se prescribe para tratar diversas infecciones bacterianas. Los signos y síntomas comunes de la alergia a la penicilina incluyen urticaria, erupción cutánea y picazón. Las reacciones graves incluyen anafilaxis, una afección que pone en peligro la vida y afecta a múltiples sistemas corporales.
Las investigaciones han demostrado que las alergias a la penicilina pueden estar sobre informadas, un problema que puede resultar en el uso de tratamientos con antibióticos menos apropiados y más costosos. Por lo tanto, se necesita un diagnóstico preciso cuando se sospecha la alergia a la penicilina para garantizar las mejores opciones de tratamiento en el futuro.
Otros antibióticos, especialmente aquellos con propiedades químicas similares a la penicilina, también pueden provocar reacciones alérgicas.
Síntomas: sarpullido causado por la alergia a los medicamentos, salpullido por medicamentos. Los signos y síntomas de la alergia a la penicilina a menudo ocurren una hora después de tomar el medicamento. Con menos frecuencia, las reacciones pueden ocurrir horas, días o semanas después.
Los signos y síntomas de la alergia a la penicilina pueden incluir: erupción cutánea, urticaria, comezón, fiebre, hinchazón, falta de aliento, sibilancias, nariz que moquea, ojos llorosos y con picazón y anafilaxia. La anafilaxia es una reacción alérgica rara y potencialmente mortal que causa la disfunción generalizada de los sistemas del cuerpo.

Los signos y síntomas de anafilaxia incluyen: apriete de las vías respiratorias y la garganta, causando problemas para respirar, náuseas o calambres abdominales, vómitos o diarrea, mareos o aturdimiento, pulso débil y rápido, caída en la presión arterial, convulsiones y pérdida de consciencia.
Las reacciones alérgicas a la penicilina menos comunes ocurren días o semanas después de la exposición al medicamento y pueden persistir por un tiempo después de que deje de tomarlo.
Estas condiciones incluyen: enfermedad del suero, que puede causar fiebre, dolor en las articulaciones, erupción cutánea, hinchazón y náuseas; anemia inducida por medicamentos, una reducción en los glóbulos rojos, que puede causar fatiga, latidos cardíacos irregulares, dificultad para respirar y otros signos y síntomas.
Reacción medicamentosa con eosinofilia y síntomas sistémicos (DRESS), que produce erupción cutánea, recuentos altos de glóbulos blancos, hinchazón general, ganglios linfáticos inflamados y recurrencia de la infección de hepatitis latente; inflamación en los riñones (nefritis), que puede causar fiebre, sangre en la orina, hinchazón general, confusión y otros signos y síntomas.
Causas
La alergia a la penicilina se produce cuando el sistema inmunitario se vuelve hipersensible al medicamento, reacciona erróneamente al medicamento como una sustancia nociva, como si se tratara de una infección viral o bacteriana.
Antes de que el sistema inmune pueda volverse sensible a la penicilina, debe estar expuesto al medicamento al menos una vez. Si su sistema inmune identifica erróneamente la penicilina como una sustancia nociva, cuando lo hace, desarrolla un anticuerpo contra el medicamento.
La próxima vez que tome el medicamento, estos anticuerpos específicos lo señalan y dirigen los ataques del sistema inmune contra la sustancia. Los productos químicos liberados por esta actividad causan los signos y síntomas asociados con una reacción alérgica.
La exposición previa a la penicilina puede no ser obvia. Alguna evidencia sugiere que cantidades mínimas en el suministro de alimentos pueden ser suficientes para que el sistema inmune de una persona cree un anticuerpo contra ella.
Actualizado el 6 mayo, 2024