Nitrofural es un medicamento bactericida y antiséptico de uso tópico, de la familia de los nitrofuranos, empleado para la prevención y la cura de afecciones por contaminación bacteriana, quemaduras de varios grados, laceraciones y úlceras cutáneas, sin embargo puede ocasionar dermatitis de contacto en ciertos pacientes. Conoce todas sus propiedades, beneficios y efectos secundarios en este articulo.
Los nitrofuranos
Son sustancias de origen sintético que se originan o derivan del furano. Son antimicrobianos, es decir bactericidas que atacan varios tipos de gérmenes Gram positivos y Gram negativos. Entre los compuestos derivados de los mismos derivados están: la furazolidona, la nitrofurazona, la furaltadona, etc.
¿Qué es y para qué sirve el nitrofural?
Es un fármaco derivado del nitrofurano que tiene excelente actividad antiséptica y desinfectante; su acción anti bacteriana controla, combate y elimina la mayor parte de los gérmenes patógenos que suelen provocar infecciones en la piel.
Marca comercial
FURACIN
Botinit
Presentación de nitrofural
El fármaco está disponible en pomada, solución y óvulos.
Composición
- Pomada: cien gramos contiene 0.2 gramos de nitrofural.
- Solución: cien mililitros contiene 0.2 gramos de nitrofural.
- Óvulo: cada óvulo contiene 6 miligramos de nitrofural.
Indicaciones de nitrofural
Nitrofural es usado para tratar los siguientes casos:
– Fármaco para el tratamiento alternativo de las quemaduras de 2do y 3er grado.
-Preparación de superficies en injertos de piel, para evitar contaminación bacteriana que pueda provocar el rechazo del injerto o infección en la piel donante.
-Infecciones de la piel.
-Heridas tras intervenciones quirúrgicas, donde existe la posibilidad de contaminación bacteriana.
-Controla la leucorrea (la secreción genital blanquecina)
-Elimina el mal olor causado por la vaginitis y cervicitis.

Posología
La dosis y duración del tratamiento debe ser establecida por un medico especialista, es recomendable no auto medicarse. Sin embargo a continuación te presentamos las dosis aconsejadas de cada presentación de nitrofural:
Pomada:
Se coloca sobre la zona afectada cada veinticuatro horas.
Óvulos:
Colocar un óvulo cada doce o veinticuatro horas, por diez días aproximadamente.
Polvo:
Colocar el polvo sobre la zona comprometida, con una frecuencia de tres a cuatro veces al día.
Solución:
Aplicar sobre la zona donde presenta la afección una vez que sea meticulosamente aseada con el suero estéril o agua destilada.
Efectos secundarios o adversos
El tratamiento con nitrofural puede causar los siguientes efectos adversos:
Dermatitis de contacto, con sus respectivos síntomas: comezón, erupción, hinchazón.
Sobre crecimiento de hongos o pseudomonas, lo que puede dar origen a infecciones secundarias.
Alérgicas generales o solo cutáneas, presentando rash cutáneo, pruritos y edema local.
Contraindicaciones
Evite aplicarse nitrofural en los siguientes casos:
- Hipersensibilidad o alergia a la nitrofurazona o cualquier otro componente del producto.
- Pacientes con insuficiencia renal.
- Pacientes pediátricos. (Ver Articulo: Fenticonazol)

Embarazo y lactancia.
Nitrofural está contraindicado durante el periodo de gestación y lactancia, ya que no se poseen estudios y documentación suficiente que permitan asegurar que su uso no genera consecuencias comprometedoras al paciente y el feto.
Advertencias y precauciones del nitrofural
- Es importante tener mucho cuidado al administrar este fármaco en personas de edad avanzada.
- No administrar en niños.
- Riesgo de hemólisis con deficiencia de G6-PD (glucosa -6- fosfato deshidrogenasa), trastorno en el que los glóbulos rojos se descomponen debido a la exposición a fármacos o al agobio que produce una infección.
- Posible sobre crecimiento de organismos no susceptibles al compuesto, incluidos hongos o Pseudomonas ( bacilos rectos o ligeramente curvados Gram negativos, causantes de infecciones externas leves hasta enfermedades graves peligrosamente mortales)

Conservación y almacenamiento
Mantener fuera de la vista y el alcance de los niños y mascotas.
No utilice nitrofural después de la fecha de caducidad que está escrita en el envase. Es importante que recuerde que la misma es el último día del mes que se indica.
No almacene en lugares calurosos, es decir con temperaturas superiores a 30 grados centígrados.
Mantener el envase bien cerrado y protegerlo de la luz solar directa y/o fluorescente intensa y cualquier material alcalino.
Los medicamentos no se deben eliminar o desechar en los desagües o desechos domésticos, esto es importante para la preservación del medio ambiente.Si tiene dudas pregunte a su farmacéutico cómo desechar los fármacos que caducaron.
Nitrofural + Metronidazol + Centella Asiática
El nitrofural es una droga que se utiliza para controlar y combatir infecciones vaginales, originadas por bacterias o microbios.
Como destacamos anteriormente la podemos encontrar en el mercado en diferentes presentaciones, entre ellas están los muy comercializados óvulos, que además de contener nitrofural, también poseen sustancias como el metronidazol y la centella Asiática.
Cada uno de sus componentes tiene funciones específicas y en conjunto logran efectos eficaces y positivos en las diferentes afecciones que tratan:
-La Centella Asiática: planta natural con propiedades y efectos antiulcerosos y cicatrizantes.
-El Nitrofural y el metronidazol: su función es la de eliminar bacterias y parásitos.
Indicaciones de nitrofural+ metronidazol+centella asiática
Terapia para las infecciones vaginales más comunes:
-Vaginitis, cervicitis, vulvitis causadas por bacterias.
-Tratamiento de infecciones tricomoniásicas (infección de transmisión sexual generada por un parásito).
-Úlceras del cuello uterino.
-Restaura el epitelio vaginal.
Marcas comerciales
Este fármaco combinado Nitrofural + Metronidazol + Centella Asiática se produce en tres marcas:
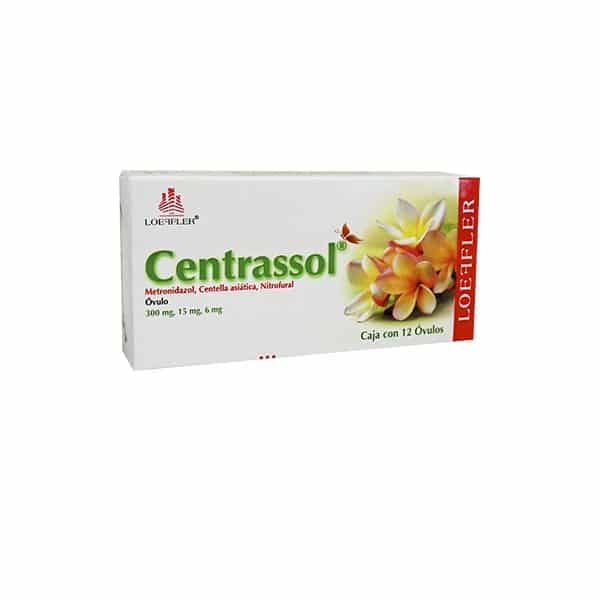
Centrassol
Madecassol – C
Madecassol – N
Presentaciones
Esta medicina es elaborada por diferentes laboratorios en las siguientes presentaciones:
- Centrassol: Metronidazol 300 mg + Centella Asiática 15 mg + Nitrofural 6 mg. Caja de doce óvulos producido por laboratorio Loeffler.
- Madecassol – N / Furacín óvulos: Centella Asiática 15 mg + Nitrofural 6 mg. Caja de doce óvulos
- Madecassol – C: Metronidazol 300 mg + Centella Asiática 15 mg + Nitrofural 6 mg. Caja de doce óvulos producido por laboratorio Sanofi-Aventis.
- Furacín Pomada o Solución: Tubo con 40 g / 85 g y envase con 250 g / 453.6 g.
https://youtu.be/gEKC8GCKTkw
Posología
Es de suma importancia consultar a su médico especialista para que sea el quien indique la dosis correcta y su uso. Sin embargo las dosis sugeridas de estos medicamentos son:
- Centrassol y Madecassol – C 2 por 10 días
- Óvulos Furacín / Madecassol N 2 por 10 días
- Furacín pomada cantidad abundante 1 vez al día
Los óvulos normalmente deben colocarse una o dos veces al día, en horas de la mañana y la noche, acostada en la cama. Luego de la colocación del óvulo, se aconseja esperar entre diez y quince minutos recostada para lograr una distribución adecuada del medicamento.
Si transcurren 72 horas de haber iniciado el tratamiento sin apreciar alguna mejoría de los síntomas o existen algún agravamiento de los mismos, debe acudir a su médico quien indicara si es necesario la suspensión y cambio de este fármaco.
Contraindicaciones y advertencias
Este medicamento está contraindicado en los siguientes casos:
Individuos que siguen tratamiento con anticoagulantes.
Personas que padecen alguna enfermedad orgánica del sistema nervioso central
Pacientes con insuficiencia hepática.
No emplear este fármaco en caso de hipersensibilidad o alergia al nitrofural y metronidazol.
No mezclar alcohol con este medicamento.
Interacciones
Existen medicamentos que no deben ser mezclados con este producto, pues altera sus propiedades y efectos.
No consumir simultáneamente con:
- Warfarina (disminuye los factores de coagulación en individuos que tienen tendencia a la formación de coágulos)
- Disulfiram (para el tratamiento del alcoholismo crónico)
- Etanol o alcohol etílico genérico (antisépticos y desinfectantes)
- Cimetidina (fármaco prescrito en caso de úlcera duodenal o estomacal)
- Fenobarbital (anticonvulsivo)
- Difenilhidantoína (antiepiléptico)
- Busulfántratar (empleado para tratar la leucemia mieloide crónica (LMC) y trastornos de la sangre como: policitemia verdadera y metaplasia mieloide)
- Litio (se prescribe para tratar y prevenir ciertos episodios de manía (ánimo frenético) trastorno bipolar o trastorno maníaco-depresivo que causa episodios de depresión, manía y estados de ánimo anormales).

Embarazo y lactancia
El nitrofural es considerado de riesgo medio en el embarazo, razón por la que su médico tratante evaluara si el beneficio del consumo del mismo según el caso, supera los riesgos que puede implicar su consumo.
El uso de las sustancias no está contraindicado durante la lactancia, pues no altera la composición de la leche materna.
Efectos Secundarios
Dentro de los efectos secundarios más frecuentes al ingerir estos fármacos, suelen enumerarse:
Alteraciones gastrointestinales
Algunas afectaciones en la piel.

Con poca frecuencia
- Convulsiones
- Alteraciones psicóticas
- Daños en el páncreas
- Algunos síntomas gastrointestinales, como náuseas, diarreas y vómitos.
- Comezón en la piel
- Urticaria (ronchas rojizas)
- Algunos trastornos psiquiátricos, tales como alucinaciones, depresión y confusión.
- Dolor de cabeza
- Mareos
- Trastornos de visión
- Vértigo
- Convulsiones
- Algunas alteraciones en el funcionamiento del hígado y del páncreas.
Es importante que los medicamentos no se tomen sin supervisión médica, por lo tanto si presenta cualquier síntoma tras comenzar el tratamiento consulte con él.

La piel
La piel, es un tejido continuo, que pertenece al aparato tegumentario, es el órgano más extenso y grande del cuerpo, pues lo cubre en su totalidad. Este órgano tiene muchas funciones entre las que podemos nombrar:
1- Brinda protección contra la luz y los cambios de temperatura.
2- Nos protege de los microorganismos y los agentes químicos.
3- Resguarda nuestro cuerpo de las lesiones y las infecciones.
4- Se encarga de controlar la temperatura del cuerpo o termorregulación, aprovechando la presencia y actividad de las glándulas sudoríparas y la facultad de regular el flujo sanguíneo, aumentando o ralentizando (vasodilatación y vasoconstricción) la distribución del calor.
La hipodermis, es la capa más profunda de la piel y tiene la cualidad de retener más calor mientras mayor es su espesor de lípidos o grasas; por esta razón las personas con cierto sobrepeso padecen más en las épocas de calor, como el verano.
5- Es el lugar de almacenamiento de ciertas cantidades de agua y grasa
6- Tiene una función sensorial, con la capa más superficial, registra y transmite presión al toque, el dolor y los estímulos térmicos, además con la capa más profunda percibe señales térmicas y vibratorias.
7- No permite la eliminación innecesaria y excesiva de agua, es por esa razón que aquellas quemaduras que comprometen o causan la destrucción de una décima parte de la piel, puede generar consecuencias mortales, debido a la pérdida de líquidos y electrolitos de forma excesiva.
8- Coordina la respuesta inmune del organismo contra tumores y patógenos.
9- Evita que ingresen bacterias.
10- La piel tiene propiedades metabólicas, ya que sintetiza ciertas sustancia, como la vitamina D y ademas también es una importante reserva de lípidos.
La piel está conformada por tres capas principales: epidermis, dermis e hipodermis o capa subcutánea.
El cuerpo humano tiene una superficie que mide entre 1,5 y 2 metros cuadrados y un espesor aproximado de las capas superficiales de 2 a 3 milímetros y un peso total que se calcula en unos 10 Kilogramos.
La piel representa casi el 15% del peso corporal, es decir que es uno de los órganos más amplios y pesados después músculo esquelético.
Este órgano tiene dos propiedades fundamentales que la hacen, como todo en el cuerpo humano, extraordinaria:
Auto-reparación: puede regenerarse después de una lesión
Extensibilidad: adaptándose perfectamente a todos los cambios del volumen corporal que suelen suceder a lo largo de la vida.
Flora cutánea
La flora cutánea está representada o conformada por todos los microorganismos que habitan en nuestra piel, por lo que se puede hablar o distinguir una flora residente, que está constituida por los huéspedes habituales de la piel de muchas personas, y la llamada flora temporal o aquellos microorganismos que pueden establecerse allí transitoriamente
Nuestra flora cutánea en condiciones normales tiene residentes microbianos no patógenos, sin embargo dada la gran cantidad de microorganismos con la que este órgano entra en contacto, puede alojar temporalmente a especies potencialmente patógenas
Es importante destacar que por fortuna, nuestra piel posee numerosas defensas que evitan o dificultan su invasión y colonización por parte de agentes patógenos. Su capa superficial, conocida como el estrato córneo, está conformada por una densa red de células aplanadas, que forma una útil barrera que evita o por lo menos se opone a la pérdida de fluidos y a la penetración microbiana.
La humedad reducida limita significativamente el crecimiento de esta flora, cuya densidad es significativamente menor que en otras áreas, como la cavidad oral.

Además, en un periodo de catorce días, estas células se renuevan y se lleva con ella los microbios que se reúnen en las ranuras entre las escamas córneas o las células más superficiales de la capa córnea. Los lípidos, el cloruro de sodio y las inmunoglobulinas presentes en el sudor, hacen que la piel sea un medio ambiente inhóspito para casi todos los microbios.
De manera similar a lo que ocurre con la flora bacteriana intestinal y vaginal, los microorganismos que componen la flora cutánea mantienen una relación donde ellos y el organismo se benefician, es decir una relación de ventaja mutua.
Ellos evitan u obstaculizan la colonización de patógenos que vienen a restar en sus cantidades de alimento, para esto producen sustancias antimicrobianas y bajan el pH de la piel debido a la degradación de sebo que constituye su alimento.
Otras bacterias como el Staphylococcus aureus o Candida albicans, a pesar de ser potencialmente patógenos, no conforman colonias tan grandes que puedan causar problemas al organismo.

La flora cutánea es sensible y se ve afectada por:
- Las condiciones climáticas
- La higiene personal
- La composición y la cantidad de sebo y sudor
Así como otros numerosos factores que pueden influir en su grado, tipo y cantidad.
Los lugares más apropiados y típicos de colonización son las glándulas sebáceas y los folículos pilosos asociados a ellas, ya que producen una masa oleosa llamada sebo; la colonización de las glándulas sudoríparas es un poco dificultoso debido a la acción antiséptica del ácido láctico, el cloruro de sodio y los anticuerpos presentes en el sudor.
Los anaerobios colonizan y pueblan la parte más profunda de los folículos pilosos y las glándulas sebáceas, a diferencia de los estafilococos y Pytirosporum sp., que habitan y permanecen en su área más superficial. En general, las áreas con mayor cantidad de microbios son las más húmedas y ricas en sebo, igual que aquellas cercanas a los orificios de la piel.
Entre estos microorganismos, existe una bacteria GRAM – anaerobio, llamada Propionibacterium acnes. Estas a partir de la hidrólisis de los lípidos cutáneos, generan ácidos grasos libres que ingresan en la dermis, irritándola y promoviendo los fenómenos inflamatorios que son la base del acné.
Sin embargo existe un peligro muy real y verdadero, cuando los gérmenes que conforman esta flora cutánea logran alcanzar e introducirse en el torrente sanguíneo o las zonas del cuerpo donde normalmente no están presentes.
Situación que puede acontecer u ocurrir, debido a:
-Una herida.
-Una cirugía realizada en un ambiente que no fue desinfectado adecuadamente.
-En presencia de una caída temporal en el sistema inmunológico.
En estas situaciones particulares ocurre un cambio inesperado y radical en las condiciones ambientales de la piel que favorecen ese temido acontecimiento; la presencia de humedad y tejido necrótico, permite y colabora con la proliferación de patógenos GRAM negativos, lo que dificulta el crecimiento y desarrollo de la flora cutánea normal.
Flora cutánea y los malos olores
El metabolismo de los lípidos de la piel y las secreciones de sudor, promueven la formación de sustancias, como el amoníaco y los ácidos grasos que son a su vez los causantes de los malos olores del cuerpo.
Por lo tanto, en muchos casos el olor desagradable que presentan algunas personas no siempre son un problema de mala higiene personal, pues la alteración o el crecimiento excesivo de la flora bacteriana en la piel puede generar este tipo de molestias.
Sin embargo, existen para estos casos algunos desodorantes específicos o los denominados bacteriostáticos, que son capaces de limitar pero no bloquear o inhibir, el desarrollo y proliferación de la flora bacteriana cutánea particularmente útil para prevenir la colonización de patógenos que pueden causar complicaciones a la salud.
https://youtu.be/Jw1tp0S8G1Y
Úlceras cutáneas
Las úlceras cutáneas o úlceras de la piel son lesiones resultantes de la pérdida de la epidermis, algunas partes de la dermis superficial y en algunas ocasiones capas más profundas de la piel. Por lo general estas laceraciones profundas son sumamente dolorosas y no tienden a la curación espontánea.
Estas lesiones a menudo son un síntoma de una condición patológica oculta o en desarrollo, que generalmente no permiten o desaceleran los procesos de cicatrización y curación total de la herida.
Las úlceras de la piel pueden surgir también como resultado de un daño físico, con o sin lesión vascular, que a su vez desencadenan la pérdida de tejido. Las causas más comunes que se pueden enumerar incluyen:
- Infecciones
- Dermatitis por estasis: cambio en la piel generado por la acumulación de sangre en las venas de la parte inferior de la pierna, de no recibir el tratamiento adecuado esta dolencia genera las úlceras
- Vasculitis: inflamación de los vasos sanguíneos que debilita las paredes de los mismos.
- Neoplasia: masa anormal de tejido o tumor, puede ser benigno o maligno.
- Problemas neurológicos
- Enfermedades autoinmunes con afectación vascular.(Ver articulo: Ácido clavulánico)

Las úlceras por presión causadas por estar en una misma posición por tiempo prolongado. lo que genera falta del suministro adecuado de sangre, se forman en zonas donde los huesos están más cerca de la piel: los tobillos, los talones y las caderas.
Además existen úlceras diabéticas, de origen neuropático que perjudican las extremidades inferiores y se caracterizan por una alteración en el torrente sanguíneo que causa daño tisular.
Otras dolencias que pueden causar úlceras cutáneas:
-Alergia de contacto: afección cutánea inflamatoria producida por el contacto con sustancias químicas como detergentes o ciertos metales.
-Ántrax (forunculosis): es una infección de la piel producida por estafilococos.
-Artritis reactiva: aquella que aparece después de una infección intestinal o genitourinaria.
-Aspergilosis: enfermedad ocasionada por un hongo o moho llamado aspergillus.
-Balanopostitis: inflamación del glande y de la piel del prepucio generalmente de tipo micótica, es decir causada por una infección por hongos y casi siempre como consecuencia de una mala higiene.
-Blefaritis: infección del borde de los párpados, causando inflamación, enrojecimiento y secreciones.
-Carcinoma de células basales o basalioma: forma más frecuente de cáncer de piel.
-Carcinoma de células escamosas: forma muy frecuente de cáncer de piel que se caracteriza por crecimientos o lesiones fuera de lo normal que proceden de las células escamosas que forman la mayor parte de la capa exterior de la piel.
-Crioglobulinemia: presencia en la sangre de ciertas proteínas anormales que se vuelven espesas a temperaturas frías.
-Dermatofibroma: tumor benigno que se caracteriza por ser un bulto firme lleno de líquido, es muy común su aparición en la piel.
-Dermatofitosis: también conocida como tiña, micosis de la piel, etc., es causada por un grupo de hongos llamados dermatofitos.
-Difteria: afección infecciosa aguda, provocada por un bacilo llamado Corynebacterium diphtheriae. Este afecta la nariz, la garganta y la laringe, ocasionando fiebre y dificultad para respirar.
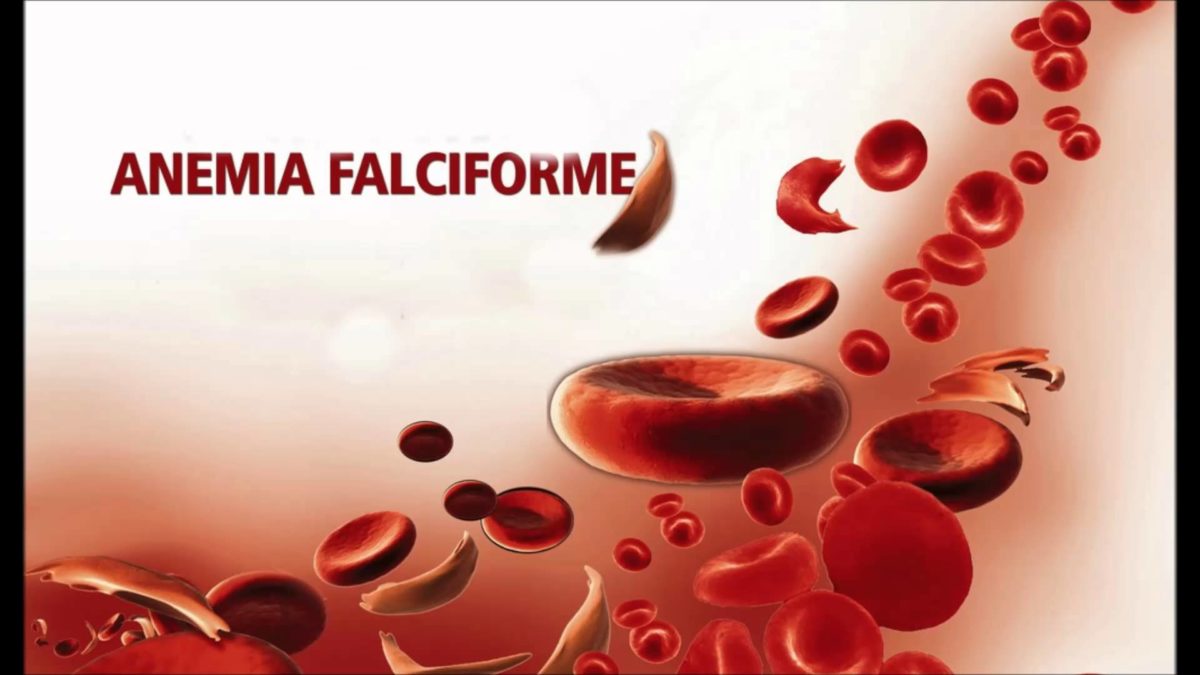
-Enfermedad de células falciformes o anemia drepanocítica: enfermedad caracterizada por presencia de glóbulos rojos en forma de media luna o de hoz y anemia crónica, es una afección hereditaria.
-Ébola: enfermedad originada por el virus del Ebola, presenta síntomas como: fiebre, dolor de garganta, dolores musculares, dolor de cabeza, náuseas, vómitos y diarrea, aunado a un fallo hepático y renal. Su tasa de mortalidad es muy elevada.
-Epidermodysplasia Verruciform o displasia de Lewandowsky-Lutz: dermatosis rara de carácter hereditaria, se caracteriza por una infección por el virus del papiloma humano (VPH) de forma crónica, originando lesiones cutáneas (lesiones verrugosas y/o seborreicas, placas irregulares de color marrón-rojizo lesiones y manchas similares a las de la pitiriasis versicolor) en el tronco, cuello, cara, antebrazos y pies.
Ademas de un riesgo elevado de cáncer de piel. La dolencia se manifiesta en la primera infancia, infancia y adolescencia.
-Epidermólisis bullosa o epidermólisis ampollosa: enfermedades infrecuentes que generan piel frágil con ampollas.
-Eritema multiforme o eritema polimorfo: erupción que resulta de una infección o la ingesta de ciertos medicamentos.
-Fimosis: estrechez en el orificio del prepucio que no permite descubrir el glande total o parcialmente puede ser una condición está presente desde el nacimiento o puede surgir en alguna etapa de la vida, después de una infección o traumatismo en el área.
-Erythema pernio: reacción de la piel que ocurre por el calentamiento repentino después de ser expuesta a temperaturas frías. Se presenta normalmente como una inflamación bastante dolorosa de los pequeños vasos sanguíneos de la piel.
-Granuloma piógeno: crecimiento tumoral benigno de los tejidos de la cavidad oral o piel.
-Herpes genital: es una enfermedad de transmisión sexual originada por el virus del herpes simple.
-Histoplasmosis : es una infección originada por la inhalación de las esporas de un hongo, localizadas comúnmente en los excrementos de los pájaros y los murciélagos.
-Lepra: afección infecciosa crónica que afecta principalmente la piel, su causante es el bacilo Mycobacterium leprae.
-Leishmaniasis: dolencia causada por un parásito de nombre protozoo leishmania y transmitida por el mosquito simúlido hembra. Puede afectar la piel y las membranas mucosas o el cuerpo entero.
-Linfogranuloma venéreo: enfermedad de transmisión sexual causada por 3 únicas cepas de Chlamydia trachomatis, que generalmente invaden y se reproducen en los ganglios linfáticos regionales.
Si no se trata puede generar obstrucción del flujo linfático y edema crónico de los tejidos genitales.

-Lupus eritematoso sistémico: es una enfermedad crónica, donde el sistema inmunitario del individuo suele atacar algunos órganos y tejidos como la piel, las articulaciones, los riñones, los pulmones, el sistema nervioso, etc., lo que genera peligrosos daños e inflamación.
-Enfermedad de Paget del pezón
-Enfermedad de mano-pie-y-boca:infección viral muy frecuente en pacientes pediátricos de corta edad, causando ampollas rojas y dolorosas en las zonas de la boca, garganta, manos, pies y área del pañal.
-Melanoma: es el tipo más grave y peligroso de cáncer de piel, esta aparece en unas células llamadas melanocitos.
-Enfermedad de Bowen o carcinoma escamocelular in situ: es una afección cutánea precancerosa, que se localiza en la capa externa de la piel.
Actualizado el 12 abril, 2024