La trimetazidina, es un fármaco que genera su actividad mientras hace que el metabolismo energético de las células expuestas a hipoxia o isquemia se mantenga. Para saber más sobre este medicamento, continúe leyendo. Recuerde que este es un artículo informativo por lo que debe consultar a su médico antes de tomar este medicamento.
¿Qué es y para qué sirve?
La trimetazidina, la cual generalmente se usa en combinación con otros medicamentos, se utiliza para tratar la angina de pecho estable, el cual es un dolor que se caracteriza por generar molestias en el pecho, y estas son causadas por la reducción de administración de oxígeno debido a la disminución de la cantidad de flujo sanguíneo al corazón.
Este medicamento se tiende a usar sólo cuando los pacientes no responden de manera adecuada a otros medicamentos o agentes o bien son intolerantes a los fármacos de tipo antianginosos de primera línea.
La trimetazidina también se utiliza para garantizar el funcionamiento regular de las bombas de iones y del flujo transmembrana de sodio y potasio. Los estudios realizados en humanos han demostrado que en pacientes que presentan angina, el medicamento puede retrasar la aparición de isquemia de estrés en los primeros 15 días de tratamiento y disminuir la frecuencia de las crisis angina y el consumo de trinitrina, es decir, aumentar la reserva coronaria.
En el área de la otorrinolaringología, trimetazidina, generalmente de tipo clorhidrato, mejora las pruebas vestibulares, permite un aumento considerable de decibeles, presenta actividad sobre el vértigo vascular y sobre los rasgos del síndrome de Ménière. Además, en la oftalmología, es capaz de mejorar considerablemente la actividad funcional de la retina.
Nombre comercial
La trimetazidina se vende mayormente bajo el nombre comercial de Idaptan e Idaptan Solución. Existen otros nombres comerciales tales como Angimet, Anginox, Angivent, Antoris, Feelnor, Metacard, Trimet y Vastarel. En cuanto a las marcas internacionales también tenemos:

Adexor, Dilatan, Medizidin, Moduxin, Predozone, Preductrim, Trimecor, Trimetazide, Trimetazidin, Trimetazidina Bluepharma, Trimetazidina Cinfa, Trimetazidinã LPH, Trimetazidina Sandoz, Trivedon, Vasotrim, Vastarel, Vastazina, Vastor, Adexor, Aiyiling, Angimet, Anginox, Cardimax, Carvidon, Cyto-Protectin MR, Deprenorm, Eftifarene, Feelnor, Idaptan, Imovexil, Intervein, Kyurinett, Liomagen, Metacard, Metagard, Metagem, Metazydyna.
Novazidine, Preductal, Prodium, Protevasc SR, Rimecor, Setal MR, Tacirel, Takkmint , Trimductal, Trimed, Trimedin, Trimeductan MR, Trimetaratio, Trimetazidin HG. Pharm, Trimetazidina Ratiopharm, trimetazidina Baldacci, trimetazidina Cinfa, trimetazidina Cinfamed, trimetazidina Dávur, trimetazidina Generis, trimetazidina Jaba, trimetazidina Labesfal, trimetazidina Mepha, trimetazidina Merck, trimetazidina Ratiopharm, trimetazidina Rimafar, trimetazidina Winthrop.
Trimetazidina Almus, trimetazidina Arrow, trimetazidina BIOGARAN, La trimetazidina Dihydrochloride Novexal, trimetazidina EG, trimetazidina G Gam, trimetazidina Merck, trimetazidina Qualimed, trimetazidina Ratiopharm, trimetazidina RPG, trimetazidina Sandoz, trimetazidina Servier, trimetazidina Teva, trimetazidina Torlan, trimetazidina Winthrop.
Trimetazidina Zydus, Trimevert, Trizedon, Vartel, Vasdilat, Vasorel, Vasranta, Vastarel MR, Vastarel, Vastarel F, Vetazidina, Vosfarel, Youmetazine, Zidin.
Mecanismo de acción
La trimetazidina interviene en el metabolismo energético de la célula expuesta a hipoxia o isquemia y previene la pérdida de las tasas de ATP intracelular. Contribuye al funcionamiento regular de las bombas iónicas y los flujos transmembrana de sodio-potasio y para mantener la homeostasis celular.
La trimetazidina inhibe la b-oxidación de los ácidos grasos mediante el bloqueo de la 3-cetoacil-CoA tiolasa de cadena larga, que aumenta la oxidación de la glucosa. En una célula isquémica, la energía obtenida durante la oxidación de la glucosa requiere un consumo de oxígeno menor que en el proceso de b-oxidación. La mejora de la oxidación de glucosa optimiza los procesos de energía celular, manteniendo así un metabolismo energético adecuado durante la isquemia.
Efectos secundarios
Entre los efectos secundarios más generales causados por la trimetazidina tenemos: algunos trastorno del sueño, picazón de la piel, reacciones alérgicas de la piel, náuseas, mareos, baja presión sanguínea con cambios radicales de frecuencia, vómitos y dolor abdominal. Existen otros posibles efectos secundarios tales como:

En cuanto a los trastornos del oído y del laberinto, se podría generar vértigo. En cuanto a los trastornos cardíacos, se podrían generar palpitaciones extrañas, extrasístoles o taquicardia. En cuanto a trastornos vasculares, se podría generar hipotensión arterial, hipotensión ortostática (la cual puede estar asociada con malestar general, mareos, caídas y sofocos, especialmente en pacientes que reciben terapia antihipertensiva)
En cuanto a trastornos sistémicos y condiciones relacionadas con el tipo de administración de este medicamento, se podrían generar trastornos de la sangre y del sistema linfático, tales como agranulocitosis trombocitopenia púrpura trombocitopénica. Por último, en cuanto a trastornos hepatobiliares, se podría generar hepatitis.
Trimetazidina diclorhidrato
Este derivado de la trimetazidina es el que se utiliza mayormente en todas las afecciones. Resaltaremos algunos puntos para describir y conocer a profundidad de qué trata este fármaco:
En cuanto a la composición cualitativa y cuantitativa, cada tableta de este medicamento recubierta contiene 20 mg de diclorhidrato de trimetazidina. Los excipientes con efectos conocidos son: laca de aluminio FCF Sunset amarillo (E110) y ponceau 4R (E124) pigmento de aluminio rojo cochinilla. Estas tabletas recubiertas son de color rojo, de forma redonda, siendo estas biconvexas.
El diclorhidrato de trimetazidina se receta en adultos que son pacientes con angina de pecho estable, como tratamiento sintomático, los cuales no se pueden controlar adecuadamente o no toleran las terapias frecuentes antianginosas de primera línea.
En cuanto a la dosificación recomendada: la dosis es una tableta de 20 mg tres veces al día con las comidas. Para personas con condiciones especiales existen algunos cambios que se deben tomar en cuenta. En pacientes con insuficiencia renal: en pacientes con insuficiencia renal moderada (con aclaramiento de creatinina (30-60) ml / min), la dosis recomendada es de 1 tableta de 20 mg dos veces al día, es decir, una por la mañana y otra por la noche durante comidas preferiblemente.
En cuanto a la población pediátrica, no se ha determinado la seguridad y eficacia del diclorhidrato de trimetazidina en niños menores de 18 años. Igualmente, recuerde siempre consultar antes con su médico.

En cuanto a las contradicciones, entre las principales está la hipersensibilidad a la sustancia activa de este medicamento o a cualquiera de sus excipientes. Otras contraindicaciones son la enfermedad de Parkinson en sí, síntomas parkinsonianos, temblores, síndrome de piernas inquietas y otros trastornos relacionados con el movimiento. La insuficiencia renal grave (con aclaramiento de creatinina <30 ml / min) también se encuentra dentro de las contraindicaciones.
Es importante tener en cuenta que este medicamento no debe usarse en la fase prehospitalaria ni durante los primeros días de la hospitalización, y que tampoco cura los ataques de angina y no está indicado como tratamiento inicial de angina inestable o el infarto de miocardio.
En el caso de un ataque de angina, esta enfermedad debe ser reevaluada y también se debe reconsiderar el tratamiento que se venía utilizando. Este medicamento no está indicado para terapias a largo plazo o para pacientes menores de 18 años (edad pediátrica).
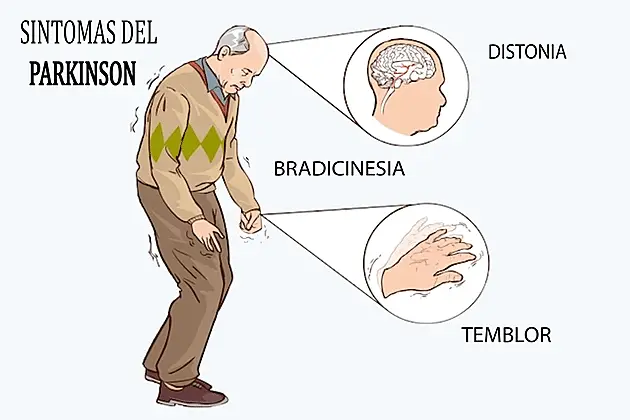
En el caso de que se genere la aparición de trastornos motores tales como síntomas parkinsonianos, síndrome de piernas con evidente inquietud, temblores o marcha inestable, debe tomarse en cuenta la suspensión terminal del diclorhidrato de trimetazidina.
Sin embargo, estos casos tienen una baja incidencia y generalmente son reversibles luego de que se suspenda el tratamiento. Según estudios, la mayoría de los pacientes se recuperaron luego de los 4 meses posteriores a la suspensión del diclorhidrato de trimetazidina. Si este tipo de síntomas parkinsonianos continúan apareciendo durante más de 4 meses después de la suspensión del tratamiento, se debe inmediatamente consultar a un neurólogo.
ES importante saber que las caídas pueden generarse en relación con las condiciones de marcha inestable o de hipotensión, especialmente en pacientes que están bajo una terapia antihipertensiva al mismo tiempo que toman esta terapia de diclorhidrato de trimetazidina. Igualmente, se debe tener mucho cuidado cuando se prescribe este medicamento a pacientes en los que se espera que la exposición aumente.
Algunas de las condiciones que implican estas son: insuficiencia renal moderada y pacientes de edad avanzada (mayores de 75 años).
En cuanto al embarazo, no hay registro sobre el uso del diclorhidrato de trimetazidina en mujeres embarazadas en ninguna etapa. Sin embargo, los estudios en animales no muestran evidencia de efectos dañinos directos o indirectos de la toxicidad para la reproducción, o en el feto directamente. Igualmente, es preferible evitar el uso de este medicamento si se está o si se sospecha estar embarazada.
En cuanto a la lactancia, tampoco se sabe si el diclorhidrato de trimetazidina o sus metabolitos se excretan en la leche humana. Igualmente, el riesgo para recién nacidos o infantes no pueden ser ignorados, por lo que se recomienda no utilizar este medicamento durante la lactancia. Consulte con su médico de confianza.
Trimetazidina acúfenos
Antes de ver para qué sirve y cómo actúa este medicamento en cuanto a esta condición, veamos un poco de que se trata esta enfermedad en sí, dando respuesta a varias preguntas frecuentes que cualquier persona se hace.

Un acufeno o tinnitus es una condición física la cual genera un tipo de ruido o zumbido en los oídos o la cabeza de la persona cuando en realidad no existe dicho ruido físico externo. Los acúfenos generalmente son causados por una falla en el sistema auditivo; cabe destacar que este es solo un síntoma, no una enfermedad por sí misma.
La palabra “tinnitus” significa “tintineo o timbre de una campana”. Generalmente, casi cualquier cosa que pueda salir mal con nuestros oídos puede generar acufenos como síntoma. Podría ser tan simple como el hecho de que se acumule cera contra el tímpano o tan grave como que se genere un tumor en el nervio auditivo, pero ambos podrían presentar como síntoma esta condición.
La otosclerosis (fijación del hueso pequeño del estribo en el oído medio) también puede generar acufenos, al igual que lo puede generar la enfermedad de Meniere (el cual es un trastorno que afecta el oído interno generando vértigo en los afectados). Otro causante, y generalmente uno de los más frecuentes es la exposición al ruido excesivo por un tiempo prolongado, por ejemplo a motosierras, maquinaria pesada, conciertos de rock u otros géneros, entre muchos otros.
A pesar de que se conoce la existencia y constante aparición en personas de todo el mundo, los mecanismos reales o procesos que generan los acufenos aún no se conocen por completo, igualmente las investigaciones de esta causa siguen avanzando diariamente. Lo que si se tiene claro es que los acúfenos son reales, que no son una cuestión imaginaria, y que es un síntoma de un mal funcionamiento, generalmente en algún lugar del sistema auditivo (incluido el oído y el cerebro).

En todo el mundo existen millones de personas que padecen esta condición. Según estudios, el 18% de la población padece de acúfenos en algún momento de sus vidas, y aproximadamente 50 millones de estadounidenses tienen acúfenos de alguna u otra forma. Los países más conocidos con grupos de autoayuda incluyen Estados Unidos, Reino Unido, Alemania, Canadá, Nueva Zelanda y Australia.
El zumbido severo se identifica como una aflicción muy importante, pero la mayoría de la gente que padece de acufenos, lo padecen en un grado mucho más leve. Dependiendo del compromiso y la ayuda profesional en los pacientes, los acúfenos pueden reducir considerablemente para muchas personas.
Existen algunas condiciones que podrían empeorar las condiciones regulares de los acufenos si ya se padecen, que generalmente son las mismas que lo generan en primer lugar. Ruido excesivo: la exposición al ruido repentino o a largo plazo puede dañar su audición con consecuencias tales como sordera y los acufenos.
Los grupos de la población que se consideran de alto riesgo en esta categoría incluyen a trabajadores industriales, agricultores, trabajadores del transporte y aquellas personas que utilizan podadoras que generan mucho ruido. Se debe considerar reducir la fuente de ruido o proteger sus oídos con tapones para los oídos u orejeras para evitar el empeoramiento de la condición.

El ruido conocido como “de ocio” también puede ser un peligro, por ejemplo, como mencionamos anteriormente, los conciertos de rock, cajas de resonancia en automóviles y el uso incorrecto de un Walkie-Talkie, el cual nunca debe usarlo con el máximo volumen. Si bien es verdad que todos podemos disfrutar de estas actividades que tanto nos gustan, evite en lo posible realizarlas muy frecuentemente ya que podría traer estas consecuencias indeseadas.
Otras condiciones que podrían empeorar los acúfenos son el estrés y la fatiga. Mantenerse ocupado y tratando de enfocar sus energías en otra cosa que no sean los acufenos (si ya los padece), es una idea excelente, pero el estrés y la fatiga lo único que lograrán será debilitarlo. Considere minimizar estos efectos repensando su estilo de vida.
La terapia de relajación puede ser de gran ayuda si se aprende y se practica a diario. La hipnoterapia de un profesional calificado puede ayudar. Otras actividades que pueden ayudar a reducir el estrés son los deportes, pasatiempos, yoga, tai chi, reflexologia o masajes.
Otra condición desfavorable para los acufenos son los medicamentos: es esencial que hable con su médico acerca de su condición de acúfenos, ya que algunos medicamentos comunes generan acufenos como efecto secundario o empeoran sus acúfenos existentes. Tenga especial cuidado con medicamentos para la artritis, enfermedades reumáticas, algunos antibióticos tales como la sulfadiazina, cefradina, cefadroxilo, minociclina, entre muchos otros, y antidepresivos, al igual que con la aspirina.

Igualmente, intente disminuir la cafeína (té, café, coca-cola, chocolate) y el alcohol de su consumo habitual, ya que pueden empeorar temporalmente la condición de acufenos en algunas personas. Evite también la quinina, como en el agua tónica, al igual que la nicotina y la marihuana. Fumar reduce los vasos sanguíneos que suministran oxígeno vital a los oídos y las células sensoriales, por lo que es importante también evitar esta actividad.
Muchas veces las personas se preguntas si los acúfenos son una señal de que se están quedando sordos, y los acúfenos son un síntoma de una falla en el sistema auditivo, por lo que sí, generalmente se asocian con una pérdida auditiva. En ciertas ocasiones, los acúfenos están presentes aún cuando la persona disfruta de una audición normal y sin motivo aparente.
Los acúfenos igualmente se deben tratar como señal de advertencia para que se proteja contra el ruido excesivo y vaya inmediatamente a ver a su médico. En caso de que llegue a presentarlo, consulte a su médico y vaya con un audiólogo para que revise su audición. Algunos audiólogos manejan clínicas especializadas en acúfenos lo cual lo ayudará a controlar su condición, y también se adaptan audífonos y / o generadores de ruido terapéutico si es necesario.
Algunas personas puede que requieran una referencia con un especialista en otorrinolaringología. De igual manera, tenga en cuenta que puede existir una causa médica tratable sobre los acúfenos. Los audífonos de buena calidad y adecuadamente ajustados reducen e incluso eliminan la mayoría de los acúfenos asociados con las pérdidas auditivas.
Los audífonos le quitan la tensión generada por los acufenos al proceso auditivo y le distraen de su condición al brindarle una mayor exposición a otros sonidos del mundo exterior. Un generador de ruido terapéutico, es un dispositivo que parece un audífono y que es recomendado para personas sin pérdida auditiva. Este produce una mezcla de sonidos externos que estimulan la mayoría de las fibras del nervio auditivo y ayudan a desviar la atención de los acúfenos.
Entre otras terapias que se utilizan para el tratamiento de los acúfenos está la terapia de reingreso de Tinnitus (TRT), la cual tiene como objetivo reducir y, en última instancia, eliminar la percepción de los acúfenos. Combina la terapia auditiva (audífonos y / o generadores de ruido terapéutico) para proporcionar al cerebro los sonidos ambientales máximos para reducir la percepción de la condición, reduciendo el estrés del paciente.
Otra terapia es la terapia cognitivo-conductual (TCC), eficaz para aliviar la angustia y producir adaptación a los acufenos. Para la gran mayoría de las personas no existe una operación específica para esta condición. Sin embargo, después de un tratamiento quirúrgico exitoso para algunos problemas de oído, los acufenos existentes a veces pueden desaparecer, por ejemplo la otosclerosis, enfermedad de Meniere y la infección del oído medio.
En caso de que padezca esta condición, también es bueno que consulte con su dentista, ya que alrededor del 5% de los acúfenos son causados por un problema en la articulación de la mandíbula (TMJ) que es tratable. Este tipo de acúfenos se produce porque los músculos de la mandíbula y un músculo en el oído medio están estrechamente conectados. Cuando los músculos de la mandíbula sufren espasmos, los músculos de la oreja reaccionan tirando del tímpano demasiado fuerte.
Igualmente, existen algunos medicamentos que son útiles para el tratamiento de los acúfenos en algunas personas. Dependiendo de la causa de la condición, consulte a su especialista. La vitamina B12 puede ser útil, al igual que los remedios herbales, si se toman bajo supervisión médica.
Aquí es donde entra la trimetazidina, la cual se suele indicar para el tratamiento de los acúfenos tanto como del vértigo. En años anteriores, su indicación era más frecuente, pero recientemente ha sido restringida su indicación por parte de los médicos debido a los efectos adversos que puede generar. En caso de ser indicada, el médico debe informarle adecuadamente de los posibles efectos secundarios que este generaría en su sistema.
Angina de pecho
La angina de pecho es una enfermedad que se genera en su mayoría molestias en el pecho, su síntoma principal; el término proviene del latín y significa dolor en el pecho. Es generada por una falta temporal de suministro de sangre al corazón lo cual genera la falta de oxígeno en el tejido del corazón. Esta enfermedad también se le suele llamar generalmente isquemia. En la angina de pecho, la isquemia es reversible y no alcanza el punto de causar daño cardíaco permanente.
Esta afección normalmente se manifiesta con dolor torácico repentino, agudo y transitorio. Otros síntomas que también se han conseguido son: pesadez en el tórax y las extremidades superiores, hormigueo o dolor en el pecho o tórax, fatiga, sudoración y náuseas. De igual manera, los síntomas pueden variar bastante dependiendo de cada individuo, en cuanto a intensidad y duración.
La angina de pecho se distingue de distintas formas. Angina estable o por estrés: se genera por el esfuerzo físico, el frío o la emoción excesiva. En este caso, el síntoma principal (dolor en el pecho) de la enfermedad se manifiesta cuando se está realizando actividad física en el momento, especialmente si está expuesto a bajas temperaturas o en el momento justo en el que se sufre de estrés emocional. Este tipo de angina es el más frecuente entre los pacientes y el más tratable.
Angina inestable: en este caso, el dolor aparece de manera inoportuna, incluso si el individuo se encuentra en reposo, o realizando esfuerzos físicos de baja intensidad. Un causante de este tipo de afección puede ser la obstrucción temporal de una arteria coronaria por un coágulo, al que también se le conoce como trombo, el cual se forma debido a una enfermedad aterosclerótica de las paredes del vaso.
Esta última es la razón por la cual este tipo de angina toma lugar como la forma más peligrosa, la cual debe ser tratada rápidamente, ya que está estrechamente asociada con la posibilidad de generar un riesgo de progresión o un infarto agudo de miocardio. La angina de tipo variante o angina de prinzmetal, también pueden ser consideradas como tipos de angina inestable.
La angina variante es generada por uno o varios espasmos en una arteria coronaria, lo cual genera una contracción significativa, aunque suele ser temporal, lo cual puede comprometer significativamente el flujo sanguíneo regular y generar isquemia asociada con dolor en el pecho. La angina de Prinzmetal, por su parte, es una enfermedad muy poco común que normalmente no se asocia con la aterosclerosis del vaso coronario afectado por el espasmo.
Los tipos de anginas secundarias, generalmente abarcan todas las afecciones del corazón de tipo “isquémico” que no son causados específicamente causados por estrechamientos coronarios u obstrucciones, si no que son generadas por otro tipo de enfermedades como la regurgitación aórtica, estenosis mitral, anemia grave, hipertiroidismo y arritmias.
En términos generales, la angina es producida por la reducción, aunque temporal, del suministro de sangre al corazón. La sangre tiene como función transportar el oxígeno necesario a los tejidos del músculo cardíaco (o corazón) para vivir y funcionar adecuadamente. Si el flujo de sangre se sale de lo regular, se generan condiciones que pueden causar una isquemia.
La reducción en el flujo puede ser producido por un estrechamiento crítico de la coronaria (estenosis), a manera de que, cuando se genera el aumento de la demanda de oxígeno en el corazón, en la parte de su tejido (generalmente durante la actividad física, presencia de estrés, por temperaturas muy bajas o bajos emocionales), el suministro de oxígeno no será suficiente.
Este fenómeno se genera de manera más frecuente en presencia de aterosclerosis coronaria, la cual es una enfermedad que consta en la reducción en las paredes de los vasos sanguíneos debido a la creación de contenido lipídico o placas fibrosas, las cuales evolucionan provocando la ulceración y la formación inoportuna de un coágulo el punto de la herida.
La obstrucción o estrechamiento de la arteria coronaria puede generarse igualmente, aunque es menos frecuente, por espasmos de la misma, en la mayoría de los casos sin alteraciones ateroscleróticas de las paredes vasculares. Algunas condiciones que pueden llegar a propiciar el desarrollo de la aterosclerosis son el tabaquismo, la diabetes, la hipertensión y la obesidad.
Actualizado el 6 mayo, 2024