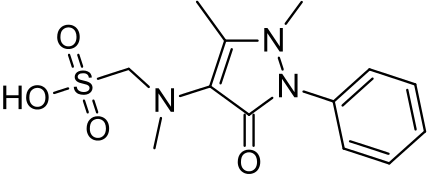
El Metamizol o dipirona, es un analgésico, calmante y reductor de la fiebre. Al igual que el Paracetamol, sus efectos antiinflamatorios son mínimos. Generalmente se administra por vía oral o por inyección. Todos los medicamentos presentan efectos secundarios y su recomendación de uso puede variar bastante dependiendo de las condiciones del paciente, así que recuerde consultar a su médico antes de tomar cualquier medicamento.
¿Qué es y para qué sirve?
El Metamizol es un medicamento que pertenece al grupo de los analgésicos. Se usa mayormente para tratar el dolor post-traumático o postoperatorio severo cuando el tratamiento con otros medicamentos no opioides no generan resultados, y también para tratar lesiones agudas, cólicos, dolor por cáncer, otras formas agudas o crónicas de dolor y fiebre alta que no responde a otros agentes.
El mecanismo de acción se basa en la inhibición de la ciclooxigenasa-3 central y en la activación del sistema cannabinoide y opiodérgico.
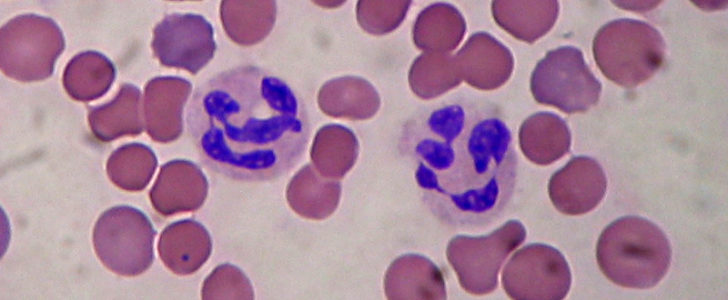
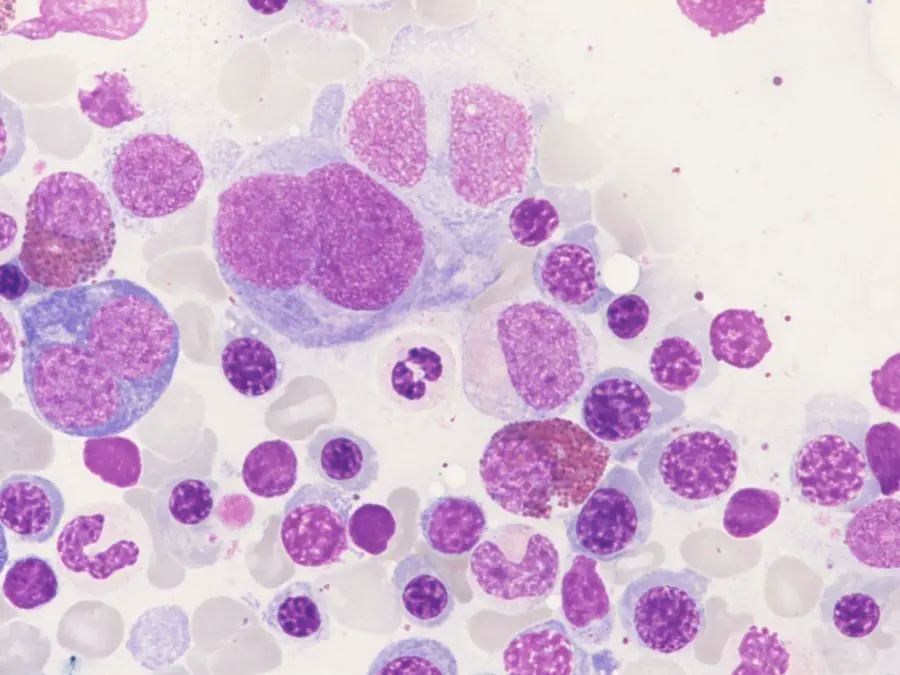
Aunque todavía está disponible sin receta médica en algunos países, en muchos otros solo es vendido bajo esa condición. Sin embargo, su uso está prohibido en la mayoría de los países desarrollados, debido a su alto riesgo productor de efectos secundarios, incluida la agranulocitosis (reducción severa en el número de leucocitos en la sangre) la cual puede ocasionar infecciones que pueden ser mortales.
https://www.youtube.com/watch?v=pCKCDseGL_M
Se utilizó médicamente por primera vez en Alemania en 1922 bajo la marca “Novalgin” y durante muchos años estuvo disponible sin receta en la mayoría de los países, hasta que sus efectos tóxicos se hicieron evidentes. Actualmente, el Metamizol se comercializa bajo diversos nombres y marcas.
Nombre comercial
El metamizol o dipirona es vendido bajo distintos nombres y marcas comerciales. Entre las más conocidas están: Algi Mabo, Neo Melubrina, Metalgial y Nolotil.
También existen distintas marcas y compuestos genéricos de metamizol, como lo son: Noramidopirina, Metilmelubrina, Metamizol hemimagnesio, Dipirona, Metamizol Sódico, Hidrato de sulpirina y Metanosulfonato de metilaminoantipirina sódica.
Además existen medicamentos multicomponentes que contienen metamizol en su composición, tales como Buscapina compositum y Dolemicin.
Farmacocinetica
En términos generales, el Metamizol tiene un inicio de acción de entre 30 a 60 minutos. Su efecto máximo se genera a los 90 minutos aproximadamente. En cuanto al metabolismo, se desarrolla en el hepático. Su eliminación es principalmente renal y su posible toxicidad incluye vómitos, dolor abdominal, vértigo, alucinaciones, convulsiones y podría producir metahemoglobinemia.
En cuanto a la farmacología de los principales metabolitos del metamizole, tenemos el N-metil-4-aminoantipirina, que se encuentra biológicamente activo, cuenta con una biodisponibilidad del 90%. Su unión a proteínas plasmáticas es de 58% y se excreta en la orina entre el 3% y el 1% de la dosis inicial (oral).
El 4-aminoantipirina también se encuentra biológicamente activo, cuenta con una biodisponibilidad del 22.5%, con una unión a proteínas plasmáticas del 48%. También se excreta en la orina entre el 6% y el 3% de la dosis inicial (oral). El N-formil-4-aminoantipirina no se encuentra biológicamente activo. Su unión a proteínas plasmáticas es del 18% y la excreción en la orina es del 23% al 4% de la dosis oral inicial.
Por último, el N-acetil-4-aminoantipirina, que tampoco se encuentra biológicamente activo, cuenta con una unión a proteínas plasmáticas del 14% y con excreción en la orina como del 26% al 8% de la dosis oral inicial.
Indicaciones
El Metamizol es un analgésico indicado para el tratamiento de la fiebre, dolor severo, dolor de cabeza, dolor de muelas, dolor postoperatorio, la cefalea, dolor tumoral, dolor espasmódico asociado con espasmos del músculo liso como cólicos en la región gastrointestinal, tracto biliar, riñones y tracto urinario inferior, enfermedades infecciosas e inflamatorias.
Además, también está indicado para reacciones alérgicas que se produjeron después de picaduras de insectos, así como el síndrome de dolor, incluida la neurología, lesiones, quemaduras, ciática, miositis, herpes y otras afecciones dolorosas.
El metamizol pertenece al grupo de medicamentos antiinflamatorios no esteroideos (AINE). Además, aunque se receten altas dosis del medicamento, este no produce adicción ni depresión respiratoria. El metamizol inyectable es recomendado solo en el caso de que o se pueda administrar por vía oral. Sin embargo, es posible contener una analgesia potente en varias condiciones y aún así tener control del dolor gracias a este medicamento.
Contraindicaciones
Este medicamento está contraindicado en personas o pacientes con hipersensibilidad previa al metamizol (como lo serían la agranulocitosis o anafilaxis) o cualquiera de los excipientes (por ejemplo, la lactosa) en la preparación utilizada. También hay que tener cuidado con la hematopoyesis alterada (debido al tratamiento con agentes de quimioterapia), al igual que con casos de porfiria aguda intermitente y deficiencia congénita de glucosa-6-fosfato- deshidrogenasa.
También está contraindicado a mujeres en el tercer trimestre del embarazo, ya que aumenta la posibilidad de efectos adversos en el recién nacido, con mujeres en período de lactancia, con niños con peso corporal inferior a 16 kg y con personas que hayan tenido antecedentes de asma, rinitis o urticaria después de la administración de ácido acetil-salicílico, paracetamol, antiinflamatorios no esteroideos (AINEs) y otras reacciones de hipersensibilidad a los analgésicos.
Entre las interacciones con otros medicamentos se destaca la ciclosporina, que interactuando con el metamizol podría generar la disminución de los niveles séricos de ciclosporina. También podría producirse hipotermia aditiva (baja temperatura corporal) con la clorpromazina y el metotrexato podría generar riesgo aditivo de toxicidad hematológica (sangre).
Los anticoagulantes orales como el litio, el captopril, el triamtereno y los antihipertensivos también pueden interactuar con el metamizol, ya que se sabe que algunas pirazolonas interactúan de manera adversa con estas sustancias.
https://www.youtube.com/watch?v=hwfpqIJ4feQ
El tratamiento se suspenderá de manera inmediata si llega a aparecer algún signo o síntoma como shock anafiláctico, dificultad para respirar, edema angioneurótico, rinitis, hipotensión, urticaria o erupción, ya que son señales que podrían significar el indicio de la anafilaxis, y el caso de presentar fiebre alta, escalono, dolor de garganta, inflamación en boca, nariz, garganta o lesiones en mucosa oral o genital podría ser indicio de agranulocitosis.
Antes de que cualquier paciente comience el tratamiento con metamizol, deberá ser informado sobre estas posibles reacciones adversas y en caso de presentar cualquiera de los síntomas mencionados anteriormente, deberá suspender el tratamiento y consultar con su médico.
Debido a los múltiples riesgos asociados con este medicamento, primero se deberá evaluar si existen posibles alternativas para su padecimiento y la relación beneficio-riesgo, antes de comenzar el tratamiento.
Efectos adversos
El Metamizol tiene un gran potencial de toxicidad relacionado con la sangre (discrasias sanguíneas), sin embargo no causa tanta toxicidad renal, cardiovascular y gastrointestinal como otros medicamentos antiinflamatorios no esteroideos (AINE), pero no hay que dejar de lado el hecho de que al igual que cualquier AINE, puede desencadenar broncoespasmos o anafilaxis, especialmente en aquellos pacientes con asma.
Los efectos secundarios graves incluyen agranulocitosis (cantidad anormalmente baja de un tipo de glóbulos blancos en la sangre llamados neutrófilos), anemia aplásica (condición en la que el cuerpo deja de producir suficientes células sanguíneas nuevas), reacciones de hipersensibilidad (como anafilaxia y broncoespasmo), necrólisis epidérmica tóxica y pueden provocar ataques agudos de porfiria, ya que está químicamente relacionado con las sulfonamidas.
Además, no se recomienda el consumo de este medicamento durante el embarazo, mayormente en el tercer trimestre, ya que durante este período aumenta de forma significativa el riesgo de que se produzca alguna malformación en el bebé. Tampoco es recomendable tomar metamizol durante la lactancia y durante las edades más tempranas del niño, ya que los elementos tóxicos del medicamento también estarían siendo ingeridos por el niño a través de la leche materna.
El metamizol está prohibido en los Estados Unidos y en gran parte de Europa occidental debido a su mayor riesgo, la generación de agranulocitosis, una enfermedad que disminuye la capacidad del cuerpo de producir glóbulos blancos para combatir las infecciones. El metamizol se usa mayormente en países tercermundistas para combatir el dolor y la fiebre; es un analgésico tan eficaz como la aspirina.
Este medicamento se vende sin receta médica, en quioscos e incluso en bares en Mozambique, Brasil, México, América Central, República Dominicana y Colombia. Hay más de 100 marcas vendidas en América Latina, 20 en Malasia, 28 en Tailandia y 9 en Tanzania. Algunas marcas llevan las advertencias correspondientes pero muchas otras no.
En 1976, un doctor británico informó que se había vendido suficiente metamizol en Tanzania como para que 630 personas murieran. Además, 1 de cada 100 pacientes que utilizan el metamizol contraen agranulocitosis, de los cuales la mitad de ellos muere.
Metamizol pediátrico
Debido a todos los efectos secundarios adversos mencionados anteriormente, podría parecer una locura proveerle a un niño este medicamento. Sin embargo, en la revista europea de anestesiología se presenta un estudio que evalúa el uso de metamizol en niños de hasta 6 años luego de ser sometidos a cirugía.

El estudio prestó especial atención a los problemas de seguridad médica. Se le hicieron las pruebas a 145 mil pacientes jóvenes (de entre 35 y 18 meses de edad) y todos recibieron una dosis única de metamizol para el dolor postoperatorio.
La picazón, la hinchazón y el exantema (erupción cutánea) se observaron en un solo paciente, reforzando la teoría de los autores de que la probabilidad de reacciones adversas graves era inferior al 0,3% y que el metamizol se puede usar de forma segura en niños menores de 6 años.
Aunque según este estudio, el uso del metamizol parece eficiente y relativamente bien tolerado, este estudio no proporciona pruebas suficientes de seguridad para justificar la promoción de metamizol como agente de primera línea en niños. E incluso entonces, el pequeño porcentaje incidencia de agranulocitosis no puede equilibrar adecuadamente el hecho de que es un medicamento que pone en peligro la vida.

Ningún niño necesita experimentar este desorden desagradable cuando existen alternativas bien conocidas en las que se comprende mejor el mecanismo de acción y el perfil de seguridad.
Dosis
Las dosis recomendadas varían dependiendo de la presentación del medicamento. Este es un artículo informativo, por lo tanto, es importante que siempre consulte a su médico antes de comenzar cualquier tratamiento.

Solución inyectable: es administrada vía intramuscular. La dosis única para todos los grupos de edad es de 8 mg a 16 mg por kg de peso corporal de acuerdo con el siguiente esquema:
De 16 kg a 31 kg de peso corporal, le corresponden 250 mg (½ mililitro) de metamizol; de 32 kg a 46 kg de peso corporal, le corresponden 500 mg (1 ml) de metamizol; de 47 kg a 62 kg de peso corporal, le corresponden de 500 mg a 750 mg (1-1.5 ml) de metamizol; y a personas con más de 63 kg de peso corporal, corresponden de 750 mg a 1000 mg (1.5-2 ml) de metamizol.
Si el dolor es persistente, la dosis puede repetirse cada 6 u 8 horas. La dosis diaria máxima es de 4 g de medicamento.
Tabletas: la dosificación y la duración del tratamiento se deben determinar de acuerdo a la gravedad del síndrome de dolor. La dosis habitual en adultos es de 250mg a 500 mg (1/2 -1 tableta) 2 o 3 veces al día. La dosis máxima en 24 horas es de 3 g. En niños mayores de 15 años debe administrar a una dosis de 250 mg, de 2 a 3 veces al día.
El metamizol no debe administrarse por más de 3 días o en dosis más altas a las mencionadas anteriormente, recuerde siempre consultar a su médico.
Dosis máxima
La dosis recomendada de metamizol en adultos es de 500 mg (una tableta) de 3 a 4 veces al día. La dosis diaria máxima es de 4000 mg (8 tabletas). Recuerde siempre consultar con su médico antes de tomar cualquier medicamento.

Toxicidad
El efecto secundario más grave de Metamizol es el que se menciona anteriormente, en términos generales, el efecto negativo en la médula ósea. Causa una disminución en el recuento de glóbulos blancos o agranulocitosis. Esto generalmente ocurre luego de la primera o la segunda toma del medicamento, ya que el cuerpo comienza a desarrollar anticuerpos contra él.
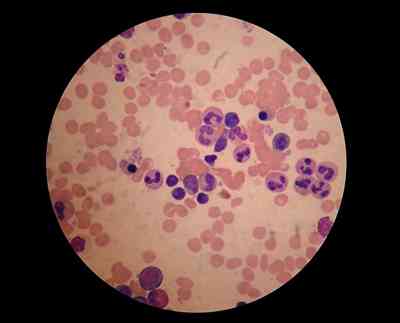
La toxicidad por metamizol se genera al consumir más gramos de medicamento de la dosis máxima recomendada (4000 mg), o por como se menciona, debido a una reacción alérgica al medicamento.
Una vez que se forman los anticuerpos, el cuerpo puede tener una reacción alérgica que puede llegar a ser fatal. Continuar usando este medicamento a pesar de los efectos adversos, puede ser tóxico para los riñones y producir erupciones cutáneas y asma.
Otros efectos secundarios provienen de la codeína que es parte de la composición de este medicamento, que puede causar estreñimiento, somnolencia y mareos. Para contrarrestar esto, se debe tener una dieta alta en fibra mientras está bajo el tratamiento de Metamizol.
Dosis pediátrica
Las dosis pediátricas del metamizol van a variar dependiendo del tipo de presentación y tipo de metamizol que se requiera.

La dosis de Metamizol sódico o metamizol magnésico vía oral para niños mayores de 4 meses y hasta los 4 años, es de 50mg a 150 mg (2-6 gotas) hasta 4 veces por día. Para niños de 5 a 14 años se recomiendan de 250 mg a 375 mg (10-15 gotas) hasta 4 veces por día. A partir de los 15 años, puede tomar 500 mg (20 gotas) o un comprimido de 575 mg, 3 o 4 veces por día. Si presenta dolor oncológico, de 1 g a 2 g cada 6 u 8 horas.
La dosis de metamizol magnésico vía rectal para niños de 3 a 11 años, es de 1 supositorio infantil de 500 mg, que puede repetirse hasta 4 veces en 24 horas a intervalos regulares. Para niños de 1 a 3 años, se recomienda ½ supositorio infantil (250 mg), que puede repetirse de 3 a 4 veces al día.
La dosis de Metamizol magnésico como analgésico, vía intramuscular o intravenosa lenta, para niños de 3 a 11 meses, se recomienda sólo vía intramuscular, de 6.4 mg a 17 mg por kg. En niños desde 1 a 14 años, se recomienda vía intramuscular o intravenosa, igualmente de 6.4 mg a 17 mg por kg hasta cada 6 horas.
A partir de los 15 años, se recomiendan 2000 mg cada 8 horas, y un máximo de 6000 mg. Si se aplica perfusión continua, la dosis máxima es de 6.6 mg por kg por hora. Como antipirético, la dosis general de 11 mg por kg por dosis es suficiente.
En cuanto al Metamizol sódico, para niños de 3 a 11 meses, se recomienda sólo vía intramuscular, de 5 mg a 9 mg por cada kg. Como dosis máxima, se recomienda 100 mg cada 6 horas en lactantes de 3 a 5 meses, y 150 mg cada 6 horas en lactantes de 6 a 11 meses. Para los niños a partir de 1 a 14 años, se puede administrar vía intramuscular o intravenosa, de 5mg a 8 mg por kg hasta cada 6 horas. A partir de los 15 años, se pueden administrar 1000 mg, por un máximo de 5 veces al día.
Embarazo
El Metamizol es un medicamento que puede atravesar la barrera placentaria. Sin embargo, debido a los pocos estudios que se han hecho, no se puede asumir que sea dañino para el feto. De todas maneras, es importante recalcar que tampoco hay evidencia y experiencia clínica suficiente para asumir que no se corren riesgos al tomar metamizol durante el embarazo.

Por lo tanto, generalmente se recomienda no tomarlo durante al menos el primer trimestre de embarazo y tampoco los tres meses siguientes, es recomendable utilizarlo luego de un previo análisis por parte del médico, donde determine la relación beneficio-riesgo.
Aunque este medicamento es únicamente un inhibidor débil de la síntesis de prostaglandinas, no se puede excluir la posibilidad de cierre adelantado del conducto arterioso y de la posibilidad de generación de complicaciones perinatales (que afectan al bebé justo antes o después de su nacimiento) debidas al deterioro en cuanto a las plaquetas tanto del recién nacido como de la madre.
Debido a lo mencionado anteriormente, se puede decir que no se recomienda el uso del metamizol durante el último trimestre del embarazo o en lo evitarlo en lo posible durante todo el embarazo. Además, es importante tener en cuenta que los metabolitos de metamizol se desechan también a través de la leche materna, es por esto que debe evitarse la lactancia durante las 48 horas siguientes luego del consumo de metamizol. Más información sobre la interacción del metamizol durante la lactancia en el siguiente punto.
Lactancia
La comercialización del metamizol en los Estados Unidos está prohibida por la Administración de Alimentos y Medicamentos de los Estados Unidos, al igual que en Canadá y muchos países europeos debido a sus reacciones adversas, incluyendo la agranulocitosis. Sin embargo, se utiliza bastante en otros países durante el trabajo de parto y la lactancia.

Después de la ingesta del medicamento por parte de la madre, el metamizol y sus metabolitos aparecen en la leche materna en cantidades bastante grandes. Además, estos pueden pasar a la sangre y la orina de los bebés amamantados y puede causar efectos adversos para el recién nacido.
La ingesta de metamizol fue la causante de uno de los casos de episodios cianóticos en un bebé amamantado. El medicamento y los metabolitos son eliminados de la leche materna a las 48 horas después de una dosis y los fabricantes recomiendan no amamantar al menos durante 48 horas después de una dosis tomada por la madre. De igual manera, existen alternativas más seguras para la analgesia durante la lactancia.
Niveles de medicamentos
En cuanto a niveles maternos, una mujer tomó 3 dosis de metamizol de 500 mg vía oral, durante un período de 16 horas. La concentración de metamizol en la leche materna fue de 4.3 miligramos por litro luego de 24 horas después de la última dosis.

También, a diez mujeres de 3 a 5 días después del parto, se les administró una dosis única de 1 gramo de dipirona vía oral. Las concentraciones de leche de sus cuatro metabolitos se midieron en la leche materna. En 8 de las pacientes, las muestras de leche se tomaron una vez entre 2.5 y 5.5 horas después de la dosis, y como resultado, los 4 metabolitos se detectaron en la leche de todas las madres.
La concentración total de todos los metabolitos tuvo un promedio de 20.5 miligramos por litro en los tiempos tomados. En 2 de las mujeres, las muestras de leche fueron obtenidas antes de la administración de l medicamento y antes de cada comida durante 3 días. 48 horas después de la dosis, todos los metabolitos estaban ausentes de la leche materna.
Utilizando los datos de las dos madres con muestras extensivas, un bebé que sólo es amamantado, recibiría un promedio de 6.8% de la dosis de metamizol, ajustada también al peso materno en forma de metabolitos.

Además, en un estudio de la leche materna que se realizó en un hospital rural chileno, el metamizol fue detectado en la leche materna en 8 de cada 15 madres examinadas.
En cuanto a niveles infantiles. El metamizol se detectó en el suero y la orina de un bebé amamantado después de que su madre tomara 1500 mg del medicamento en un período de 16 horas. La concentración de suero de metamizol del bebé fue de 3.2 mg por litro y la concentración en la orina fue de 3.74 mg por litro.
Efectos en los bebés amamantados
Un bebé amamantado de 42 días de edad, tuvo dos episodios cianóticos dentro de los 30 minutos luego de que su madre tomara 3 dosis de dipirona de 500 mg vía oral; 18, 7 y 2 horas antes del primer episodio. Un tercer episodio ocurrió 24 horas después del ingreso al hospital.

El metamizol se detectó en la leche materna 24 horas después de la última dosis en el suero y la orina del lactante. No se pudo encontrar ninguna explicación para los episodios cianóticos aparte de la ingesta de metamizol, y después de suspender la ingesta materna de este medicamento, no se presentaron episodios adicionales en el recién nacido hasta los tres años de edad.
En un estudio ciego, a las madres que tenían al menos 3 días luego de parto, y que solicitaban analgesia para el dolor uterino posparto, se les dio 1 gramo de metamizol o placebo. Los bebés de madres que recibieron metamizol lloraron menos veces y durante períodos más cortos en las 14 horas luego de la administración del fármaco, en comparación con los bebés de madres que recibieron placebo.
Este efecto fue más evidente en los bebés que demandan ser alimentados que en aquellos que se alimentan en un horario fijo. Aunque este estudio parece demostrar un efecto farmacológico en los bebés que fueron amamantados con leche que tenía metamizol, no hay una explicación clara para el cambio en el comportamiento infantil.

Un último estudio de casos y controles multicéntrico en Brasil, comparó a 231 niños que desarrollaron leucemia antes de los 2 años de edad, con 411 niños con otras enfermedades no malignas. Posteriormente, se entrevistó a las madres para determinar su uso de analgésicos durante el embarazo y la lactancia.
Las madres lactantes que tomaron metamizol durante los tres meses después del parto tenían el doble de riesgo de tener un hijo con leucemia linfocítica aguda y un riesgo 3,87 veces mayor de reorganizar el gen MLL en bebés menores de un año.
Metamizol sódico
El metamizol sódico es el tipo de metamizol más conocido, se utiliza para quitar la fiebre y para tratar dolores severos, es antiinflamatoriom antipirético y analgésico. Se vende principalmente como Neumelubrina en el país de México.

Siendo más específicos, el metamizol sódico trata los siguientes dolores, sobre todo cuando las dolencias no responden a otros medicamentos no opioides. Dolores articulares, dolores de muela, dolor agudo postoperatorio, dolor agudo postraumático, dolor de cabeza (cefalea), cólicos y dolores de origen tumoral. De igual manera, el metamizol se puede utilizar para tratar fiebres altas en caso de que no haya respuesta a otros medicamentos antipiréticos.
Al igual que el metamizol regular, esta prohibido en la mayoría de los países desarrollados, por su alto potencial de producir agranulocitosis
El mecanismo de acción del metamizol sódico, al igual que el regular, se basa en: inhibir a la ciclooxigenasa-3 central, una iso-enzima ligada a la producción de dolor y fiebre, y activar los sistemas endocannabinoide y opiodérgico para mitigar el dolor.

El metamizol sódico se vende bajo distintas marcas y distintas presentaciones, como lo son las cápsulas, tabletas, sobres, supositorios y ampollas. Sus principios activos que se usan normalmente son el metamizol sódico y el metamizol de magnesio.
Metamizol magnésico
El metamizol magnésico, al igual que los otros tipos de metamizl, se utiliza para tratar distintos tipos de dolores, dolor moderado o severo, dolor agudo postoperatorio o postraumático, también se utiliza para alivianar los cólicos, dolores de origen tumoral, dolores ginecológicos (como la disminorrea), la gingivitis en el caso de dolores odontológicos y para tratar la fiebre alta que no responde a otros antipiréticos.
El Metamizol magnésico se toma vía oral, y en caso de venir el sobres, se debe disolver el contenido en un vaso de agua. Está indicado tomar de 500 mg a 1 g por día, cada 6 u 8 horas. Máximo se deberían tomar 6 g por día.
El Metamizol magnésico está contraindicado en personas que tengan o hayan tenido reacciones previas a las pirazolonas, como hipersensibilidad o agranulocitis. Tampoco se debe administrar a personas que tengan intolerancia tipo urticaria-angiodema debido a los analgésicos, presetando sintomas de asma o broncoespasmos.
También etapa contraindicado a personas que sufran de alteraciones de la médula ósea, enfermedad hematopoyética (enfermedades de la producción de la sangre), porfiria aguda intermitente, deficiencia congénita de G6PDH, mujeres durante el tercer trimestre de embarazo, recién nacidos y niños menores de 3 meses o con un peso corporal menor de 5 kg.

En cuanto a advertencias y precauciones, se debe interrumpir el consumo del Metamizol magnésico si se llega a presentar cualquier signo alusivo a la agranulocitosis o la anafilaxis. Existirá un mayor riesgo de reacciones anafiláticas en pacientes con asma de tipo bronquial, sobre todo aquellos con rinosinusitis y pólipos nasales, también en personas con urticaria crónica e intolerancia al alcohol y colorantes o conservantes.
Es importante realizar controles de recuento sanguíneo regulares. También existirá un riesgo más alto de hipotensión en personas que presenten hipovolemia, deshidratación, fiebre alta, que tengan presión arterial menos a 100 mm Hg, cardiopatía coronaria o estenosis de vasos sanguíneos cerebrales e inestabilidad o insuficiencia circulatoria. Con estos pacientes hay que tener especial cuidado si deciden tomar este medicamento.
En personas con insuficiencia hepática, se debe evitar la toma frecuente de dosis de metamizol magnésico por encima del nivel normal. Si es un tratamiento de corta duración, no será necesario reducir la dosis general. Lo mismo pasa con pacientes con insuficiencia renal.
Las interacciones del Metamizol magnésico incluyen: la ciclosporina, la cual puede reducir el nivel sanguíneo; el alcohol, generando un efecto sinérgico; potencia de acción relacionada con anticoagulantes cumarínicos. Este medicamento no se debe tomar en conjunto con otros AINE, y la mezcla de este con la clorpromazina podría provocar hipotermia grave.
En cuanto al embarazo, al igual que los otros tipos de metamizol, está contraindicado en el tercer trimestre, no se debe administrar en el primero y en el segundo se debe valorar antes la relación beneficio-riesgo. Además, con el consumo de cualquier tipo de metamizol, los metabolitos serán siempre excretados en parte en la leche materna, por lo tanto, se debe evitar amamantar al bebe al menos durante 48 horas luego de la administración del medicamento.
Metamizol y butilhioscina
Estos dos medicamentos usualmente se venden en conjunto para asistir ciertas dolencias específicas. Para hablar sobre este compuesto, es necesario entender como funciona cada componente, y como ya se habló de lo que es el metamizol, pasaremos directamente a la butilhioscina.
Butilhioscina
La butilhioscina, también conocido como butilbromuro de hioscina y butilbromuro de escopolamina, es un compuesto de amonio cuaternario y derivado semisintético de la escopolamina. Es comercializado bajo la marca Buscopan. Es un medicamento utilizado para tratar el dolor abdominal de tipo calambre, los espasmos esofágicos, los cólicos renales y los espasmos de la vejiga. También se usa para mejorar las secreciones respiratorias en el final de la vida.
La butilhioscina se puede tomar por vía oral, por inyección en un músculo o en una vena. Los efectos secundarios pueden incluir somnolencia, cambios en la visión, resequedad de la boca, aumento de la frecuencia cardíaca, desencadenamiento de glaucoma y alergias graves.
La somnolencia, sin embargo, es poco común. Aún no está totalmente claro si es seguro su consumo durante el embarazo, pero siempre se recomienda consultar a su médico antes de comenzar el tratamiento. Además, es importante prestar un mayor cuidado a aquellos pacientes con problemas cardíacos.
La butilhioscina es un agente anticolinérgico que no tiene mucho efecto sobre el cerebro. Este medicamento se encuentra en la Lista de Medicamentos Esenciales de la Organización Mundial de la Salud, en los medicamentos más efectivos y seguros que se necesitan en un sistema de salud, sin embargo, no está disponible en los Estados Unidos.
Usos médicos
La butilhioscina es eficaz en el tratamiento del dolor abdominal cramposo, también para reducir la duración de la primera etapa del trabajo de parto y no está asociado con ningún resultado adverso en la madre o el recién nacido. También se usa durante la resonancia magnética o la tomografía computarizada abdominal o pélvica, para mejorar la calidad de las imágenes.
Efectos secundarios
Como la medicación cruza la barrera hematoencefálica, tiene menos efectos sobre el cerebro y, por lo tanto, tiene una menor incidencia de efectos (como delirios, somnolencia e inhibición de las funciones motoras) que dificultan la efectividad de otros medicamentos anticolinérgicos.

La butilhioscina puede afectar la zona de activación de los quimiorreceptores debido a la falta de una barrera hematoencefálica bien desarrollada en el bulbo raquídeo, que potencia los efectos antieméticos que produce a través de la acción local sobre el músculo liso del tracto gastrointestinal.
Ya que se sabe para que funciona cada componente, el compuesto del metamizol con la butilhioscina, es un medicamento que está indicado como un espasmolítico y analgésico en afecciones viscerales, como el síndrome del intestino irritable, la colitis, la enteritis, la ulceración del estómago y el duodeno, los espasmos por estreñimiento, la discinesia biliar, las infecciones del tracto urinario y la dismenorrea.

Metamizol y paracetamol
Ya que conocemos que es el metamizol, veremos ahora que es el paracetamol y para que se utiliza en conjunto al metamizol.
El paracetamol, también conocido como acetaminofén, es un medicamento utilizado para tratar el dolor y la fiebre. Por lo general, se usa para aliviar el dolor de leve a moderado. A menudo se vende en combinación con otros medicamentos, sobre todo con medicamentos para el resfriado.
En combinación con analgésicos opiáceos, el paracetamol también se usa para el dolor intenso, como el dolor del cáncer después de la cirugía. Normalmente se usa por vía oral o rectal, pero también está disponible por vía intravenosa, y sus efectos duran entre dos y cuatro horas.
El paracetamol generalmente es seguro en las dosis recomendadas. En raras ocasiones se pueden presentar erupciones cutáneas graves, y una dosis demasiado alta puede provocar insuficiencia hepática. Además, parece ser seguro durante el embarazo y durante la lactancia.
En aquellos con enfermedad hepática, aún se puede utilizar pero en dosis más bajas. El paracetamol se clasifica como un analgésico suave y no tiene una actividad antiinflamatoria significativa.
El paracetamol fue descubierto en 1877 y es el medicamento más utilizado para el dolor y la fiebre tanto en los Estados Unidos como en Europa. Está en la Lista de Medicamentos Esenciales de la Organización Mundial de la Salud, los medicamentos más efectivos y seguros que se necesitan en un sistema de salud. El paracetamol está disponible como un medicamento genérico con nombres comerciales como Tylenol y Panadol, entre otros.
Como se mencionó anteriormente, el paracetamol mezclado con analgésicos se utiliza para tratar dolores severos. El proceso de administración más recomendable es la alternación entre los dos medicamentos para controlar el dolor o procesos febriles. Lo mejor sería intercalarlos de manera que cada 4 o 6 horas se tome una dosis para poder controlar los síntomas.
Metamizol vs ibuprofeno
El metamizol y el ibuprofeno son ambos medicamentos AINE, ambos sirven para tratar la fiebre y el dolor es distintos niveles de intensidad. Sin embargo, son medicamentos muy distintos el uno del otro, a continuación veremos la definición, usos y efectos adversos de cada uno para establecer cuáles son sus diferencias y semejanzas.

¿Qué son?
El ibuprofeno es un medicamento de tipo antiinflamatorio no esteroideo (AINE) que se usa para tratar el dolor, la fiebre y la inflamación. Esto incluye períodos menstruales dolorosos, migrañas y artritis reumatoide y también se puede usar para cerrar un ductus arterioso permeable en un bebé prematuro. Se puede administrar vía oral o intravenosa. Por lo general, comienza a funcionar dentro de una hora.
Por su parte, el Metamizole o dipirona, es un analgésico y reductor de la fiebre. Al igual que el paracetamol, tiene efectos antiinflamatorios mínimos. Generalmente se administra por vía oral o por inyección.
¿Para qué sirven?
El ibuprofeno se usa principalmente para tratar la fiebre, dolor de leve a moderado (incluido el alivio del dolor después de la cirugía), menstruación dolorosa, osteoartritis, dolor dental, dolores de cabeza y dolor de cálculos renales. Cabe destacar que alrededor del 60% de las personas responden a cualquier medicamento de tipo AINE; aquellos que no responden bien a uno en particular pueden muy bien responder a otro tipo.
Además, se usa para enfermedades inflamatorias como la artritis idiopática juvenil y la artritis reumatoide. También se usa para la pericarditis y el ductus arterioso persistente.
En cambio, el Metamizol se usa mayormente para tratar el dolor post-traumático o postoperatorio severo cuando el tratamiento con otros medicamentos no opioides no generan resultados, y también para tratar lesiones agudas, cólicos, dolor por cáncer, otras formas agudas o crónicas de dolor y fiebre alta que no responde a otros componentes.
Efectos adversos
Los efectos adversos infrecuentes del ibuprofeno incluyen ulceración esofágica, insuficiencia cardíaca, niveles elevados de potasio en la sangre, insuficiencia renal, confusión y broncoespasmo. Además, el ibuprofeno puede agravar el asma e incluso llevarla a un nivel fatal.
El ibuprofeno se puede cuantificar en sangre, plasma o suero para demostrar la presencia del fármaco en una persona que haya experimentado una reacción anafiláctica, confirmar un diagnóstico de intoxicación en pacientes hospitalizados o ayudar en una investigación de muerte medicolegal.
En cambio, el Metamizol tiene un alto potencial de toxicidad relacionada con la sangre (discrasias sanguíneas), pero causa menos toxicidad renal, cardiovascular y gastrointestinal que los medicamentos antiinflamatorios no esteroideos (AINE). Sin embargo, al igual que los AINE, puede desencadenar broncoespasmos o anafilaxis, especialmente en aquellos pacientes con asma.
Los efectos secundarios graves incluyen agranulocitosis, anemia aplásica, reacciones de hipersensibilidad (como anafilaxia y broncoespasmo), necrólisis epidérmica tóxica y pueden provocar ataques agudos de porfiria, ya que está químicamente relacionada con las sulfonamidas. El riesgo relativo de agranulocitosis parece variar enormemente según el país de las estimaciones sobre dicha tasa y la opinión sobre el riesgo está fuertemente dividida.
Como podemos observar, ambos medicamentos difieren bastante en estos aspectos; podrán tener algunos puntos en común pero son medicamentos con fines distintos. Es importante mencionar que en términos generales, el ibuprofeno tiende a ser un medicamento mucho menos riesgoso que el metamizol, y aunque ambos tengan efectos adversos graves, es más probable que los efectos del metamizol generen más daño y más rápido que los del ibuprofeno.
Además, el metamizol está prohibido en la mayoría de los países desarrollados, mientras que el ibuprofeno es uno de los medicamentos más usados a nivel mundial. Estos hechos evidencian notoriamente su posibilidad de riesgos.
Metamizol buscapina
La buscapina es uno de los medicamentos que incluye metamizol. La buscapina es una mezcla de escopolamina (es un medicamento utilizado para tratar la cinetosis y las náuseas y vómitos postoperatorios) y metamizol sódico, que como sabemos, es un analgésico reductor del dolor en distintos niveles.
Cómo funciona y sus efectos
La buscapina pertenece al grupo de medicamentos llamados antiespasmódicos. Se usa para aliviar los espasmos de los músculos lisos (calambres) en el estómago, los intestinos, en la vejiga y la uretra. La presentación en inyección se usa para aliviar estos mismos tipos de espasmos musculares que pueden ocurrir durante los procedimientos de diagnóstico.
La buscapina alivia el dolor de los calambres abdominales ayudando a su intestino a relajarse.
El medicamento funciona muy rápido, los calambres dolorosos deberían aliviarse en aproximadamente 15 minutos. No es común tener efectos secundarios, pero a algunas personas se les reseca la boca, presentan estreñimiento y la visión borrosa. Si se está autoadministrando con buscapina, no debe tomarla por más de 2 semanas sin consultar con un médico.
Este medicamento puede estar disponible bajo múltiples marcas y/o en diferentes presentaciones. Cualquier marca o presentación específica de este medicamento puede no estar disponible en todos los formularios o aprobada para todas las afecciones que se mencionan.

Es posible que su médico sugiera este medicamento para afecciones distintas de las enumeradas en estos artículos de información sobre medicamentos. Si no ha discutido esto con su médico o no está seguro de por qué lo está usando, recuerde siempre consultar con su médico.
Presentaciones
Tabletas: cada tableta redonda, blanca y recubierta de azúcar contiene 10 mg de compuesto entre escopolamina butilbromida y metamizol sódico. Ingredientes no medicinales: acacia, cera de carnauba, aceite de ricino, lactosa, estearato de magnesio, almidón de maíz, polietilenglicol, goma laca, sacarosa, talco, ácido tartárico, dióxido de titanio y cera blanca.
Inyección: contiene aproximadamente 20 ml entre escopolamina butilbromida y metamizol. Ingredientes no medicinales: cloruro de sodio y agua para inyección.
Cómo se debe usar
La dosis habitual de tabletas de buscapina es de 1 o 2 tabletas de 10 mg por día. Si necesita tomar este medicamento regularmente, la dosis habitual es de 1 tableta de 3 a 5 veces al día. La dosis máxima es de 6 tabletas por día.
Para la inyección, la dosis habitual es de 10 mg a 20 mg administrada por inyección intramuscular (en un músculo), intravenosa (en una vena) o subcutánea (debajo de la piel). La dosis diaria máxima es de 100 mg.
Muchos factores pueden afectar la dosis de medicamento que una persona necesita, como el peso corporal, otras afecciones médicas y otros medicamentos. Si su médico le ha recomendado una dosis diferente de las que se detallan en este artículo, no cambie la manera en que está usando el medicamento sin consultar a su médico.
Debe tragar las tabletas enteras con un vaso de agua, no debe triturarlas ni masticar las tabletas. Es importante que use este medicamento exactamente como se lo recetó su médico. Si olvida una dosis, omita la dosis omitida y continúe con su horario regular de dosificación y no utilice una dosis doble para compensar la que olvidó. Si no está seguro de qué hacer después de omitir una dosis, comuníquese con su médico o farmacéutico.
Se debe guardar este medicamento a temperatura ambiente, también se debe proteger de la luz y la humedad y mantenerlo fuera del alcance de los niños.
No deseche los medicamentos en aguas residuales (por ejemplo, en el fregadero o en el inodoro) ni en la basura doméstica. Pregúntele a su farmacéutico cómo deshacerse de los medicamentos que ya no son necesarios o que no han expirado.

Metamizol y naproxeno
En algunas ocasiones se tienden a mezclar medicamentos para potenciar el efecto que se necesita, algunos son compatibles y otros es mejor tomarlos por sí solos. Antes de establecer la relación entre el metamizol y el naproxeno, veamos que es el naproxeno como tal y para qué sirve.
El naproxeno (nombres comerciales: Aleve, Naprosyn y muchos otros) es un medicamento antiinflamatorio no esteroideo (AINE) de la clase de ácido propiónico (la misma clase que el ibuprofeno) que alivia el dolor, la fiebre, la hinchazón y la rigidez. Es un inhibidor no selectivo de la COX (ciclooxigenasa), generalmente se vende como la sal de sodio.
Está disponible tanto en una versión de liberación inmediata como en una de liberación prolongada. El naproxeno generalmente es seguro de usar en madres que amamantan.
Los efectos adversos comunes de naproxeno incluyen efectos del sistema nervioso central (por ejemplo, mareos y dolor de cabeza), efectos en la sangre (por ejemplo, moretones), reacciones alérgicas (por ejemplo, erupción cutánea) y molestias gastrointestinales (por ejemplo, acidez estomacal y úlceras estomacales).
Tiene un riesgo intermedio de úlceras estomacales en comparación con otros medicamentos de la misma clase (AINE). Los AINE parecen aumentar el riesgo de daños cardiovasculares graves, aunque este riesgo parece ser menor con el naproxeno en comparación con otros.
Como un AINE, el naproxeno ejerce su acción antiinflamatoria al reducir la producción de mediadores inflamatorios llamados prostaglandinas. Se metaboliza extensamente por el hígado a metabolitos inactivos. Hay algunas investigaciones que sugieren un impacto de la genética de una persona sobre el riesgo de úlceras estomacales inducidas por naproxeno.
Los usos médicos de naproxeno están relacionados con su mecanismo de acción como compuesto antiinflamatorio. El naproxeno se usa para tratar una variedad de afecciones inflamatorias y síntomas que se deben a una inflamación excesiva, como dolor y fiebre (el naproxeno tiene propiedades antipiréticas o antipiréticas, además de su actividad antiinflamatoria).
Cabe destacar que no todos los medicamentos que reducen la fiebre son compuestos antiinflamatorios (como el paracetamol). Las fuentes inflamatorias de dolor que pueden responder a la actividad antiinflamatoria de naproxeno, son condiciones tales como migraña, osteoartritis, cálculos renales, artritis reumatoide, artritis psoriásica, gota, espondilitis anquilosante, cólicos menstruales, tendinitis y bursitis.
Debido a su mecanismo de acción antiinflamatorio, no se esperaría que el naproxeno fuera útil en el tratamiento de causas no inflamatorias del dolor (por ejemplo, dolor en el nervio diabético). El naproxeno también se usa como una “terapia puente” en la cefalea por uso excesivo de medicamentos para desintoxicar a los pacientes de otros medicamentos.
Los efectos adversos comunes incluyen mareos, somnolencia, dolor de cabeza, erupción cutánea, hematomas y malestar gastrointestinal. El uso intensivo se asocia con un mayor riesgo de enfermedad renal en etapa terminal e insuficiencia renal.
Dicho esto, se dice que el metamizol y el naproxeno si se pueden mezclar, pero que no se deben tomar al mismo tiempo, deberían pasar al menos 2 horas entre cada ingesta del primer medicamento. Además, el naproxeno no debe mezclarse con otros medicamentos anticoagulantes, inflamadores no esteroideos o diuréticos del asa (grupo de medicamentos que actúan sobre la porción de la nefrona llamada Asa de Henle).
A pesar de que si se pueden tomar los dos medicamentos en conjunto (pero no al mismo tiempo), siempre se recomienda consultar a su médico antes de automedicarse, y sobre todo con la mezcla de pastillas, ya que dependiendo de la condición de cada paciente podrá ser más o menos favorable.
Crema
Como todo medicamento que viene en distintas presentaciones, cada una de ellas tiene un propósito distinto. Primero veamos para que sirven las cremas farmacéuticas:

Una crema es una preparación generalmente para la aplicación a la piel. También se usan cremas para la aplicación a membranas mucosas como las del recto o partes íntimas. Las cremas pueden considerarse productos farmacéuticos, ya que incluso las cremas cosméticas se basan en técnicas desarrolladas por la farmacia y las cremas no medicadas son muy utilizadas en una variedad de afecciones de la piel (dermatosis).
El uso del concepto de unidad de dedo puede ser útil para guiar la cantidad de crema tópica que se necesita para cubrir diferentes áreas. Las cremas son emulsiones semisólidas de aceite y agua y se dividen en dos tipos: cremas de aceite en agua, que se componen de pequeñas gotas de aceite dispersas en una fase acuosa continua, y cremas de agua en aceite, que al contrario, se componen de pequeñas gotitas de agua dispersas en una fase oleosa continua.
Las cremas de aceite en agua son más cómodas y cosméticamente aceptables ya que son menos grasosas y se eliminan más fácilmente con agua. Las cremas de agua en aceite son más difíciles de manejar, pero muchos medicamentos que se incorporan en cremas son hidrófobos y se liberarán más fácilmente en una crema de agua en aceite que una crema de aceite en agua.

Las cremas de agua en aceite también son más hidratantes ya que proporcionan una barrera aceitosa que reduce la pérdida de agua del estrato córneo, la capa más externa de la piel.
Los usos de las cremas son: la provisión de una barrera para proteger la piel (esto puede ser una barrera física o una barrera química como con los protectores solares), para ayudar en la retención de humedad (especialmente cremas de agua en aceite), con fines de limpieza y efectos emolientes (sustancia usada como medicamento para ablandar una dureza, tumor o inflamación, suavizando y protegiendo la piel o las mucosas).
También se utilizan como transporte para sustancias farmacológicas como anestésicos locales, antiinflamatorios (AINE o corticosteroides), hormonas, antibióticos, antifúngicos o antiirritantes.

Las cremas son presentaciones de dosificación semisólidas que contienen más del 20% de agua o componentes volátiles y típicamente menos del 50% de hidrocarburos, ceras o polioles como transportadores. También pueden contener una o más sustancias farmacológicas disueltas o dispersas en una base de crema adecuada.
Este término se ha aplicado tradicionalmente a semisólidos que poseen una consistencia relativamente fluida y formulada como emulsiones de agua en aceite (por ejemplo, crema fría) o de aceite en agua (por ejemplo, crema de acetoil fluocinolona).
Sin embargo, más recientemente el término se ha limitado a productos que consisten en emulsiones de aceite en agua o dispersiones microcristalinas acuosas de ácidos grasos de cadena larga, o alcoholes que son lavables con agua y más cosméticamente y estéticamente aceptables.
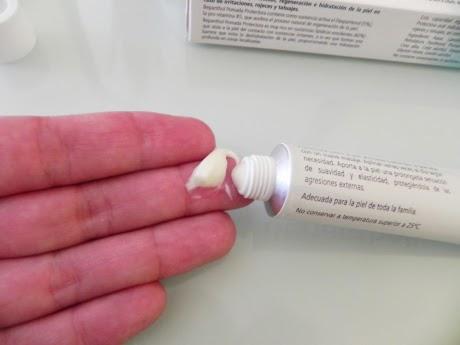
Miconazol
Ahora, el metamizol es comercializado en forma de crema también, bajo el nombre de miconazol, una crema antimiótica de amplio espectro. Por cada 100 g de producto, contiene 2 g de nitrato de miconazol.
El uso de esta crema se recomienda para el tratamiento de infecciones y/o hongos de la piel, como por ejemplo, Tiñea pedis (pie de atleta), Tinea cruris y Tinea corporis causada por Trichophyton rubrum, Trichophyton mentagrophytes y Epidermophyton floccosum, para el tratamiento de candidiasis cutánea (moniliasis) y el de Tinea versicolor. El uso de esta crema siempre será tópico y debe evitar siempre el contacto con los ojos.
En las contraindicaciones se encuentra la hipersensibilidad al miconazol. Si se llega a presentar algún tipo de irritación química, se debe suspender el tratamiento inmediatamente. Por lo que se sabe, el uso del miconazol es seguro durante el embarazo, aunque preferiblemente debe evitarse durante el primer trimestre. Además, a diferencia del metamizol, se desconoce si esta es excretada a través de la leche materna.

Algunas de las reacciones adversas que podrían generarse serían el prurito, la maceración, la irritación y la dermatitis alérgica de contacto. Por lo general, no debería utilizarse en combinación con otra crema antimiótica, ya que podría presentar resistencia.
Las dosis recomendadas de miconazol son de 2 veces al día (mañana y tarde) en pacientes que presenten Tinea pedis, Tinea cruris, Tinea corporis y candidiasis cutánea, y una sóla vez al día en personas con Tinea versicolor.
En caso de tener pie de atleta, se recomienda aplicar el producto entre los dedos y usar zapatos ventilados preriblemente, adeás de realizar cambio de medias una vez al día. En el caso de Candida, Tinea cruris y corporis se debe tratar por dos semanas, y en el caso de Tinea pedís, un mes. Si al paciente no se le notan mejoras un mes luego de cualquier tratamiento, el pronóstico puede ser incierto.
Antes de aplicarse la crema es importante que haya limpiado previamente la piel con agua y jabón, para luego proceder al tratamiento. Además, si el tratamiento se comienza con tiempo, es decir, que no se deja que la enfermedad avance tanto, los resultados serán mucho más rápidos.
Se debe tener especial cuidado con el uso de esta crema en niños menores de 12 años, siempre es bueno consultar a su médico antes. Este producto debe mantenerse a temperatura ambiente y a no más de 30 grados centígrados, en un lugar preferiblemente seco.
Jarabe
Como todo medicamento que viene en distintas presentaciones, cada una de ellas tiene un propósito distinto. Primero veamos para qué sirven los jarabes:

Los jarabes son una solución concentrada de azúcar mezclada en agua u otro líquido acuoso. En la terminología médica, los jarabes medicinales o el jarabe son soluciones casi saturadas de azúcar en agua en las que se disuelven sustancias medicinales. Básicamente, es una suspensión oral en forma líquida.
El jarabe médico o jarabe farmacéutico se usa realmente como transporte de medicamentos. Los jarabes deben mantenerse bien apretados en un lugar fresco y seco después del uso para preservarlos. Además, son ampliamente consumidos como medicamentos infantiles, aunque también se encuentran disponibles para adultos.
Método de preparación de jarabe: los jarabes medicinales se hacen por diferentes métodos, tales como: al mezclar las sustancias medicinales con el jarabe, al disolver el azúcar en la solución líquida medicinal, por extracción del medicamento y por reacción química y solución.

Tipos de jarabes: jarabes aromáticos o adyuvantes (se usan principalmente para mejorar el sabor de mezclas saladas, amargas o desagradables). Los jarabes medicinales son de dos tipos: hechos de medicinas extractivas (aquí, el extracto fluido de los medicamentos respectivos se mezcla con el jarabe). Hecho de productos químicos: esto puede ser por solución simple o por reacción química y solución. Aquí el sabor de los agentes medicinales se modifica en gran medida.
Antalgina
Ahora, el metamizol se comercializa a manera de jarabe también, bajo el nombre de Antalgina. La antalgina es un medicamento antiinflamatorio no esteroideo, funciona reduciendo las hormonas que causan inflamación y dolor en el cuerpo. Se usa para tratar el dolor o la inflamación causada por afecciones como la artritis, la espondilitis anquilosante, la tendinitis, la bursitis, la gota o los cólicos menstruales.
Efectos secundarios
Si llega a presentar alguno de estos síntomas, debe buscar ayuda médica inmediatamente: ronchas; respiración dificultosa; hinchazón de su cara, labios, lengua o garganta. Deje de usar Antalgina y llame a su médico de inmediato si presenta: dolor en el pecho, debilidad, dificultad para respirar, dificultad para hablar, problemas de visión o equilibrio; heces negras, con sangre o alquitranadas; toser sangre o vómito que parece café molido.
Hinchazón o aumento de peso rápido, orinar poco o nada; náuseas, dolor en la parte superior del estómago, picazón, pérdida del apetito, orina oscura, heces fecales de color arcilla, ictericia (coloración amarillenta de la piel o los ojos); hematomas, hormigueo severo, entumecimiento, dolor, debilidad muscular.
Fiebre, dolor de cabeza, rigidez en el cuello, escalofríos, aumento de la sensibilidad a la luz, manchas púrpuras en la piel y/o convulsiones o reacción cutánea intensa: fiebre, dolor de garganta, hinchazón en la cara o la lengua, ardor en los ojos, dolor en la piel, seguido de una erupción cutánea roja o púrpura que se extiende (especialmente en la cara o la parte superior del cuerpo) y causa ampollas y descamación.
Los efectos secundarios más comunes pueden incluir: malestar estomacal, acidez estomacal leve o dolor de estómago, diarrea, estreñimiento; hinchazón, gas; mareos, dolor de cabeza, nerviosismo; picazón en la piel o sarpullido; visión borrosa o ruido en los oídos.

Dosificación habitual de Antalgina para la espondilitis anquilosante en adultos: Inicial, de 250 mg a 500 mg o de 275 mg a 550 mg (naproxeno sódico) por vía oral dos veces al día. La dosis inicial para Antalgina sódico de liberación controlada es de dos tabletas de 375 mg (750 mg) por vía oral una vez al día, una tableta de 750 mg por vía oral una vez al día o dos tabletas de 500 mg (1000 mg) por vía oral una vez al día.
Mantenimiento: se puede aumentar a un máximo diario de 1500 mg (naproxeno) o 1650 mg (naproxeno sódico) en 2 dosis divididas, durante períodos limitados de hasta 6 meses. En pacientes que toleran solo toleran bien dosis más altas, la dosis de liberación controlada de Antalgina sódico puede aumentarse a dos tabletas de 750 mg (1500 mg) o tres tabletas de 500 mg (1500 mg) por vía oral una vez al día durante períodos limitados.
Dosis habitual en adultos para osteoartritis: Inicial, de 250 mg a 500 mg (naproxeno) o 275 mg a 550 mg (naproxeno sódico) por vía oral dos veces al día. La dosis inicial para Antalgin sódico de liberación controlada es de dos tabletas de 375 mg (750 mg) por vía oral una vez al día, una tableta de 750 mg por vía oral una vez al día o dos tabletas de 500 mg (1000 mg) por vía oral una vez al día.

Mantenimiento: se puede aumentar a un máximo diario de 1500 mg (naproxeno) o 1650 mg (naproxeno sódico) en 2 dosis divididas, durante períodos limitados de hasta 6 meses. En pacientes que toleran bien dosis más altas, la dosis de liberación controlada de Antalgin sódico puede aumentarse a dos tabletas de 750 mg (1500 mg) o tres tabletas de 500 mg (1500 mg) por vía oral una vez al día durante períodos limitados.
Dosis habitual en adultos para la artritis reumatoide: Inicial, de 250 mg a 500 mg o 275 mg a 550 mg (naproxeno sódico) por vía oral dos veces al día. La dosis inicial para Antalgina sódico de liberación controlada es de dos tabletas de 375 mg (750 mg) por vía oral una vez al día, una tableta de 750 mg por vía oral una vez al día o dos tabletas de 500 mg (1000 mg) por vía oral una vez al día.
Mantenimiento: se puede aumentar a un máximo diario de 1500 mg (naproxeno) o 1650 mg (naproxeno sódico) en 2 dosis divididas, durante períodos limitados de hasta 6 meses. En pacientes que toleran bien dosis más altas, la dosis de liberación controlada de Antalgina sódico puede aumentarse a dos tabletas de 750 mg (1500 mg) o tres tabletas de 500 mg (1500 mg) por vía oral una vez al día durante períodos limitados.

Dosis habitual en adultos para gota aguda: 750 mg (naproxeno) u 825 mg (naproxeno sódico) por vía oral una vez, seguidos de 250 mg (naproxeno) o 275 mg (naproxeno sódico) cada 8 horas hasta que se resuelva el ataque gotoso, generalmente de 2 a 3 días.
La dosis recomendada de Antalgina sódico de liberación controlada es de dos a tres tabletas de 500 mg (1000 a 1500 mg) por vía oral el primer día, seguidas de dos tabletas de 500 mg (1000 mg) por vía oral al día hasta que el ataque disminuya.
Dosis habitual en adultos para bursitis: 550 mg de Antalgin sódico por vía oral una vez, seguidos de 550 mg de Antalgin sódico cada 12 horas, o 275 mg / 250 mg (naproxeno) cada 6 a 8 horas, según sea necesario. Tomar en cuenta que la dosis diaria máxima es de 1100 mg de Antalgina sódico o 1000 mg de Antalgina. La dosis inicial recomendada de Antalgina sódico de liberación controlada es de dos tabletas de 500 mg (1000 mg) por vía oral una vez al día.
Para pacientes que requieren un mayor beneficio analgésico, se pueden usar dos tabletas de 750 mg (1500 mg) o tres tabletas de 500 mg (1500 mg) durante un período limitado. Dosis habitual en adultos para tendinitis: 550 mg de Antalgina sódico por vía oral una vez, seguidos de 550 mg de Antalgina sódico cada 12 horas o 275 mg (naproxeno sódico) / 250 mg (naproxeno) cada 6 a 8 horas, según sea necesario.
Tomar en cuenta que la dosis diaria máxima es de 1100 mg de Antalgina sódico o 1000 mg de Antalgina. La dosis inicial recomendada de Antalgina sódico de liberación controlada es de dos tabletas de 500 mg (1000 mg) por vía oral una vez al día.
Para pacientes que requieren un mayor beneficio analgésico, se pueden usar dos tabletas de 750 mg (1500 mg) o tres tabletas de 500 mg (1500 mg) durante un período limitado. A partir de entonces, la dosis diaria total no debe superar las dos tabletas de 500 mg (1000 mg).
Dosis habitual en adultos para la dismenorrea: 550 mg de Antalgina sódico por vía oral una vez, seguidos de 550 mg de Antalgina sódico cada 12 horas, o 275 mg / 250 mg (naproxeno) cada 6 a 8 horas, según sea necesario. Tomar en cuenta que la dosis diaria máxima es de 1100 mg de Antalgina sódico o 1000 mg de Antalgina. La dosis inicial recomendada de Antalgina sódico de liberación controlada es de dos tabletas de 500 mg (1000 mg) por vía oral una vez al día.
Para pacientes que requieren un mayor beneficio analgésico, se pueden usar dos tabletas de 750 mg (1500 mg) o tres tabletas de 500 mg (1500 mg) durante un período limitado. A partir de entonces, la dosis diaria total no debe superar las dos tabletas de 500 mg (1000 mg).
Dosis habitual en adultos para el dolor: 550 mg de Antalgina sódico por vía oral una vez, seguidos de 550 mg de Antalgina sódico cada 12 horas o 275 mg (naproxeno sódico) / 250 mg (naproxeno) cada 6 a 8 horas, según sea necesario. Tomar en cuenta que la dosis diaria máxima es de 1100 mg de Antalgina sódico o 1000 mg de Antalgina. La dosis inicial recomendada de Antalgina sódico de liberación controlada es de dos tabletas de 500 mg (1000 mg) por vía oral una vez al día.

Para pacientes que requieren un mayor beneficio analgésico, se pueden usar dos tabletas de 750 mg (1500 mg) o tres tabletas de 500 mg (1500 mg) durante un período limitado. A partir de entonces, la dosis diaria total no debe superar las dos tabletas de 500 mg (1000 mg).
Dosis pediátrica habitual para la artritis reumatoide juvenil: mayor o igual a 2 años: 5 mg por kg por vía oral dos veces al día. Dosis máxima: 1000 mg por día.
Cabe destacar que tocas estas indicaciones están basadas en las mismas que llevan las cajas de estos medicamentos. Sin embargo, considere siempre como primera opción consultar con su médico de confianza. No se automedique.
Gotas
La gota es una unidad aproximada de medida del volumen. Se entiende como gota la cantidad dispensada como una gota desde un gotero o cámara de goteo y a menudo se usa para administrar cantidades de medicamentos líquidos a los pacientes.

El volumen de una gota no está bien definido, depende del dispositivo y la técnica utilizada para producir la gota, de la fuerza del campo gravitatorio y de la viscosidad, densidad y tensión superficial del líquido. Las gotas medicinales pueden tener distintos propósitos y lugares de aplicación (por ejemplo, ojos y oídos), sin embargo, en cuanto al metamizol, las gotas son administradas vía oral.
El medicamento en gotas que contiene metamizol es el Metalgial, que se usa para tratar el dolor de diferentes orígenes, como dolor de muelas, dolor de cabeza, dolor visceral o fiebre alta. También se usa para tratar el dolor intenso asociado con cirugías, cáncer o problemas estomacales.
Es un agente antitiroideo de tioureileno que inhibe la formación de hormonas tiroideas al interferir con la incorporación de yodo en los residuos tirosilo de la tiroglobulina. Esto se hace al interferir con la oxidación del ion yoduro y los grupos yodotirosilo a través de la inhibición de la enzima peroxidasa.
La dosificación de Metalgial depende como siempre, de la enfermdad y condiciones que presente el paciente. Este medicamento se administra por vía oral y la dosis única recomendada es de 20 a 40 mg. La dosis diaria es de 20 a 80 mg, la frecuencia de uso es de 1 a 2 veces por día y la duración del tratamiento es de 2 a 8 semanas. Además, deben disolverse las gotas en un poco de agua antes de tomarlas.
Ampollas
Como todo medicamento que viene en distintas presentaciones, cada una de ellas tiene un propósito distinto. Primero veamos para qué sirven las ampollas:

Una ampolla es un pequeño vial sellado que se utiliza para contener y conservar una muestra, generalmente un sólido o líquido. Las ampollas suelen estar hechas de vidrio, aunque existen ampollas de plástico.
Las ampollas modernas se usan con mayor frecuencia para contener productos farmacéuticos y químicos que deben protegerse del aire y los contaminantes. Están herméticamente sellados mediante la fusión de la parte superior delgada con una llama abierta, y generalmente se abre al romperse el cuello.
Si se realiza correctamente, esta última operación crea una ruptura limpia sin fragmentos de vidrio o astillas adicionales; pero el líquido o la solución se pueden filtrar para mayor seguridad. La contaminación por partículas de vidrio es motivo de constante preocupación, ya que los pacientes que reciben medicamentos por vía parenteral corren un mayor riesgo de recibir partículas de vidrio cuando se aspiran medicamentos.
El espacio sobre el producto químico puede llenarse con un gas inerte antes del sellado. Las paredes de las ampollas de vidrio suelen ser lo suficientemente fuertes como para ser llevadas a una caja de guantes sin ninguna dificultad.
Las ampollas de vidrio son más costosas que las botellas y otros recipientes simples, pero hay muchas situaciones en las que su impermeabilidad superior a los gases y líquidos y la superficie interior totalmente de vidrio valen la pena por el costo adicional.
Ejemplos de productos químicos que se venden en ampollas son productos farmacéuticos inyectables, reactivos sensibles al aire como tetrakis (trifenilfosfina) paladio (0), materiales higroscópicos como disolventes deuterados y ácido trifluorometanosulfónico y patrones analíticos.

Inyectable
Como todo medicamento que viene en distintas presentaciones, cada una de ellas tiene un propósito distinto. Primero veamos para qué sirven las inyecciones:
La inyección es un método para introducir un medicamento en el torrente sanguíneo a través de una aguja hipodérmica hueca y una jeringa, que se perfora a través de la piel hacia el cuerpo (generalmente tipo intravenosa, pero también hay inyecciones intramusculares o subcutáneas).
Normalmente, el medicamento en polvo se mezcla con agua para crear una solución, y luego se inyecta. Este acto coloquialmente se denomina como golpear, disparar, golpear, inmovilizar o “jacking-up”, a menudo dependiendo de la subcultura del medicamento específico en la que se usa.
Aunque existen varios métodos para tomar medicamentos, algunos usuarios prefieren la inyección ya que los efectos completos del medicamento se experimentan muy rápidamente, generalmente de cinco a diez segundos.
Hay una variedad de razones por las que los medicamentos se utilizan a través de inyecciones, las más evidentes son:
Efecto aumentado: inyectar un medicamento por vía intravenosa significa que una mayor cantidad del medicamento llegará al cerebro más rápidamente. Esto significa que el medicamento tendrá un efecto muy fuerte y rápido.
Uso más eficiente: una cantidad más pequeña de la normal es suficiente ya que la inyección significa que una mayor cantidad del medicamento llegará al cerebro que con otros métodos. Esto se debe a que las defensas del organismo y los mecanismos de desintoxicación (como el metabolismo de primer paso en el hígado con uso oral) se pasan por alto.
La inyección aumenta la biodisponibilidad de un medicamento. Esto significa que requiere menos medicamento (y, por lo tanto, menos dinero) para lograr el mismo efecto (eso sin tomar en cuenta los efectos de la tolerancia).
El metamizol también se vende de manera inyectable. Funciona igualmente como analgésico y antipirético. Se recomienda mayormente para el dolor intenso y la fiebre muy alta. Generalmente viene en presentación de ampolla de 1 g (500 g por ml, 2 ml) para inyección intramuscular, subcutánea, intravenosa lenta o perfusión.
Las dosis recomendadas son: para niños, aproximadamente 10 mg por kg por inyección. En adultos, 500 mg por inyección. Puede repetir la dosis cada 8 horas si es necesario.

Se debe tener cuidado si el paciente padece de úlcera gástrica, ya que está contraindicado. Como todos los compuestos de metamizol, tiene un alto riesgo de generar agranulocitosis, su riesgo es impredecible sin importar la dosis que se haya administrado. Además, durante la lactancia y el embarazo es preferible no tomarlo, ya que los efectos adversos de este medicamento podrían pasar al bebe.
Comprimidos
Un comprimido, mayormente llamado tableta, es una forma de dosificación farmacéutica. Los comprimidos se pueden definir como la forma de dosificación unitaria sólida de medicamento o medicamentos con o sin excipientes adecuados y preparados por moldeo o por compresión. Comprende una mezcla de sustancias activas y excipientes, generalmente en forma de polvo, prensada o compactada pasando del polvo a una dosis sólida.

Los excipientes pueden incluir diluyentes, aglutinantes o agentes de granulación, deslizantes (auxiliares de flujo) y lubricantes para asegurar una formación de comprimidos eficaz; disgregantes para promover la rotura de la tableta en el tracto digestivo; edulcorantes o sabores para mejorar el sabor; y pigmentos para hacer que las tabletas sean visualmente atractivas o para ayudar en la identificación visual de una tableta desconocida.
Con frecuencia se aplica un recubrimiento de polímero para hacer que la tableta sea más suave y fácil de tragar, para controlar la velocidad de liberación del ingrediente activo, para hacerlo más resistente al ambiente (extendiendo su vida útil), o para mejorar la apariencia de la tableta.
La tableta comprimida es la forma de dosificación más popular actualmente en uso. Aproximadamente dos tercios de todas las prescripciones se dispensan como formas de dosificación sólidas, y la mitad de estas son tabletas comprimidas. Se puede formular una tableta para administrar una dosis precisa a un sitio específico; por lo general, se toma por vía oral, pero se puede administrar por vía sublingual, bucal o rectal.

La tableta es solo una de las muchas formas en las que se puede tomar un medicamento oral, como jarabes, suspensiones y emulsiones. Las tabletas medicinales se hicieron originalmente en forma de disco del color que determinaron sus componentes, pero ahora se fabrican en muchas formas y colores para ayudar a distinguir diferentes medicamentos.
Las tabletas a menudo se sellan con símbolos, letras y números, lo que les permite ser identificados. Los tamaños de las tabletas que deben ingerirse van desde unos pocos milímetros hasta alrededor de un centímetro.
Pastilla
Existen distintos tipos de comprimidos, el más común entre ellos es la pastilla. Una pastilla se definió originalmente como una forma de dosificación farmacéutica oral pequeña, redonda y sólida. Las pastillas más antiguas que se conocieron estaban hechas de carbonatos de zinc, hidrozincita y smithsonita.

Hoy en día, las pastillas incluyen distintos tipos como tabletas, cápsulas y variantes de las mismas; esencialmente, cualquier forma sólida de medicamento cae coloquialmente en la categoría de píldoras.
En todo el artículo se ha hablado del metamizol y ha sido en presentación de comprimido o pastilla, ya que es la presentación en la cual mas se vende. Sus efectos siguen siendo los mismos, al igual que las dosis y las contraindicaciones.
Supositorios
Un supositorio es una forma de dosificación sólida que se inserta en el recto (supositorio rectal), vagina (supositorio vaginal) o uretra (supositorio uretral), donde se disuelve o se derrite y ejerce efectos locales o sistémicos.
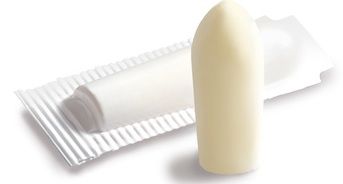
Se pueden usar varios ingredientes diferentes para formar la base de un supositorio tales como, manteca de cacao o un sustituto similar, polietilenglicol, hidrogeles y gelatina glicerinada. El tipo de material utilizado depende del tipo de supositorio, el tipo de medicamento y las condiciones en que se almacenará el supositorio.
Los supositorios Novalgin para niños y adultos contienen el ingrediente activo de Metamizol. El Metamizol rara vez se prescribe hoy en día debido a los posibles efectos secundarios. Sin embargo, el medicamento tiene muy buenas propiedades antipiréticas y analgésicas, razón por la cual todavía se usa en hospitales.
Una vez introducidos los supositorios, se disuelven en el intestino y los ingredientes activos penetran en la pared intestinal y van directamente al torrente sanguíneo. Por lo tanto, se pasa por alto en esta formulación el estómago. Es por esto que los supositorios son adecuados para pacientes que tienen problemas estomacales.
Actualizado el 6 mayo, 2024



[…] Signos de infección como fiebre, escalofríos, dolor de garganta muy intenso, dolor en los oídos o los senos paranasales, tos, más esputo o cambios en el color del esputo, dolor al orinar, llagas en la boca o heridas que no cicatrizan. (Ver artículo: metamizol) […]