Este artículo es únicamente INFORMATIVO!! SIEMPRE consulte a su médico antes de ingerir cualquier medicamento. La tuberculosis es un padecimiento, la cual se ocasiona por bacterias; las cuales se mueven o transportan a través mediante el aire. Si el individuo no recibe el tratamiento correcto, esta enfermedad puede ocasionar la muerte.
Los individuos que presentan un cuadro infeccioso por bacterias de la tuberculosis, así no presenten ninguna señal de malestar, necesitan tomar tratamiento para evitar el desarrollo de este virus en un futuro.
¿Qué es?
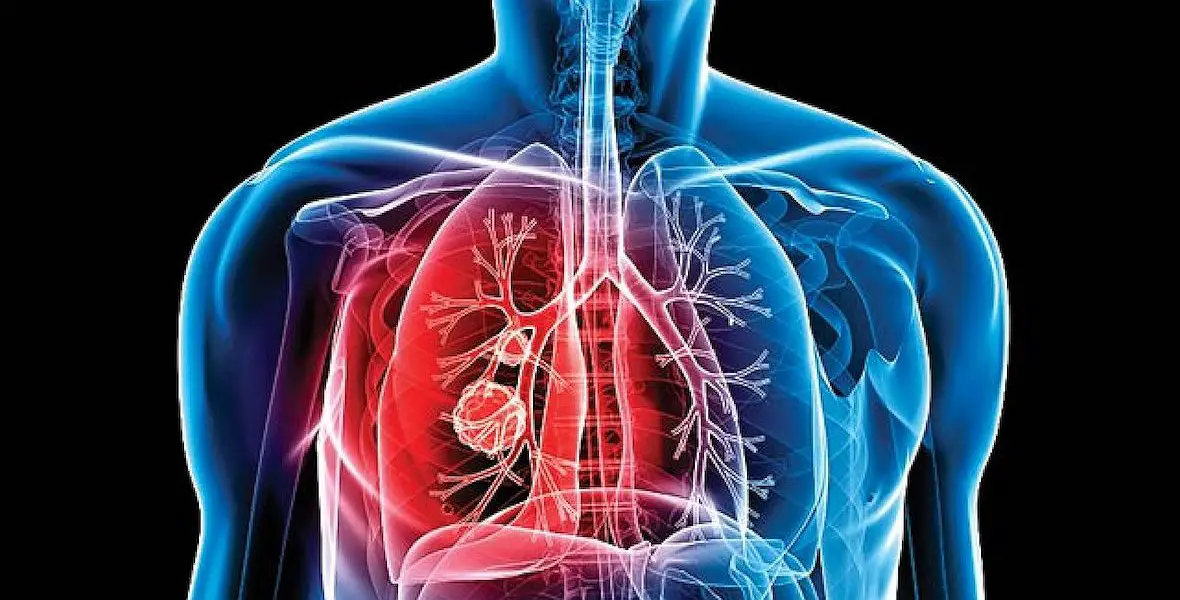
La tuberculosis, también llamada tisis (TBC o TB), es un padecimiento infecciosa ocasionado por bacterias, la cual suele transmitirse de manera fácil; esta básicamente involucra a los pulmones, sin embargo, puede propagarse hacia otros tejidos y órganos.
El Mycobacterium tuberculosis o conocido como bacilo de Koch es la especie de bacteria única de su clase y con un verdadero valor, la cual es la causante de la tuberculosis.
La tuberculosis es una de las pocas enfermedades infecciosas que son consideradas prevalentes a nivel mundial. Se ha podido estimar que afecta al 33 % de la población mundial, esto lo hace de forma latente, pero sin presentar síntomas.
También es considerada la primera causa de fallecimiento por enfermedad infecciosa, y la segunda causa a nivel mundial.
La tuberculosis también puede ser producida por otras especies de micobacterias, como por ejemplo: Mycobacterium bovis, Mycobacterium microti, Mycobacterium africanum, Mycobacterium canetti; sin embargos estos microorganismos mencionados anteriormente no suelen hacer el individuos sanos.
https://www.youtube.com/watch?v=cd1lnfuewxg
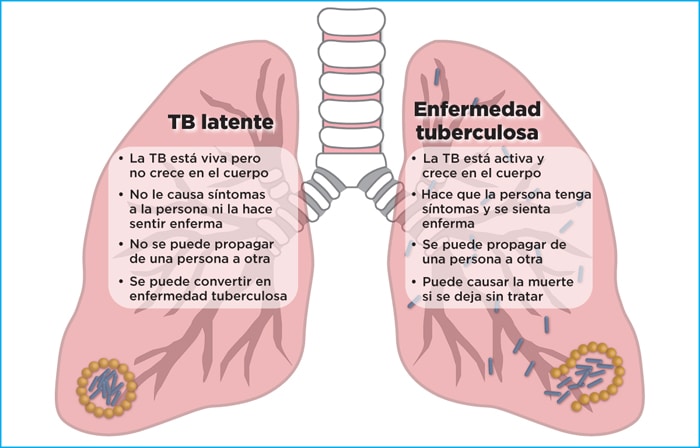
Infección de tuberculosis latente y enfermedad de tuberculosis
Como se dijo anteriormente, las bacterias causantes de la tuberculosis se propagan mediante el aire, cuando un individuo positivo a tuberculosis tose, estornuda, habla o hasta canta, estas partículas pueden llegar a otras personas.
Todos aquellas personas que estén cerca podrían respirar este virus y contagiarse. Se sabe que existen dos tipos de infección con tuberculosis:
- La infección latente de tuberculosis
- La enfermedad de tuberculosis.
Algunos individuos pueden tener las bacterias de la tuberculosis, sin embargo, puede que no presente síntomas; esta sería denominada una infección latente de tuberculosis.
Generalmente el organismo es capaz de combatir a las bacterias de la tuberculosis, para de esta manera evitar que se multipliquen.
En los casos de infecciones latentes de tuberculosis, el individuo infectado no se siente enfermo, no presenta síntomas y tampoco es capaz de transmitir la enfermedad a otros individuos.
Cuando estas bacterias son activadas y comienzan a aumentar en el organismos, el individuo para de tener una infección latente de tuberculosis a una enfermedad de tuberculosis; es por esta razón que anteriormente se dijo que las personas que sufren de una infección latente de tuberculosis deben ser medicadas para evitar que evoluciones a la enfermedad.
Síntomas
Las bacterias de tuberculosis generalmente se multiplican a nivel pulmonar, por lo cual se desarrollarán síntomas como:
- Tos intensa, la cual puede durar hasta 3 semanas o más.
- Dolor en el pecho.
- Tos con sangre o esputo.
Otros síntomas de la enfermedad de tuberculosis son:
- Debilidad o fatiga
- Pérdida de peso
- Falta de apetito
- Escalofríos
- Fiebre
- Sudor durante la noche
Clínicamente
De manera clínica, la tuberculosis se manifiesta a través de signos y síntomas pulmonares o extrapulmonares. Algunas de las afecciones son las siguientes:
-
Neumonía tuberculosa
Puede hacerse evidente por una primoinfección o una reactivación, esto a pesar de que la infección primaria no suele presentar muchos síntomas. La primoinfección se representa porque se forma un complejo primario denominado de Ghon (adenitis regional parahiliar, linfangitis y neumonitis).
Cuando ocurre una reactivación, si suelen hacerse evidentes más signos clínicos, como por ejemplo fiebre y malestar general. También es considerado frecuente la sudoración nocturna y la pérdida de peso.
También puede presentarse tos persistente, la cual puede estar acompañada de esputos hemoptoicos, es decir, que este contenido que sale de los pulmones puede estar acompañado de sangre.
Los pacientes que presentan tuberculosis deben ser aislados dos semanas posterior a haber iniciado el tratamiento , debido a que esta enfermedad es sumamente contagiosa.
-
Pleuritis tuberculosa
Generalmente se hace evidente en individuos jóvenes, y se presenta en forma aguda y unilateral. El signo característico es un exudado que se encuentra en el espacio pleural; en este exudado se puede evidenciar que la enzima adenosin-desaminasa (ADA) se encuentra elevada. También se puede evidenciar que las células predominantes en este exudado generalmente son linfocitos; y las células mesoteliales se encuentran pero en poca cantidad.
En cuando a los síntomas extrapulmonares, estos pueden aparecer y ser denominados como una tuberculosis de tipo miliar, cuando ocurre la reactivación de un foco pulmonar, o en ausencia de una enfermedad clínica pulmonar. Incluye:
- Tuberculosis meningea: esta es una forma de meningitis bacteriana, la cual es causada por el microorganismo bacteriano Mycobacterium tuberculosis, es poco común que sea producida por Mycobacterium bovis, sin embargo puede ocurrir.
Este microorganismo se aloja en las meninges, sobretodo en la base del encéfalo, posteriormente forma microgranulomas. Generalmente el curso de este tipo de tuberculosis es subagudo, y va progresando con los días. Normalmente se presentan síntomas como: dolor de cabeza, rigidez de nuca, déficit neurológicos.
- Tuberculosis ocular: Principalmente del iris, cuerpos ciliares y coroides.
- Tuberculosis cardiovascular: generalmente afecta a pericardio, corazón, y algunos vasos sanguíneos. Este tipo de pericarditis tuberculosa, es capaz de evolucionar a pericarditis constrictiva, por lo cual, esto generalmente lleva a que el tratamiento sea acompañado de corticosteroides.
- Tuberculosis de sistema nervioso central: afecta al cerebro, a la médula espinal y a las meninges. Este tipo de tuberculosis normalmente es producida por Mycobacterium tuberculosis y en otros casos más raros puede ser producida por Mycobacterium bovis.
- Tuberculosis genitourinaria: normalmente las infecciones que se producen en el aparato genitourinario suelen ser a través de la vía sanguínea, suelen aparecer leucocitos en la orina, sin germen visible. Este tipo de tuberculosis puede ser la causa de esterilidad de algunos hombres, debido a que afecta los epididimos de los testículos, y en las mujeres suele afectar los cuernos uterinos.
- Tuberculosis ganglionar: generalmente se afectan las cadenas de ganglios cervicales y supraclaviculares, es decir, estos suelen inflamarse. Puede presentarse inflamación del tejido subcutáneo, la cual es causada por la reactivación del bacilo tuberculoso en dichos tejidos. También pueden presentarse lesiones como úlceras drenantes o fístulas, las cuales pueden presentar fibrosis e induración, además de que a plena vista se evidencia un color rojizo oscuro.
Comúnmente se presenta en individuos jóvenes. En aproximadamente el 50% de los casos este tipo de tuberculosis se puede manifestar en inflamación de los ganglios cervicales.
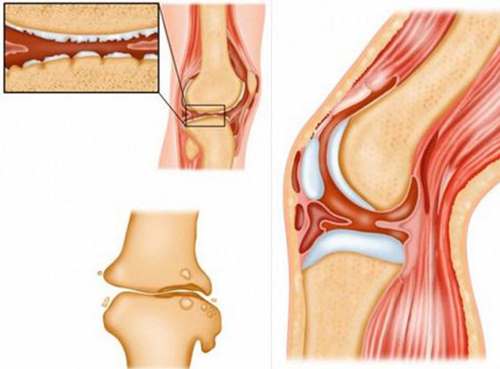
- Tuberculosis osteoarticular: Tas ocurrida la infección, el microorganismo bacteriano puede circular por medio del torrente sanguíneo, hasta llegar a hueso o articulación, en este caso de denominaría osteoartritis tuberculosa o tuberculosis osteoarticular. La infección puede ser producida por la contaminación de una herida.
Diseminados (TBC miliar)
- Tuberculosis miliar: este tipo de tuberculosis es producida debido a que el bacilo disemina por vía sanguínea, afectando a diferentes órganos. Generalmente afecta a individuos con alteración del sistema inmunológico. También es bastante frecuente en individuos de edad avanzada. Los síntomas que se observan generalmente en este tipo de afección son la fiebre y otros síntomas constitucionales.
Esta afección puede cursar con inicio agudo o insidioso. Se deben practicar alguno o todos los siguientes cultivos: esputo, orina, jugo gástrico o médula ósea para ser diagnosticada.
Transmisión
La transmisión ocurre únicamente cuando la persona que padece la enfermedad la tiene activa. Esta es transmitida en forma de partículas, las cuales son expelidas por el individuo que padece la enfermedad, ya sea por medio de estornudos, tos, escupida, o hablando, entre otros.
Generalmente las cosas esparcidas mediante un estornudo son de 0.5 a 5 μm, y pueden haber alrededor de 400.000 en un solo estornudo.
Cada una de estas gotitas puede transmitir dicho microorganismo; sobretodo porque no es necesaria una gran cantidad del microorganismo para infectarse.
La probabilidad de que la enfermedad se transmita de forma eficaz, tiene que ver con la cantidad de partículas contaminadas que sean expelidas al medio ambiente, de que tan ventilado sea el ambiente donde se encuentre el individuo afectado y los individuos no infectados, de la duración de exposición que tenga el individuo sano a el individuo enfermo, y de la virulencia de la cepa del Mycrosporum tuberculosis.
Generalmente se considera que un individuo sano, que tenga algún contacto con cualquier persona con el virus por tiempos prolongados, tiene aproximadamente un 25 % de probabilidad de ser infectado; en os individuos fumadores las probabilidades incrementan multiplicándose por 2.5.
Aquellos individuos que padecen de tuberculosis y no fueran recibido correctamente el tratamiento, pueden infectar entre un 10 a 15 personas anualmente.
También se sabe que pacientes inmunosuprimidos, que estén mal nutridos o que padezcan de SIDA, son mas propensos a infectarse con tuberculosis.
En los individuos que padecen de sida, la tuberculosis es considerada una enfermedad de tipo oportunista; esta puede transmitirse por la vía digestiva, sobretodo cuando es ingerida leche sin higienizar, proveniente de vacas que padecen tuberculosis que estén infectadas con Mycobacterium bovis.
La transmisión puede detenerse, pero para eso deben seguirse ciertas indicaciones, como por ejemplo: deberá mantenerse aislado al individuo que padezca la enfermedad, además de iniciar un tratamiento antituberculoso. Posteriormente a las dos semanas de dicho tratamiento, los pacientes con tuberculosis dejan de ser contagiosos; en caso de que se pudiese llegar a contagiar a un individuo, este tendrá aproximadamente 21 días para comenzar a transmitir dicha enfermedad.
Cuadro clínico de la tuberculosis
Generalmente cuando la enfermedad está iniciando, los individuos que presentan tuberculosis pueden presentar síntomas similares a otras enfermedades, como fiebre, pérdida de apetito, cansancio, sudor nocturno, disnea, depresión, expectoraciones, tos, entre otros.
Aproximadamente el 25 % de los casos de tuberculosis, trasladan la infección a los pulmones, lo que ocasiona que se desarrollen otros tipos de tuberculosis. Generalmente esto ocurre en niños y en aquellos pacientes que se encuentran deprimidos inmunológicamente.
Progresión y reacciones
La tuberculosis progresara de infección a enfermedad; esto puede suceder en forma temprana o incluso pasados años desde el momento de la infección; el riesgo de que ocurra una reactivación se ve aumentada cuando existen alteraciones del sistema inmunitario, como por ejemplo aquellas que son causadas por el virus de la inmunodeficiencia humana.
Individuos que están infectados con tuberculosis y además virus de inmunodeficiencia humana, anualmente aumentan un 10% las probabilidades de que se reactive; las personas que son inmunocompetentes presentan 5 a 10% de riesgo a lo largo de su vida. (Para conocer un poco más sobre el tema, te recomendamos visitar el siguiente artículo: saquinavir)
Algunos medicamentos, como por ejemplo los usados para tratar la artritis reumatoide, actúan bloqueando el factor de necrosis tumoral, incrementa el riesgo de que la tuberculosis se active, debido a la acción que posee la citoquina en cuanto a la respuesta inmune contra la tuberculosis.
Tratamiento
El tratamiento de tipo antituberculoso, es realizado generalmente en combinación con otro tipo de fármacos antituberculosos, lo cual provoca que el tratamiento sea más eficaz, generalmente se hace una primera fase que dura aproximadamente unos seis meses, y posterior a esta ocurre una segunda fase que dura aproximadamente cuatro meses.
Como bien sabemos, la tuberculosis es una enfermedad que tiene cura, pero es considerado necesario hacer un diagnóstico temprano, es decir, que usted deberá acudir inmediatamente a su médico apenas inicien los síntomas; recomendamos esto debido a que mientras más tiempo pase, mas grave se hace la infección de esta enfermedad, sobretodo si no se sigue un tratamiento adecuado.
Le recomendamos que no suspenda el tratamiento proporcionado por su médico, ya que al hacer esto, los signos y síntomas de dicha enfermedad empeoran rápida y notablemente, por lo cual la proliferación de los bacilos se hace resistente a dicho medicamento.
Tratamiento sanatorial de la tuberculosis
A mediados del sigo XIX y en la primera mitad del siglo XX, se generalizó en los países desarrollados la base del tratamiento antituberculoso, llegando a ser este uno de los índices que determinaba el nivel sanitario que poseía dicho país.
En este periodo se consideraba bajo la teoría fisiológica que los sanatorios debían construirse a gran altura, ya que esto promovía a que el flujo sanguíneo aumentara, por lo cual se generaba taquicardia, la cual estaba inducida por dicha altura; a pesar de esto, no se pudo demostrar si esto era eficaz.
Tratamiento quirúrgico de la tuberculosis
Diferentes técnicas basadas en la colapsoterapia fueron utilizadas, esto consistía en hacer que los pulmones colapsaran, esto se hacia con la finalidad de que los pulmones permanecieran en «reposo» y de esta manera se contribuyera a la cicatrización de las lesiones que se presentaban.
El procedimiento para dicho estudio es el siguiente:
- Condrotomía de primera costilla
- Toracoplastias (se realizaba la amputación de algunas costillas para conseguir que los pulmones colapsaran)
- Resecciones pulmonares
- Frenicectomía ( se seccionaba el nervio frénico, lo cual ocasionaba una paralización del músculo diafragma)
- Escalenotomía (se hacia una sección de los músculos escalenos)
- Pneumolisis extrapleural
- Neumotórax terapéutico ( este es quizás el procedimiento quirúrgico utilizado más frecuentemente).
Tratamiento farmacológico de la tuberculosis
Se considera fundamental el tratamiento para el control de la tuberculosis, debido a que si el tratamiento es el adecuado y se lleva a cabo tal cual las instrucciones que se le dan, con el la cadena de transmisión de dicha enfermedad se rompe.
En el año 1944, el tratamiento farmacológico contra la tuberculosis inició con la estreptomicina y el ácido paraaminosalicílico (PAS).
En el año 1950 fue realizado el primer estudio clínico comparado de la eficacia de estos fármacos anteriormente mencionados, conjuntamente con la monoterapia. En este estudio se pudo evidenciar que cuando la terapia era combinada, esta poseía una mayor efectividad. (Para conocer un poco mas sobre el tema, te recomendamos visitar el siguiente artículo: estreptomicina)
En el año 1952, se añadió un tercer fármaco, llamado isoniacida (INH), con el cual la eficacia de dicho tratamiento mejoraba notablemente, a pesar de que tenia una duración aproximada de 18 a 24 meses.
En el año 1960, se añade otro fármaco, llamado etambutol, este sustituye a ácido paraaminosalicílico (PAS) en el esquema de tratamiento inicial, y se pudo evidenciar que la duración se reducía a unos 18 meses.
En el años 1970, se añade a la combinación la rifampicina (RAM), y se evidencia que el tratamiento se acorta a unos 9 meses.
En el año 1980, es añadida al esquema terapéutico la pirazinamida (PZA), con la cual la duración del tratamiento se reduce a 6 meses.
Se ha evidenciado, que hacer el tratamiento contra la tuberculosis con un solo medicamento induce que a los bacilos resistentes se seccionen y la enfermedad no sea eliminada. También se sabe que existen diferentes poblaciones de bacilos que pueden coexistir en un mismo individuo.
¿Para qué sirve?
Las terapias anti tuberculosas son clasificadas en función a la eficacia, potencia y efectos secundarios, son las siguientes:
- Los fármacos de primera línea: pirazinamida, etambutol, isoniacida, rifampicina o estreptomicina.
- Los fármacos de segunda línea: etionamida, ciprofloxacino, cicloserina, entre otros. Estos son utilizados en casos de tuberculosis resistentes o cuando aquellos fármacos de primera línea no son efectivos o producen efectos secundarios. (Para conocer un poco mas sobre este tema, te recomendamos visitar el siguiente artículo: etambutol).
En los últimos años se ha podido evidenciar que la aparición del Mycrosporum tuberculosis se ha hecho resistente al uso de antibióticos.
Podemos clasificar la resistencia que presentan las distintas cepas a los antibióticos en:
- Cepas multirresistentes (MDR), que son aquellas bacterias que son resistentes a la rifampicina e isoniacida
- Cepas ultrarresistentes (XDR), que son aquellas bacterias que son resistentes a las drogas de primera línea, a cualquier fluoroquinolonas y al menos a un fármaco de la primera línea.
Si la tuberculosis no es tratada, esta puede llevar a la muerte irremediablemente. Sabemos que para su tratamiento es necesaria la combinación de fármacos, como dijimos anteriormente estos son: rifampicina, pirazinamida, estambutol, isoniacida y estreptomicina.
Se ha determinado que el uso de estos fármacos es bastante eficaz, sin embargo, el uso de los mismo debe ser bajo estricta vigilancia médica debido a los efectos adversos que estos acarrean.(Para conocer un poco más sobre el tema, te recomendamos visitar el siguiente artículo: rifampicina)
- Niños que presentan alergias anafilácticas al huevo, puede que necesiten que se les realicen algunas pruebas antes de administrar la vacunación, aunque generalmente en estos casos no ha sido contraindicada la triple vírica.
- Embarazadas que hayan presentado prueba de tuberculina positiva, pero no presenten ningún tipo de síntoma, y además la radiografía del tórax haya sido normal, deberá tomar isoniacida administrado por vía oral. Se debe tener en cuenta que para iniciar el tratamiento, se deberá estar en el último trimestre del embarazo o hasta después del parto.
- Embarazada que presente síntomas de tuberculosis, se podrán administrar otros fármacos como pirazinamida, isoniacida y rifampicina. Aparentemente estos fármacos no causan efectos dañinos en el feto. En caso de que ya la madre aya dado a luz, deberá ser aislada del bebé hasta que debe de ser contagiosa. Se le deberá administrar isoniacida al bebé como una medida preventiva.
Actualmente, el tratamiento contra la tuberculosis es el mismo que el de hace unos 40 años años, en algún momento de la historia se pensó que la tuberculosis había desaparecido, pero esto resultó ser negativo, simplemente se dejó de investigar, por lo cual es comprensible que se sigan utilizando los mismos tratamientos de hace años atrás.
Dosis
La única ventaja de la actualidad es que ahora los tratamientos vienen combinados en una misma pastilla, o en pocas, cuando anteriormente el paciente debía tomar hasta 15 pastillas diarias.
El tratamiento antituberculoso es aproximadamente de 6 meses, el individuo infectado deberá tomar aproximadamente 5 pastillas diarias durante los primeros meses, después se reducirá a dos pastillas diarias durante los cuatro meses restantes.
Como recomendación de los expertos, el tratamiento indicado sea seguido al pie de la letra, para de esta manera garantizar la eficacia del mismo.
Prevención
La manera de prevenir la enfermedad es mantener una vida sana e higiénica, se debe identificar a las personas que padezcan enfermedad para que estas sean tratadas, asegurando su curación y evitando que estas contagien a otros individuos; también existen otras medidas preventivas como lo es la vacuna de BCG.
Medidas preventivas
- Aquellos individuos que presenten tos y/o estornudos, deberán taparse con pañuelos desechables.
- Se recomienda lavarse las manos posterior a haber tosido o estornudado.
- El lugar donde se encuentre el individuo afectado deberá tener buena ventilación.
- Se recomienda hacer limpieza del lugar donde se encuentre el individuo infectado con paños húmedos.
- El individuo afectado deberá utilizar tapabocas en lugares donde haya más individuos.
- Se recomienda evitar las visitar de personas sanas, para evitar que sean infectadas.
- Se debe garantizar el tratamiento.
- No se recomienda que el individuo afectado fume, ya que favorece el desarrollo de dicha enfermedad.
- En caso de que usted esté embarazada, deberá informárselo a su médico, ya que en este caso usted no podrá recibir tratamiento con estreptomicina, ya que este fármaco puede causar sordera congénita.
De acuerdo a lo antes nombrado, se puede instaurar un tratamiento adecuado durante el embarazo acorde a la categoría de la tuberculosis que presente dicho individuo.
Algunos fármacos de tipo antituberculosos pueden hacerse presentes en la leche materna, esto lo hacen en pequeñas cantidades, por lo cual la concentración es reducida, no obstante, es importante destacar que a pesar de esto, los lactantes toleran bien estos niveles, por lo cual no se considera necesario separar al bebé de la madre, y puede seguir siendo amamantado.
- Se debe tener presente que la Rifampicin es un medicamento que suele involucrarse con los anticonceptivos de tipo oral, por lo cual se ve disminuida la eficacia de estos. En caso de que usted desee evitar un embarazo, le recomendamos acudir a otro tipo de métodos anticonceptivos, como lo es el de barrera, es decir, utilizando preservativo o dispositivos intrauterinos.
(Para conocer un poco mas sobre este tema, te recomendamos visitar el siguiente artículo: etinilestradiol)
Efectos secundarios
Generalmente los efectos secundarios en los pacientes que presentan tuberculosis son reducidos o nulos. Una vez iniciado el tratamiento, el paciente deberá estar informado de los posibles efectos adversos que pudiesen llegar a aparecer una vez que se ha iniciado el tratamiento.
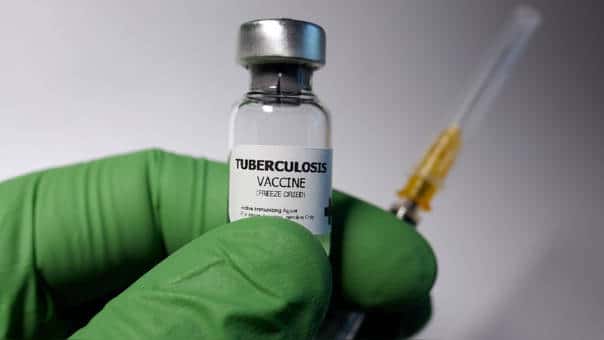
Vacuna
Después de la segunda guerra mundial fue que las vacunaciones se hicieron masivas; con una eficacia en niños menores de los 4 años de edad bastante amplia, aproximadamente del 80%, en los adolescentes y adultos la eficacia suele ser variable entre 0 y 80%.
La Unidad de Tuberculosis Experimental de Badalona, en España, desarrolló una vacuna denominada RUTI, la cual es utilizada para reducir el tratamiento de isoniacida en la infección latente de tuberculosis.
El recién nacido puede ser vacunado con la vacuna de BCG, aunque esta no previene necesariamente la enfermedad, puede reducir la gravedad de la misma.
Edad
Como vacuna no es 100% efectiva, existen países en los cuales esta vacuna no es aplicada de forma sistemática a la población en general.
Se debe tener en cuenta que, cuando un individuo es vacunado, las pruebas para tuberculosis siempre saldrán positivas, por lo cual se hace difícil la detección de una nueva infección.
En caso de que exista el caso de un bebé positivo a tuberculosis, el tratamiento deberá ser base de antibióticos como la rifampicina, isoniacida y la pirazinamida. En los casos en los que se vea afectado el cerebro, podrán ser administrados al mismo tiempo corticosteroides.
Actualizado el 16 enero, 2020