El tioconazol es un fármaco antifúngico sintético de uso tópico, pertenece a la familia del imidazol. Está diseñado para tratar diferentes afecciones de la piel y anexos, solo o en conjunto con otros medicamentos más fuertes para una mejor respuesta de la terapia. Conoce para que sirve, nombre comercial y mucho mas de este antimicótico.
Antimicótico
Los antifúngicos o antimicóticos son medicamentos que se emplean para atender micosis, que son infecciones originadas por hongos, como levaduras y mohos.
El desarrollo e investigación de estas afecciones y de estos medicamentos en estas últimas décadas ha ocurrido, sobre todo para el tratamiento de pacientes inmunocomprometidos, ya que encontrar infecciones fúngicas potencialmente letales para individuos sanos, con un sistema inmunológico totalmente funcional, son casos muy raros y poco frecuentes. Razón por la que la demanda del desarrollo de nuevos medicamentos para el tratamiento de micosis no era muy alta.
Sin embargo el aumento de caso de SIDA y su rápida propagación, el uso de fármacos inmunosupresores para evitar el rechazo en el trasplante y en la quimioterapia contra el cáncer han aumentado la aparición e incidencia de infecciones fúngicas que resultan letales, despertó la necesidad urgente de diseñar y desarrollar medicamentos antimicóticos más eficaces y seguros.
Elaborar y desarrollar medicamentos antimicóticos es una tarea que presenta dificultades y esta radica en la alta selectividad que estos deben tener, pues las diferencias entre las células fúngicas y las demás células de los mamíferos son muy pocas. Sin embargo, si existen estas diferencias aunque sean mínimas:
-Presencia de la pared celular en las células fúngicas, pero no en las mamíferas.
-Composición de las membranas celulares. Las membranas celulares fúngicas son diferentes de las de los mamíferos por la presencia de esteroles (componentes indispensables de la membrana celular) en ellas. El ergosterol está presente en las células de los hongos, mientras que el colesterol está presente en las células de los mamíferos.
Por lo tanto, la pared celular y el ergosterol son dos de los objetivos principales de la terapia antimicótica. (Ver articulo: Terbinafina)
Tioconazol
Antimicótico sintético para uso tópico que principalmente actúa interfiriendo en el crecimiento normal del hongo. El fármaco bloquea la producción de una sustancia conocida como ergosterol, que compone la pared celular del hongo, esta al ser dañada no se recupera o repara y por lo tanto la reproducción del hongo queda comprometida.
Indicaciones
Está elaborado para el tratamiento y cura de la piel y sus anexos cuando padecen infecciones originadas por dermatofitos, levaduras, hongos y bacterias Gram-positivas sensibles, entre las que se incluyen: Candida, Malassezia furfur y Corynebacterium minutissimum.
En particular, este fármaco encuentra grandes aplicaciones en:
- El tratamiento de la onicomicosis.
- Terapia tópica del pie de atleta o tinea pedis.
Marcas comerciales
Sernax
Tiofulvin
Trosderm
Trosid
Trosid Uñas
Presentaciones
Crema dermatológica al 1%
Emulsión cutánea con 1% de tioconazol;
Polvo cutáneo con 1%
Pomada de tioconazol 28%
Mecanismo de acción del tioconazol
El Tioconazol, es un fármaco que pertenece a la categoría de derivados del imidazol, con un amplio espectro de acción que permite una actividad terapéutica efectiva contra levaduras, dermatofitos y hongos, además contra bacterias Gram-positivas.
Similar a otros fármacos antifúngicos esta sustancia se aplica tópicamente, se filtra fácilmente en la membrana y se acumula en el citoplasma bacteriano, afectando la enzima 14 alfa metil lanosterol desmetilasa, ocurriendo:
Disminución de la síntesis de ergosterol, que es una sustancia de suma importancia para la estructura y el funcionamiento de la membrana plasmática.
Almacenamiento de metabolitos intermedios que disminuyen la actividad de las enzimas presentes en la membrana, prácticamente anulando la capacidad de intercambio y energía.
Los efectos se logran sin que esta sustancia sea absorbida por el sistema, disminuyendo la posibilidad de efectos secundarios y reacciones adversas molestas. (Ver articulo: Fenticonazol)
Estudios realizados y eficacia clínica del uso en terapias conjuntas
La actividad efectiva de tioconazol contra ciertos microorganismos resistentes se ve respaldada por la adición de hidroxianisol butilado. Muchas investigaciones y estudios comprueban cómo el uso de hidroxianisol puede hacer más eficiente y óptima la actividad de Tioconazol, permitiendo una mejor permeabilidad celular y una mayor eficacia terapéutica, incluso contra elementos que suelen presentar dificultad y resistencia.
Método de uso y dosificación
El uso de este fármaco es bastante fácil, se debe aplicar el medicamento a la región afectada por el agente infeccioso dos veces al día preferiblemente en la mañana y noche, masajeando suavemente. La selección de la formulación y las indicaciones del tratamiento será decidido única y exclusivamente por el médico tratante.
Advertencias
El uso de tioconazol por lo general es muy seguro, siempre y cuando se sigan las instrucciones dadas por el médico especialista y tomando en cuenta algunas recomendaciones:
- Limpie meticulosamente y a fondo el área a tratar antes de aplicar este fármaco.
- Lave sus manos después de aplicar el medicamento.
- Evite que el área tratada quede expuesta a los rayos ultravioleta de manera directa.
- Evite dejar el medicamento en lugares accesibles para los niños y mascotas.
- Evite el contacto de este fármaco con los ojos y la boca, si ocurre lave el área con agua abundante.
- No utilizar vendajes que eviten la transpiración en la zona.
Embarazo y lactancia
Es recomendable evitar o descontinuar el uso del fármaco durante el embarazo y en el período de la lactancia, ya que la información de sus efectos sobre la salud del feto aún no está bien clara y documentada.
Interacciones
En la actualidad no se conocen interacciones medicamentosas que sean clínicamente relevantes.
Contraindicaciones de tioconazol
Este medicamento puede ser adquirido sin receta, sin embargo no debe ser empleado a la ligera. Está sustancia este contraindicada en individuos con alergia o hipersensibilidad a la sustancia activa o a uno de los componentes del fármaco.
No emplear durante la etapa de gestación o lactancia.
Efectos secundarios
El uso de tioconazol por tiempo prolongado puede causar la aparición de reacciones adversas en el área tratada, tales como: enrojecimiento, ardor y dolor en lugar de aplicación.
Dermatofitosis
La dermatofitosis son infecciones provocadas por hongos, que afectan las áreas queratinizadas del cuerpo (capa córnea de la epidermis, pelos o uñas). Los dermatofitos, colonizan las áreas ricas en queratina muerta, pues constituyen su fuente de alimento.
La dermatofitosis no es una infección invasiva y eso la diferencia de la candidiasis. Esta afección es causada por hongos pertenecientes a los géneros:
- Epidermophyton
- Microsporum
- Trichophyton spp.
Dependiendo del sitio de la infección, se subdividen en
- Tinea corporis
- Tinea cruris o tiña inguinal es una infección por dermatofitos promovida por la temporada de calor, la humedad de los pliegues de la piel , la ropa húmeda, apretada y elaborada en materiales sintéticos. Puede llegar complicarse por maceración e infecciones bacterianas secundarias.
- Tinea pedis o pie de atleta, es la dermatofitosis de los pies una de las más comunes.
- Tinea unguium (onicomicosis)
- Tinea capitis, afecta el cuero cabelludo y causa la aparición gradual de manchas redondeadas que están asociadas con descamación seca y difusa, similar a la caspa, o con apariencia pustular. Si la reacción inflamatoria hacia el hongo es severa y grave, causa una lesión y con ella la pérdida del cabello.
- Tinea barbae es una infección por dermatofitos de la zona de la barba.
La transmisión de los hongos puede ocurrir contagiándose de:
- Persona a persona.
- De un animal a persona
- Del suelo a persona (este caso suele ser bastante raro)
Existen ciertas condiciones que predisponen al organismo para la dermatofitosis, entre esas están: las condiciones de inmunosupresión o la reducción de las defensas del sistema inmune.
Síntomas y signos más comunes
Los síntomas de la infección por dermatofitos pueden variar y diferenciarse según el lugar donde se presente la infección, ya sea la piel, el cabello o las uñas. Entre estos síntomas están:
- Alopecia
- Burbujas
- Edema
- Eritema
- Caspa
- Formación de Pus
- Leuconiquia
- Linfangitis
- Máculas
- Onicólisis
- Pápulas
- Picazón en piernas, mano y cabeza
- Pústulas
- Escamas en la piel
- Úlceras cutáneas
- Ampollas
La dermatofitosis en muchas oportunidades no es evidente y no causa inflamación grave en la superficie de la piel, asociándose con la aparición eventual de lesiones asintomáticas o levemente pruriginosas (que causa picor). En los casos más agresivos y severos de esta afección, la inflamación se presenta con vesículas (formación ubicada en la epidermis que está llena de un contenido graso) y fisuras con inicio repentino sobre todo al nivel de los pies.
Las infecciones por dermatofitos en algunos casos, producen una gran lesión inflamatoria blanda con la presencia de alopecia, este tipo de formaciones se denominan kerion o querion de Celso.
Para realizar el diagnóstico de dermatofitosis, se toma en cuenta primordialmente la apariencia de la lesión y se confirma realizando un examen de escarificaciones cutáneas; normalmente no se requiere la prueba de cultivo, solo si existen infecciones serias en las uñas puede no ser un y el cuero cabelludo, en este caso para descartar otros trastornos que pueden ser causantes de la alopecia.
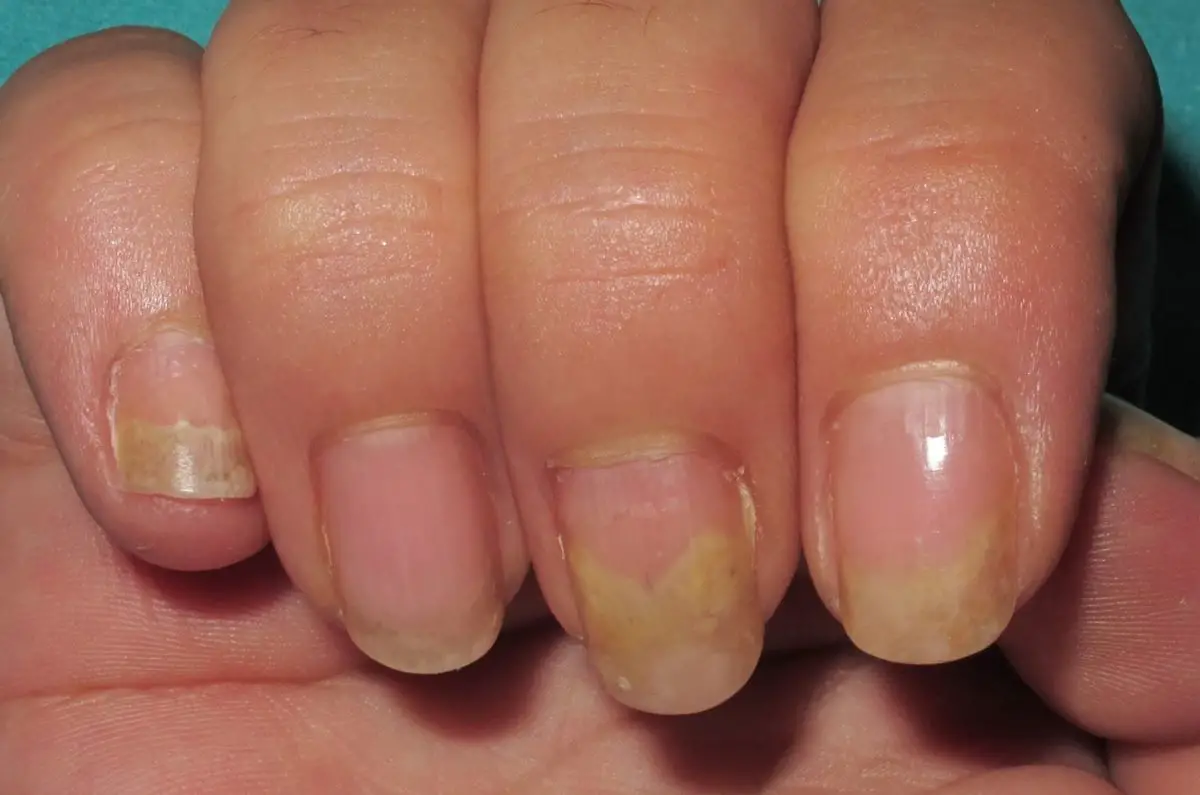
Onicomicosis
Este término se refiere a las infecciones por hongos en las uñas y son un tipo muy común de enfermedad en esta área, calculándose que casi el cincuenta por ciento de las afecciones son por micosis. Cuando se refieren a este término se describe el trastorno vinculado a las uñas, provocada por microorganismos llamados hongos, sean mohos o levaduras, que desencadenan la infección y que pueden permanecer confinados en un punto o esparcirse y afectar a las demás áreas.
Las infecciones por hongos en el área de las uñas, por lo general causan un cambio de color de la misma y si no se diagnostica y se atiende correctamente y a tiempo promueve la aparición de complicaciones muy diversas y molestas. Por lo tanto, si nota cambios en los colores de las uñas, es importante y aconsejable acudir al médico de inmediato, pues mientras más tiempo dejes pasar con esta afección, más corres el riesgo de daños permanentes.
La micosis de las uñas, es un trastornos muy común que pueden afectar a pacientes de cualquier edad tanto hombres como mujeres. Sin embargo, muchos seguimientos confirman e indican que los hombres se ven más afectados por la micosis.
La onicomicosis puede afectar las uñas de las manos y los pies; sin embargo, es muy común que las infecciones se presenten y desarrollen en los últimos, debido a que la mayor humedad y el menor cuidado generalmente afectan esta área del cuerpo.
Causas del hongo en las uñas
Como ya se ha menciona la causa de la onicomicosis es una infección provocada por un hongo que se desarrolla y ataca las uñas, lo que las altera profundamente.
La onicomicosis es frecuentemente desencadenada por dermatofitos, cierto tipo de hongos que normalmente viven en contacto con la piel y las uñas del individuo sin causar ningún tipo de problema. Sin embargo, cuando ocurren algunas situaciones particulares, como una disminución de las defensas o sistema inmune del individuo, estos dermatofitos (hongos) pueden comenzar a multiplicarse de manera incontrolable originando las molestas infecciones.
Los dermatofitos se reproducen rápidamente en lugares cálidos y húmedos, por eso es habitual que las uñas de los pies se vean afectadas por este trastorno. Los pies normalmente están expuestos al calor y la humedad que se generan al usar zapatos y calcetines, transpirando mucho más que las manos; si a esta particularidad se añade que nuestra circulación es un poco más difícil en esta área que en las manos y un sistema inmune debilitado, la zona más vulnerable y propensa al daño son los pies.
Además de los dermatofitos, las levaduras y los mohos también causan este tipo de infecciones. Entre los principales culpables de la onicomicosis, encontramos microorganismos pertenecientes a los géneros: Candida, Trichophyton, Epidermophyton y Aspergillus. (Ver articulo: Miconazol)
Factores de riesgo
Existe factores de riesgo, tanto fisiológicos como patológicos, para desarrollar micosis en las uñas:
-Los lugares húmedos son un ambiente idóneo para la proliferación de hongos, pueden vivir y desarrollarse en vestuarios públicos, piscinas y duchas, infectando las uñas al penetrar en el espacio intermedio entre el lecho de la uña y la uña. Por lo tanto asistir a estos lugares sin utilizar calzado, es uno de los factores de riesgo primordiales para el desarrollo de la onicomicosis.
-Enfermedades como la diabetes, hacen que el desarrollo de estas infecciones sea más frecuente y fácil.
– La edad avanzada causa por lo general una reducción de las defensas inmunológicas y la reducción de la microcirculación, por lo que se ven más expuestos a padecer estas afecciones.
-El pie de atleta es un trastorno sumamente contagioso y puede promover las lesiones en las uñas.
-Psoriasis, enfermedad de la piel que causa picazón o parches dolorosos de piel engrosada y enrojecida.
-El mal hábito de utilizar calcetines ajustados y zapatos que dificultan la transpiración.
-Sudoración excesiva.
-Trastornos del sistema inmunitario o defensas disminuidas.
Síntomas y complicaciones
El primer y principal síntoma de la onicomicosis es la alteración del color de la uña que sufre de la infección, la decoloración por lo general se presenta de color blanco a amarillo e incluso observarse manchas de color marrón, verde y negro.
Si el hongo es fuerte y profundo, las uñas pueden engrosarse o desmoronarse lateralmente, causando molestias y dolor.
La superficie de la uña se torna más frágil, deforme y gruesa.
La micosis puede crear mal olor, inducir el desmoronamiento de la uña e incluso causar onicolisis, es decir, la separación y pérdida de la uña.
En casos graves y sin atención, la onicomicosis puede complicar y empeorar extendiéndose a otras áreas del cuerpo.
En paciente diabéticos, la micosis de las uñas es sumamente peligrosa, ya que las terminaciones nerviosas y el torrente sanguíneo pueden verse comprometidos, causando graves consecuencias.
Tratamiento de la onicomicosis
La onicomicosis es una afección difícil de erradicar, no se cura por sí sola y es necesario la intervención de medicamentos antifúngicos y son extremadamente contagiosos. Por lo tanto siempre hay que recordar que la mejor cura es la prevención: la correcta higiene de las manos y los pies, combinada con algunas recomendaciones y pequeños trucos, benefician la salud de las uñas. Entre estas podemos incluir:
-Las uñas deben estar limpias y secas, evitando el uso de medias de tela sintética que no permitan que los pies respiren.
-Las uñas nunca deben romperse o morderse ya que facilitan el acceso a las bacterias y otros microorganismos, como los hongos. Por lo tanto es importante cortarse correctamente.
-Evitar en lo posible caminar sin calzado, sobre todo en lugares húmedos.
Si el sistema inmunológico es débil o el organismo proporciona las condiciones adecuadas para la proliferación de los hongos, la onicomicosis es inevitable y la intervención debe ser inmediata, visite al médico especialista, que recomendará el tratamiento farmacológico más apropiado para el individuo. Normalmente la terapia farmacológica será a base de fármacos antifúngicos con acción tópica (esmaltes, ungüentos) o sistémica (drogas orales).
Estos medicamentos atacan el hongo, erradicándolos y promoviendo el desarrollo de una uña nueva y sana. Este tratamiento farmacológico para los hongos de las uñas es largo, el crecimiento de la uña tarda entre nueve meses y un año. Solo en los casos graves el experto puede sugerir la extracción de la uña mediante cirugía.
Remedios naturales
Existe una gran variedad de remedios naturales para prevenir y combatir los hongos en las uñas. La fitoterapia emplea las plantas y su acción inmunoestimulante para sanar esta dolencia, entre las más conocida y utilizada esta equinácea. La walnut o nuez también es útil porque tiene propiedades que inhiben el crecimiento de hongos y tiene cualidades antibacterianas.

Recomendaciones para la onicomicosis
Esta infección de las uñas puede afectar una o más uñas a la vez, mucho más en los pies que en las manos, produciendo cambios de color y manchas amarillas, verdes o negras, además de engrosamientos o desmoronamiento de la uña.
Estar constantemente expuestos a ambientes poco saludables, la humedad, el sudor y una circulación menos eficiente desencadenan la multiplicación de microorganismos como los dermatofitos, mohos o levaduras.
La onicomicosis afecta a los ancianos y hombres generalmente, a quienes se visten con el calzado estrecho, sintético y no transpirable como las botas de goma, personas que sufren de otras infecciones localizadas, enfermedades como la diabetes y autoinmunes, la inmunosupresión y otras enfermedades de la piel.
Qué hacer:
Preste atención a sus manos y pies, cuídalos y protégelos.
Use guantes, calcetines y zapatos que permitan una buena transpiración.
Adquiera calzado con mallas anchas, algodón o abiertos y cómodos, por ejemplo: sandalias o zapatos hechos de tela natural
Trate otras infecciones presentes en la piel, como el pie de atleta o la tricofitosis
Procure mantener la diabetes y sus complicaciones bajo control, ya que la hiperglucemia de la diabetes mellitus puede causar microangiopatías del pie y consiguiente pie del diabético. Incluso en las primeras etapas, esta complicación se correlaciona con la onicomicosis.
Aumente la atención y la higiene en caso de terapias oncológicas: quimioterapia, etc., SIDA y otras enfermedades inmunodepresivas.
Reducir la severidad de la psoriasis.
Tome medicamentos específicos para la afección, prescrito por su farmacéutico o médico.
Use solo guantes, calcetines y zapatos limpios y propios.
Tome las medidas para evitar complicaciones en la infección y evitar la propagación de la enfermedad.
Qué no hacer
Descuidar la higiene de manos y pies
Usar guantes, calcetines y calzado en telas no transpirables, que propicien y faciliten la sudoración y el estancamiento.
Utilizar prendas de nylon o telas sintéticas en general.
Descuidar o pasar por alto otras infecciones localizadas.
No descuide su enfermedad diabética, esto inducirá las microangiopatías del pie diabético
Nunca subestimar la falta de eficiencia del sistema inmunológico.
Descuidar la psoriasis
No interrumpa o use la terapia farmacológica de manera oportuna.
Desgarrar o morder las uñas enfermas, ya que facilita la infección bacteriana en la herida.
Utilizar guantes y zapatos usados o desgastados.
Ignorar la posibilidad de contagiar la onicomicosis a terceros
Qué comer
No existe una dieta en particular que pueda curar o prevenir la onicomicosis. Sin embargo ciertos nutrientes son imprescindibles y necesarios para fortalecer el sistema inmune; algunos también ejercen un efecto antioxidante que previenen el estrés de los radicales libres. Entre estos encontramos:
Vitamina C o ácido ascórbico: se encuentra principalmente en la fruta cítrica y las verduras crudas: pimientos, limón, naranja, pomelo, mandarina, perejil, kiwi, lechuga, manzana, achicoria, repollo, brócoli, etc.
Vitamina D o calciferol: se encuentra en pescado, aceite de pescado y yema de huevo.
Zinc: se encuentra principalmente en hígado, carne, leche y derivados, algunos moluscos especialmente ostras.
Selenio: se encuentra principalmente en la carne, productos del mar, yema de huevo, leche y sus derivados, alimentos enriquecidos, etc.
Magnesio: se encuentra en semillas oleaginosas, cacao, salvado, verduras y frutas.
Hierro: la carne, productos pesqueros y yema de huevo son ricos en esta sustancia.
Antioxidantes polifenólicos (fenoles, flavonoides y taninos) están contenidas principalmente en: frutas frescas y verduras, vino tinto, semillas, hierbas, tés, raíces, hierbas, etc.
Aminoácidos lisina y glicina: localizado en carnes, productos del mar, quesos y legumbres, especialmente soja.
Probióticos: elementos que se encuentran principalmente en los alimentos fermentados como el yogur, tofu, suero de leche, etc.
Omega 3: se encuentran principalmente en: pescado azul, algunas semillas oleaginosas, aceites relacionados y algas.
Qué NO comer
No hay productos que se recomienden o se prohíban por la afección, sin embargo se recomienda evitar:
Dietas monotemáticas
Dietas veganas
Dietas donde no estén presentes verduras y vegetales.
Dieta basada exclusivamente en alimentos cocidos y/o conservados.
Curas y remedios naturales
Plantas inmunoestimulantes para uso oral en forma de decocciones, extractos, aceites esenciales o infusiones:
- Echinacea
- Androgafis
- Astrágalo
- Eleutherococcus
- Muérdago
- Uncaria
- Cordyceps
- Gel de Aloe
- Cúrcuma
- Plantas antimicóticas para uso oral para decocciones, infusiones, extractos o aceites esenciales:
- Nuez: gracias a las propiedades del juglone
- Berberina
- Ajo
- Sello de oro
Aceites esenciales para uso tópico:
- Mejorana
- Melaleuca
- Orégano
- Timo
- Clavo
- Ajedrea
- Canela
- Plantas mineralizantes para uso oral:
- Cola de caballo en infusiones o cápsulas
- Suplementos para uñas multi-salinas que contienen: azufre, sodio, potasio, magnesio, hierro y calcio. Los suplementos genéricos para uñas pueden ser útiles durante la fase de recaída, se utiliza hasta 9 meses después.
Cuidado farmacológico
Medicamentos antimicóticos para uso tópico son:
Esmaltes y ungüentos
- Derivados del imidazol: tioconazol
- Derivados de azol: ketoconazol, ketoconazol EG o miconazol,
- Derivados de morfolina: amorolfina en esmalte (Locetar)
- Alilamina: naftifina (Swadian) indicada contra la dermatofitosis
- Ciclopirox: Fungizone en esmalte o laca
- Polieno: cremas a base de nistatina como Assocort, Mycostatin
- Tolnaftato: selectivo contra Trichophyton y Epidermophyton
Medicamentos antimicóticos sistémicos para uso oral:
Tabletas
Derivados de Azole:
Imidazoles como miconazol (Oravig)
Triazol, itraconazol (Sporanox)
Griseofulvina por ejemplo Fulcin
Prevención
Mantenga las uñas cortas, limpias y secas
Mantener los pies secos
Usar calcetines de algodón y cambiarlos a diario
Evite el uso de prendas para los pies y manos de nylon y sintéticos en general
Evite zapatos apretados e incómodos que impidan la circulación y la transpiración.
Evitar traumas y lesiones
Evite el contacto con irritantes
No rasgue o muerda las uñas que comienzan a ponerse enfermas, córtelas cuidadosamente.
Siempre use pantuflas, zapatillas o sandalias en lugares públicos como piscinas, baños, etc.
Trate otras infecciones, enfermedades o complicaciones que puedan favorecer el inicio de la onicomicosis
Tratamientos médicos quirúrgicos
Extracción de la uña infectada mediante una cirugía pequeña que debe usarse solo en los casos más graves y complicados. (Ver articulo: Imiquimod)
Actualizado el 16 enero, 2020