El pazopanib es un medicamento del grupo de las terapias dirigidas, que actúan atacando proteínas o genes específicos que actúan en la aparición, desarrollo y multiplicación de las células malignas. Debe ser indicado por un medico especialista después de una serie de análisis y evaluaciones. En este articulo encontrara toda la información necesaria referente a este fármaco.
Este articulo es informativo, no sustituye la asesoría de un medico especialista.
¿Qué es y para qué sirve el pazopanib?
El pazopanib es un medicamento del grupo de las terapias dirigidas que funciona identificando las características de las células cancerosas para diferenciarlas de las células normales. La función principal de la terapia dirigida es atacar las células malignas sin deteriorar las células normales, produciendo mucho menos efectos adversos o secundarios.
Marca comercial
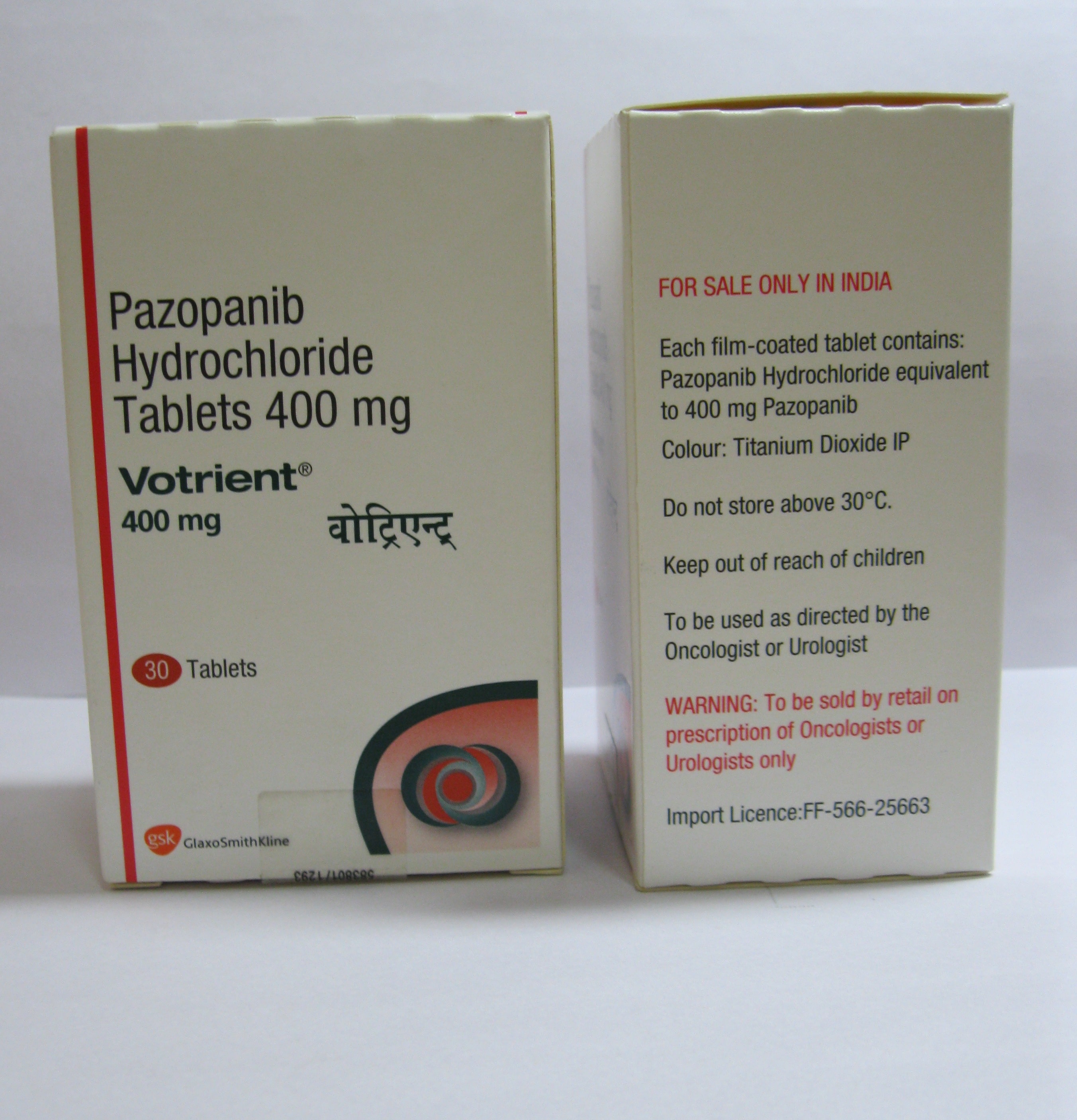
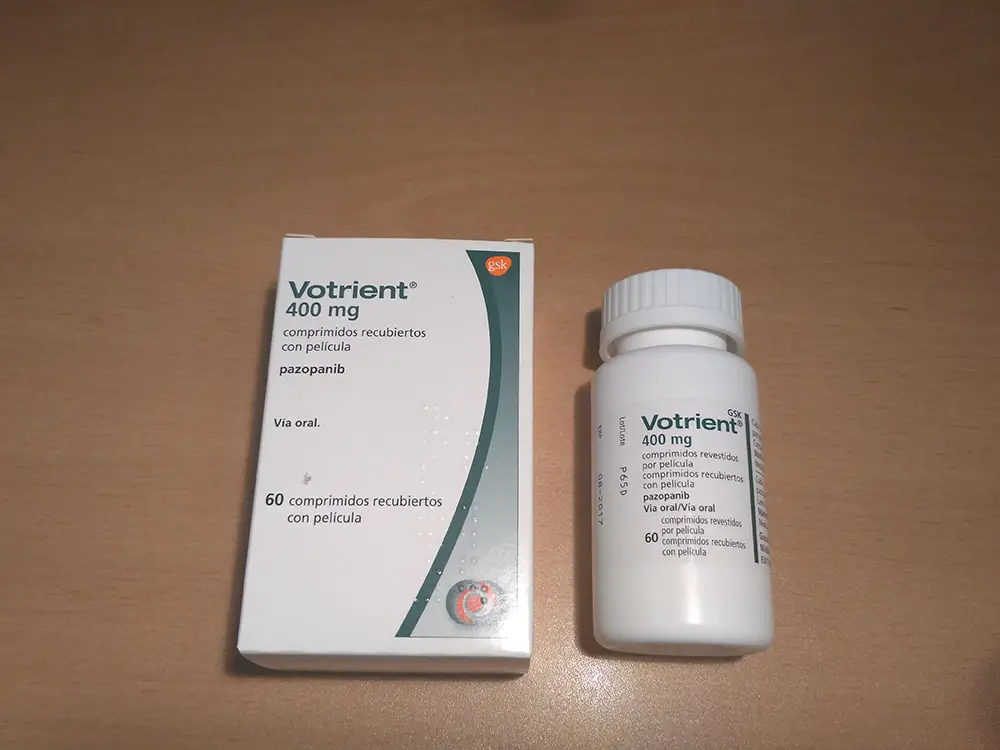
VOTRIENT
Presentación
Comprimidos recubiertos con película
Clasificación terapéutica
Agente antineoplásico inhibidor de la proteina quinasa.
Indicaciones
El pazopanib está indicado para varios trastornos:
1-Carcinoma de Células Renales avanzado (CCR)
Este fármaco es indicado como la terapia de primera elección para el Carcinoma de Células Renales avanzado (CCR) en adultos. Pacientes con esta enfermedad en estado avanzada y que han sido tratados con anterioridad con citoquinas.
2-Sarcoma de Tejidos Blandos (STB)
Algunas personas adultos que padecen subtipos de sarcoma de tejidos blandos (STB) avanzado, y que han sido tratados anteriormente con quimioterapia para tratar dicho padecimiento cuya afección ha avanzado en el último año posterior al tratamiento neo-adyuvante, y/o adyuvante. La eficacia y seguridad del producto se ha establecido únicamente para ciertos subtipos de tumores de STB. (Ver articulo: Trastuzumab )
Mecanismo de acción
El pazopanib es un potente inhibidor de:
- Algunas tirosinaquinasas
- Los receptores 1, 2 y 3 del factor de crecimiento del endotelio vascular (VEGFR)
- Receptores α y β del factor de crecimiento derivado de plaquetas (PDGFR-α y PDGFR-β)
- El receptor del factor de crecimiento de células madre (c-KIT) con valores de CI50 de 10, 30, 47, 71, 84 y 74 nM.
Eliminación
Este fármaco se elimina de manera lenta, tiene una vida media de 30,9 horas luego de ser administrada la dosis que generalmente se recomienda que es de 800 mg. La excreción principalmente ocurre por medio de las heces y la renal representa menos del 4 % de la dosis recibida por el paciente.
Posología y modo de uso
Se aconseja 800 mg por vía oral una vez al día.
Modificaciones de la dosis
Los cambios y ajustes de las dosis, sea un aumento o una reducción, se realizan de forma escalonada y progresiva de 200 mg, según lo tolere el paciente esto con la finalidad de poder manejar y tratar las reacciones adversas. Es importante recalcar que la dosis diaria no debe sobrepasar los 800 mg.
La cantidad de fármaco que le será suministrado está sujeto a muchos factores, por ejemplo el estado general de su salud y otras dolencias y trastornos, además del tipo de cáncer o de enfermedad que presenta.
En base a esto el médico especialista le encargara la dosis exacta y apropiada para usted, además de las formas en que va a consumirlo y el tiempo de duración del tratamiento. Las pastillas se administran por vía oral, con el estómago vacío, puede ser una hora antes o dos horas después de los alimentos.
Poblaciones especiales
- Población pediátrica (menores de 18 años)
No se tiene información referente a beneficios y seguridad del fármaco en personas menores de 18 años.
- Pacientes de edad avanzada (mayores de 65 años)
Se puede administrar el fármaco en la dosis habitual, no es necesario ajustar esta, ni la frecuencia con que se administra.
- Insuficiencia renal
La eliminación del medicamento por la vía renal es mínima, por lo tanto la disfunción renal no tiene un efecto clínicamente relevante sobre la farmacocinética del medicamento. No se ha verificado la seguridad de emplearlo en pacientes con disfunción renal severa, aquellos sometidos a una hemodiálisis o a una diálisis peritoneal, razón por la que no es recomendado para estos casos.
- Insuficiencia hepática
No es necesario ajustar la dosis de los pacientes con disfunción hepática leve. Se reduce a 200 mg al día en los pacientes con disfunción hepática moderada. No es aconsejable usar en pacientes con disfunción hepática severa o grave.
Modo de administración del pazopanib
-Se administra sin alimentos en el estómago: una hora antes o dos horas después de una comida.
-Tome la pastilla entera agua suficiente agua y no la parta, mastique o triture.
-Si olvida una dosis, no tome la pastilla que si faltan menos de doce horas para tomar la siguiente.
Contraindicaciones
Hipersensibilidad o alergias a la sustancia activa o a alguno de los demás componentes de la formula.
Menores de dieciocho años.
Precauciones
Antes de comenzar el tratamiento con pazopanib se sugiere:
Informar sobre todos los medicamentos que toma, recetados, sin receta médica, los suplementos y vitaminas, las preparaciones a base de hierbas, etc.)
No tome aspirina o productos que la contengan, sin previa autorización del médico.
Evite aplicarse algún tipo de inmunización o vacunas sin antes haber sido aprobado por su médico tratante mientras recibe este tratamiento.
Si está en etapa de gestación o tiene sospechas de estar embarazada, informe a su medico pues este fármaco es riesgoso para el feto
Use anticonceptivos y evite la concepción durante el tratamiento, por lo tanto emplee métodos anticonceptivos no orales preferiblemente, tales como los condones.
No amamante durante la terapia.
Advertencia
La terapia con el pazopanib implica ciertas medidas porque genera algunos riesgos:
- Casos de insuficiencia hepática con un incremento o aumento de las aminotransferasas séricas (ALAT, alanina-aminotransferasa, ASAT, aspartato-aminotransferasa) y de la bilirrubina.
- Algunos casos de hipertensión, entre los que se cuentan crisis hipertensivas. Por este motivo controlar la presión arterial constantemente antes y durante el tratamiento es necesario. Debe hacerse seguimiento y vigilar la hipertensión del paciente después de empezar el tratamiento.
- Síndrome de encefalopatía posterior reversible (PRES)/ Síndrome de leucoencelopatía posterior reversible (RPLS) presentándose con manifestaciones como cefalea, hipertensión, convulsiones, letargia, confusión, alteraciones visuales y neurológicas. Los pacientes que la desarrollen deben suspender de forma definitiva el tratamiento.
- La neumopatía intersticial puede tornarse mortal, razón por la que se debe hacer un seguimiento a los individuos para identificar y detectar los síntomas pulmonares que indican el inicio de esta enfermedad.
- Pueden ocurrir casos de disfunción cardíaca: insuficiencia cardíaca congestiva y una reducción de la fracción de eyección ventricular izquierda.
- Se observan casos de infarto de miocardio, anginas, ictus isquémico y accidente isquémico transitorio, eventos tromboembólicos venosos como la trombosis venosa y embolia pulmonar mortal.
- Casos de microangiopatía trombótica (MAT) o lesión de la estructura de la pared vascular (mayormente arteriolas y capilares).
- Se han producido eventos hemorrágicos.
- Se presentan casos de perforación gastrointestinal o fístula, siendo en algunos casos mortales.
- Propensión a infecciones graves con o sin neutropenia (disminución aguda o crónica de granulocitos de la sangre), reportando en muchos casos decesos.
- No se administre a pacientes pediátricos.
- Evita quedar embarazadas durante el tratamiento
Interacciones
- El pazopanib se administra lejos de las comidas, al menos una hora antes o dos horas después de las mismas.
- La toronja y el jugo de toronja.
- Evite reductores del ácido estomacal: Axid, Nexium, Pepcid, Prevacid, Prilosec, Protonix, Tagamet, Zantac, Zegerid.
- Medicamentos para tratar el VIH o SIDA.
- Antidepresivos.
- Antibióticos.
- Reductores del colesterol que contenga simvastatin: Zocor, Vytorin, Juvisync, Simcor.
- Fármacos para el ritmo cardíaco.
Efectos secundarios de pazopanib
Este fármaco puede causar en algunos pacientes ciertos efectos no deseados, es importante recalcar que no todas las personas los experimentan.
Los efectos secundarios generalmente son predecibles cuando hablamos de su aparición, duración y gravedad. Generalmente dicho efectos adversos desaparecerán al finalizar el tratamiento, sin embargo pueden controlarse o prevenirse.
Entre los efectos secundarios que se reportan encontramos:
Comunes
Diarrea
Problemas para respirar
Hipertensión
Variación del color del cabello
Descenso en los recuentos sanguíneos: leucocitos y plaquetas bajas.
Incremento de los valores AST y ALT que indican el estado del funcionamiento del hígado.
Incremento de los niveles de bilirrubina.
Dolor de los huesos y muscular
Perdida del sentido del gusto.
Alteraciones y anomalías en los análisis de sangre, descenso en el fósforo y sodio, aumento del nivel de glucosa.
Menos frecuentes
Náuseas y vómitos
Pérdida del apetito
Fatiga y debilidad
Dolor y molestia abdominal
Cefalea
Anomalías en las pruebas sanguíneas: baja concentración de magnesio, glucosa y azúcar en la sangre.
Es importante mencionar a su médico si presenta alguna manifestación presente o no en este listado, esto permitirá controlarlos de la manera más adecuada y además permite recopilar datos importantes sobre la administración y seguridad de este fármaco. Si experimenta algún síntoma inusual, comuníquese con su médico tratante.
Consejos prácticos sobre el cuidado personal durante este tratamiento
- Mientras esté en tratamiento a diario debe tomar de 8 a 12 vasos de líquido, preferiblemente agua, solo que le indique lo contrario su médico tratante.
- Lávese las manos con frecuencia, sobre todo antes y después de tomar cada dosis.
- Reducir las posibilidades de sangrar, empleando afeitadora eléctrica y cepillos de dientes de cerdas suaves.
- Evite la práctica de deportes de contacto y otras actividades que por su desempeño puedan causar lesiones.
- No se exponga al sol y emplee protector solar con factor de protección (SPF) 30 o superior.
- Puede estar más sensible a la luz solar y por lo tanto quemarse con mucha más facilidad, emplee ropa protectora.
- Evitar por completo todo el consumo de bebidas alcohólicas mientras esté tomando este tratamiento.
- Respete su tiempo de descanso.
- Mantenga una alimentación balanceada y una buena nutrición.
- Tome medicamentos antieméticos como lo indique su médico así evita las náuseas. Además debe ingerir porciones pequeñas de alimentos varias veces al día, trate de no realizar comidas muy abundantes.
- Si presenta o sufre síntomas o efectos secundarios, mientras está tomando este fármaco hable con su médico. Ellos pueden controlar y ofrecer otras recomendaciones para sobrellevar este tipo de problemas.
Control y pruebas durante el tratamiento
Su médico debe realizar un seguimiento del tratamiento para para vigilar y verificar los efectos secundarios y las respuestas al tratamiento. Por esta razón le ordenará de forma periódica recuentos sanguíneos completos (CBC), también otros exámenes y análisis de sangre a fin de monitorear el funcionamiento de otros órganos, como los riñones y el hígado. (Ver articulo: Temsirolimus)
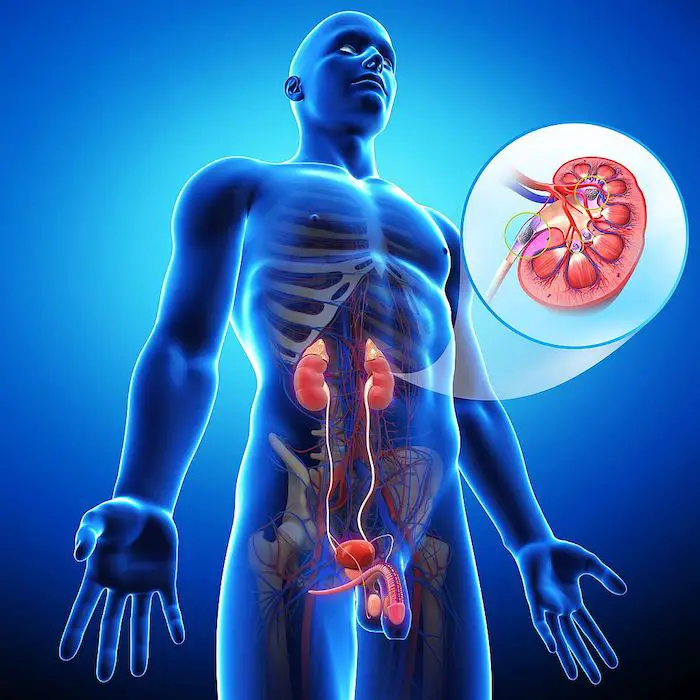
Los riñones
Los riñones son los órganos principales del aparato excretor, que junto con otros órganos conforman el tracto urinario. Ellos están situados en la cavidad abdominal, a los lados de las últimas vértebras torácicas y en las primeras vértebras lumbares, tienen o deberían tener una correspondencia exacta en tamaño, forma y posición, es decir son simétricas y poseen una forma similar a un frijol.
Las principales funciones de los riñones son:
Filtrar las sustancias toxicas y extrañas que se encuentran en la sangre y las desecha a través de la orina.
Regula y ajusta el balance hidrosalino de la sangre.
Mantiene el equilibrio ácido-base de la sangre.
¿Qué es el cáncer de riñón?
El cáncer de riñón es una enfermedad resultado de un proceso neoplásico maligno, que comienza en las células renales.
Existen factores de riesgo que pueden contribuir a la aparición y desarrollo del cáncer renal, entre ellos encontramos:
- Obesidad y sobrepeso
- Tabaquismo
- Presencia de enfermedad renal grave
- Algunas enfermedades genéticas hereditarias, por ejemplo: el síndrome de Von’s Hippel-Lindau
- Exposición y contacto frecuente y prolongado a sustancias contaminantes químicas, tales como: el asbesto, el cadmio, etc.
Generalmente al principio, el cáncer de riñón tiende a ser asintomático, es decir no presenta ninguna manifestación, solo cuando llega a su etapa avanzada se pueden presentar hematuria, dolor en el costado, etc. Para su diagnóstico y precisar su gravedad se debe realizar una biopsia renal.
Para tratarlo se pueden prescribir varios tipos de terapias, por lo general la terapia de primera elección es la cirugía para extirpar la masa tumoral. El cáncer de riñón es el resultado de un proceso neoplásico maligno, que comienza en una célula renal.
¿Qué es un tumor?
Este término define a una masa anormal de células activas, que pueden desarrollarse, crecer y multiplicarse de manera descontrolada. La masa celular anormal es maligna cunado tiene la capacidad de crecer y desarrollarse de forma rápida y se propaga a los tejidos circundantes y a las demás partes del cuerpo.
La definición de «tumor maligno», «cáncer» y «neoplasia maligna» son las mismas.
Epidemiología
Este tipo de cáncer afecta a personas mayores de 40-50 años, generalmente del género masculino. Representa la octava forma de malignidad en la población adulta y se diagnostican más de 10,000 casos al año.
Tipos de cáncer
Los estudios médicos más recientes indican más de doscientos tipos de cáncer de riñón diferente. El tipo más común es el carcinoma de células renales, representando el 80% de los casos. Se origina en los túbulos proximales o distales de la nefrona. El segundo tipo más común de cáncer de riñón es el carcinoma de células de transición, y se origina en las células que constituyen el epitelio de transición particular.
Causas de cáncer renal
Los tumores malignos resultan de una serie de mutaciones genéticas que comprometen el ADN celular y causan un proceso descontrolado de multiplicación y desarrollo, propio de los procesos neoplásicos. El cáncer de riñón funciona de igual forma.
Los médicos y patólogos aun no determinan las causas precisas de las mutaciones que generan el cáncer de riñón, sin embargo están muy seguros de los factores de riesgo. Las diferentes investigaciones y estudios clínicos, indican que existen ciertos factores importantes que favorecen la aparición y desarrollo del cáncer de riñón:
1- La obesidad y el sobrepeso: estas condiciones elevan el nivel de las hormonas llamadas estrógeno en la sangre, y cuando este se encuentra por encima de los niveles normales constituye un estímulo para las células neoplásicas.
2- El tabaquismo: muchos estudios indican que los fumadores presentan el doble de riesgo de padecer cáncer de riñón si se comparan con los individuos que no poseen este hábito.
3- La presencia de enfermedad renal severa: esta condición generalmente amerita de diálisis, siendo esta una terapia que predisponen la aparición de tal enfermedad en los riñones.
4- Algunas enfermedades genéticas hereditarias: entre las que se pueden contar la esclerosis tuberosa, el síndrome de Von Hippel-Lindau, etc.
5- El contacto y exposición prolongada a los contaminantes químicos tales como el asbesto, el cadmio, el benceno, los disolventes orgánicos y ciertos productos herbicidas.
Síntomas y complicaciones del cáncer de riñón
Los primeros síntomas y signos de cáncer de riñón aparecen en la etapa media y avanzada de la enfermedad, cuando el tumor tiene una dimensión considerable. El cuadro de síntomas más común incluye:
- Hematuria, o sangre en la orina, tornándose rojiza o marrón oscuro.
- Protuberancia o hinchazón en el lado del cuerpo donde se ubica el riñón enfermo.
- Dolor fuerte del lado donde está el riñón enfermo.
- Pérdida de apetito repentina y que se asocia con una disminución en el peso corporal.
- Fiebre continúa.
- Fatiga con cierta frecuencia.
- Anemia
- Malestar general
- Sudores nocturnos
- Hipertensión
- Edema en las caderas y piernas, o en alguna de las dos.
Durante su etapa avanzada, esta enfermedad puede infiltrarse en los tejidos vecinos y diseminarse en diferentes órganos (metástasis), sin influir de forma alguna que estén alejados del sitio donde se originó el cáncer. Generalmente los órganos más comunes donde hace metástasis un tumor renal son los pulmones y los huesos.
Es de suma importancia que al percibir los síntomas y signos de que se describen anteriormente, sobre todo la existencia de dolor o hinchazón en las áreas donde se ubican los riñones y los rastros de sangre en la orina, inmediata a llame su médico o recurra al centro de salud más cercano.
Diagnóstico
El procedimiento de diagnóstico y detección de una neoplasia renal se inicia con un examen físico detallado y meticuloso, elaborando o revisando su historial médico. Se procede además con otros exámenes como:
Análisis de orina y de sangre
Pruebas de imágenes de diagnóstico: ecografía abdominal, pielografía intravenosa, tomografía computarizada abdominal, resonancia magnética nuclear abdominal y arteriografía renal.
Por último, una biopsia renal.
La búsqueda de posibles metástasis en zonas como los huesos amerita la realización de una gammagrafía ósea.
La posible metástasis en los pulmones requiere realizarse una tomografía computarizada o una resonancia magnética nuclear del tórax.
Muchos estudios indican que cerca de la mitad de los diagnósticos de cáncer de riñón se producen de forma casual, generalmente durante una ecografía abdominal que se realiza por otras razones, es decir por otras afecciones.
La biopsia renal
La biopsia renal es uno de los análisis o pruebas que brinda resultados más confiables, y permite confirmar la sospecha de cáncer de riñón. Esta permite establecer dos situaciones importantes de la condición que se está desarrollando: la estadificación y el grado.
La estadificación de un tumor maligno es recopilar todos los datos e información sobre las dimensiones o el tamaño del tumor, su poder de infiltración y sus capacidades de metástasis.
El grado de un tumor maligno son todos los datos relacionados o relativos al grado de transformación de las células tumorales estableciendo una comparación con sus homólogos sanos. (Ver articulo: Sorafenib)
Tratamiento
La elección del tipo de terapia y fármacos a adoptar en el caso de esta enfermedad en el riñón está sujeto o depende de varios factores, en primer lugar la estadificación.
En la actualidad las opciones de tratamientos disponibles y posibles para un individuo con una neoplasia renal incluye:
-Cirugía de extirpación total o de la parte afectada del riñón comprometido. Este procedimiento quirúrgico se le llama nefrectomía.
-Las otras alternativas a la cirugía en caso de esta no ser una opción, es:
- Crioterapia
- Ablación por radiofrecuencia
- Embolización arterial
- Radioterapia
- Quimioterapia, medicamentos biológicos para la llamada «terapia dirigida»
La cirugía
La nefrectomía es la terapia de primera elección o línea para gran parte o la mayoría de los casos de cáncer en los riñones. Existen actualmente tres tipos de nefrectomía: la nefrectomía radical, la nefrectomía simple y nefrectomía parcial. Es importante destacar que el ser humano puede tener una vida normal y saludable aun con un solo riñón.
Otras alternativas de tratamiento
Entre las alternativas a la cirugía, los médicos sugieren y consideran el uso de la crioterapia, la ablación por radiofrecuencia, la embolización arterial, la radioterapia y / o la quimioterapia, todo esto cuando la nefrectomía por alguna razón no se puede ejecutar.
La terapia dirigida, esta representa otra opción médica para la atención del cáncer renal. Entre los fármacos o medicamentos que se prescriben para este tipo de terapia del cáncer de riñón, se enumeran:
Sunitinib
Pazopanib
Axitinib
Sorafenib
Temsirolimus
Everolimus
Bevacizumab
Pronóstico
El pronóstico de esta enfermedad al igual que otros tipos de cáncer depende de cuán oportuno y prematuro sea el diagnóstico, pues cuando la identificación de la condición ocurre temprano es muy posible o probable que las terapias constituyan un éxito.
Según los estudios y estadísticas más recientes encontramos:
El cáncer de riñón identificado en una etapa temprana, presenta un porcentaje de supervivencia desde el diagnóstico de entre 65 y 90%.
Cáncer de riñón identificado en una etapa media avanzada, pero que aún no se ha diseminado (metastásica), la tasa de supervivencia desde el diagnóstico se ubica entre el 40 y el 70%.
Para aquellos individuos con cáncer de riñón que se identifica en una etapa avanzada (metastásica), la tasa de supervivencia desde el diagnóstico es del 10-12%.
Prevención
Es importante entender que al no estar las causas desencadenantes lo suficientemente claras, es difícil y casi imposible prevenir el cáncer de riñón con absoluta certeza y eficiencia. Sin embargo existen ciertas cosas que puedes hacer para protegerte contra el cáncer de riñón.
Primeramente los médicos recomiendan o aconsejan prestar atención a los factores de riesgo:
Evite fumar o si es el caso deje de fumar. Cero tabaquismo.
El control del peso corporal
Vigilar y controlar la presión arterial
Evitar la exposición y contacto con algunos contaminantes químicos
Estos son las principales recomendaciones y comportamientos para reducir o evitarla posibilidad de desarrollar o presentar un tumor renal.
Son muchos los tipos de cáncer que al desarrollarse y extenderse a otros órganos, pueden causar:
- Astenia o cansancio.
- Anorexia o pérdida de apetito.
- Caquexia, pérdida de peso.
Muchos tratamientos para esta enfermedad también favorecen el cansancio y la pérdida de apetito, hipertensión, vómitos, diarrea y resequedad de la piel, entre otras reacciones adversas. Recuerde que es sumamente importante alimentarse, mantener una dieta balanceada para ganar fortaleza y estimular la respuesta inmune del organismo contra esta enfermedad, aun cuando los efectos adversos muchas veces disminuyan el apetito.
Es importante saber que:
- Uno de cada tres cánceres está relacionado con la mala alimentación.
- Consumir excesos de grasa promueve la aparición del cáncer de mama, útero, páncreas, vía biliar, riñón, etc.
- El sobrepeso es un factor que intensifica el riesgo de padecer cáncer, mucho más en mujeres que hombres.
- La poca actividad física también ayuda a la formación y desarrollo de varios tipos de cáncer, tales como cáncer de colon, recto, mama, etc.
- El consumo de carne roja y/o embutidos en muchas cantidades a diario puede incrementar el riesgo de sufrir cáncer de colon y recto.
- Un paciente desnutrido no está en condiciones de recibir un tratamiento apropiado para combatir el cáncer, ya que se encuentra débil. (Ver articulo: Imatinib)
- La desnutrición causa hasta un 30% de los decesos en los pacientes con cáncer.
- El paciente adelgaza por no comer y por el desgaste que ejerce el tumor en el cuerpo.
- Generalmente los efectos secundarios como los vómitos, la diarrea, las llagas en la boca y otras lesiones causadas por los tratamientos de quimioterapia son causa de la disminución del apetito y la desnutrición.
Es importante incluir en la dieta de los individuos en general pero sobre todo con cáncer, alguno de estos alimentos:
- Aceite de oliva extra virgen .
- Verduras
- Frutas
- Frutos secos
- Legumbres
- Pescado
- Carne de ave
Evite alimentos tales como:
- Bebidas azucaradas y carbonatadas
- Mantequilla, margarina y nata
- Bollería y galletas
- Pan blanco
- Cereales refinados y endulzados
https://youtu.be/MFlIz8f_330
Actualizado el 16 enero, 2020