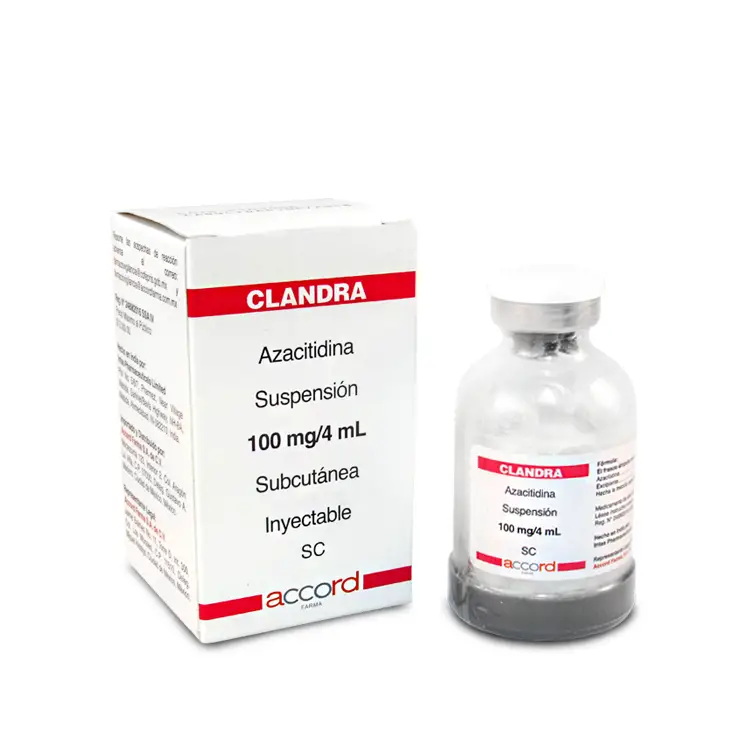
La azacitidina es un producto empleado en el tratamiento de los pacientes adultos que no pueden optar por un trasplante de células madre hematopoyéticas, y padecen de enfermedades o trastornos sanguíneos y/o de médula ósea, entre otros. Conoce todo referente a este producto leyendo este artículo.
Nota importante
Consulte a su médico antes de iniciar un tratamiento con este fármaco. Este artículo es con fines informativos y no sustituye la asesoría del profesional de la salud.
La azacitidina
Este medicamento antineoplásico, empleado en quimioterapia, pertenece al grupo de los antimetabolito y de agentes desmetilantes, es decir que disminuyen la metilación del ADN y detienen el ciclo de la célula. La azacitidina estÁ clasificada como un medicamento huérfano, ya que trata enfermedades que se consideran raras, por la poca cantidad de casos que se registran de las mismas. Este producto solo se puede adquirir con receta médica.
Nombre comercial y presentación
En el mercado se puede encontrar este principio activo bajo diferentes nombres comerciales:
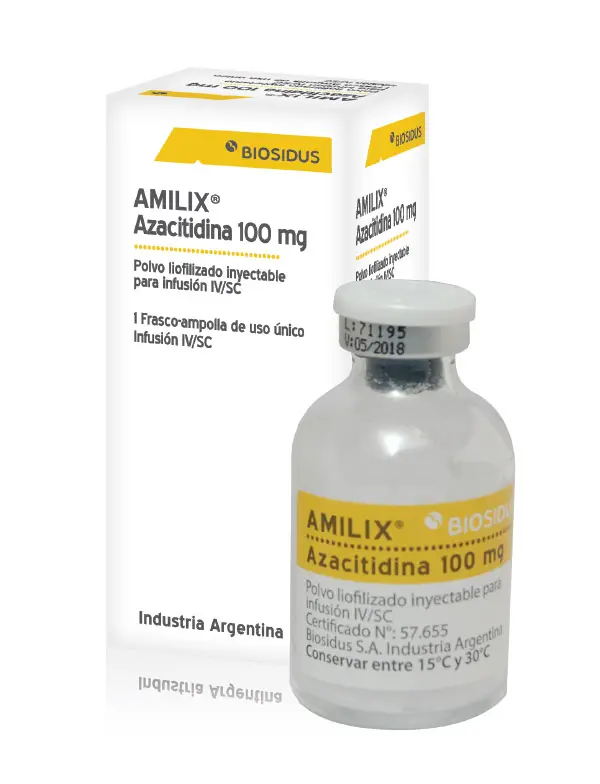
Amilix
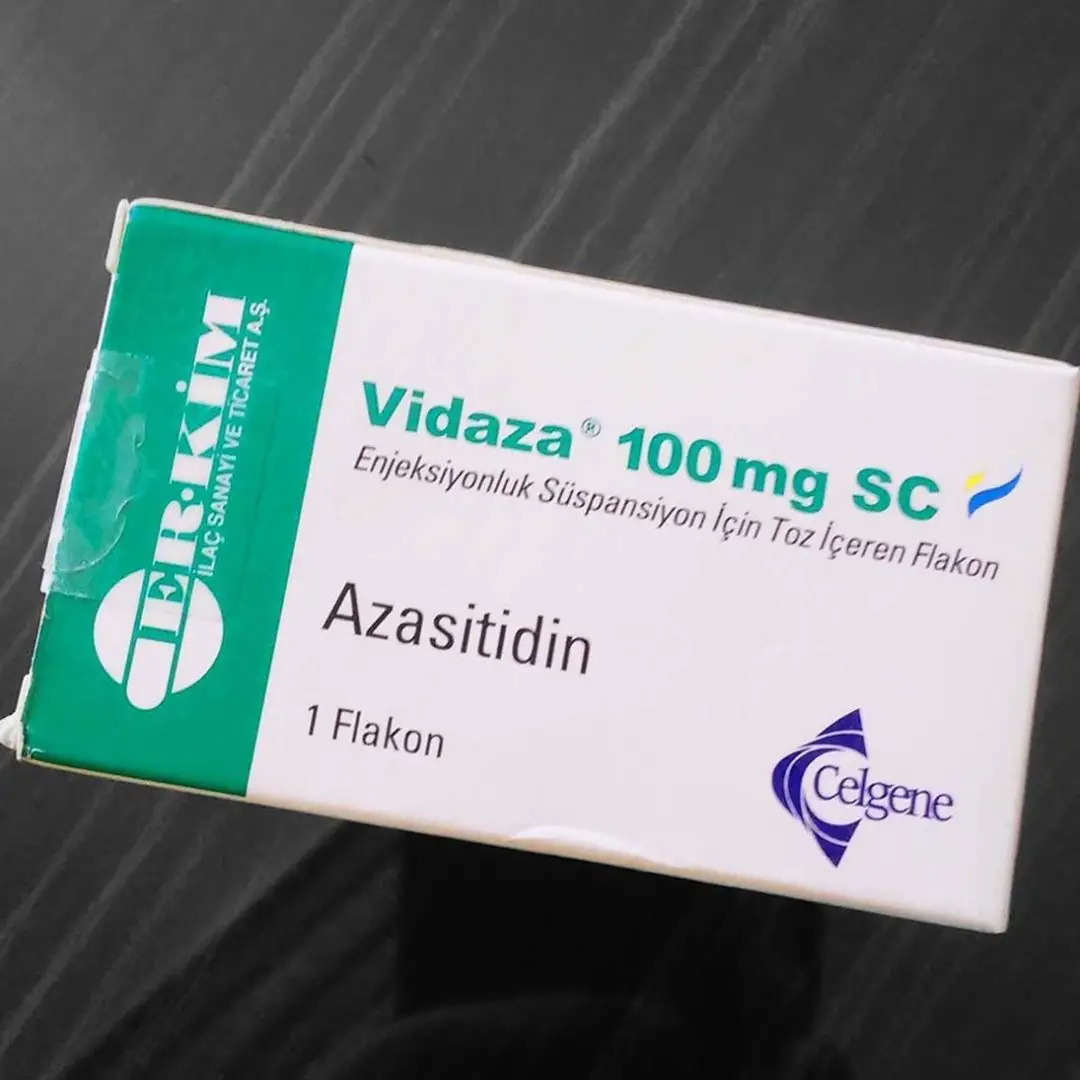
Vidaza
Iterbil
Maturus
Polvo para suspensión inyectable vía subcutánea e intravenosa. El principio activo de estas marcas comerciales es la azacitidina y entre los excipientes el manitol (E421). (Ver articulo: Avelumab)
https://youtu.be/NosVNPUWAUc
¿Para qué sirve la azacitidina?
La azacitidina es indicada para pacientes adultos que no pueden ser sometidos a un procedimiento de trasplante de médula ósea, y que presentan los siguientes trastornos:
Quimioterapia
Este fármaco pertenece al grupo de medicamentos para la quimioterapia, por lo que que a continuación se detallan algunos de ellos para los cuales se receta.
- Síndromes mielodisplásicos
Enfermedades que se conocen por la producción insuficiente de células sanguíneas por parte de la médula ósea, causando en algunos individuos leucemia mieloide aguda (LMA)
- Leucemia mielomonocítica crónica (LMMC)
Una variedad del cáncer que compromete a los monocitos, un tipo de glóbulo blanco. En este caso se emplea si existe en la médula ósea entre un 10 y 29% de células con anomalías y la producción de glóbulos blancos;
- Leucemia mieloide aguda (LMA)
Cáncer que afecta a las células mieloides (tipo de glóbulos blancos) desencadenada por el síndrome mielodisplásico. Se emplea si la médula ósea presenta entre un 20 y 30% de células anormales
Mecanismo de acción de la azacitidina
Este principio activo es un antimetabolito, análogo de la citidina, incorporado en el material genético de las células. Actúa variando la manera en que la célula activa y desactiva los genes y se involucra en la producción de nuevos ARN y ADN, con la intención de corregir los defectos de maduración y crecimiento de las células sanguíneas en la médula ósea que promueven la aparición de los síndromes mielodisplásicos, y que en el caso de leucemia, eliminan las células malignas.
Dosis y modo de uso
El tratamiento con azacitidina debe ser indicado y supervisado por un médico especialista con experiencia en fármacos anticancerosos.
Es importante que previo a la administración del medicamento, se le dosifique al paciente medicina para evitar las náuseas y los vómitos. Se recomienda que la dosis de inicio de esta terapia sea de 75 mg por metro cuadrado de superficie corporal, esto se calcula considerando valores como el peso y la altura del paciente.
Se administra en caso de inyección subcutánea en el brazo, muslo o abdomen, específicamente en la zona superior de los mismos o intravenosa, absorbiendo más rápidamente luego de la administración subcutánea. La dosis se recibe cada día por una semana, seguido de un periodo de descanso de tres semanas, es decir el paciente permanecerá sin tratamiento. Estas cuatro semanas constituyen un ciclo y el paciente debe recibir mínimo seis ciclos, hasta que dicho tratamiento lo beneficie.
Es necesario verificar entre ciclos el funcionamiento y estado del hígado, los riñones y la sangre. En caso de presentar recuentos sanguíneos muy bajos o problemas renales el tratamiento con azacitidina, se debe retrasar o reducir la dosis.
Cuando el paciente presenta problemas hepáticos graves, debe ser supervisado y vigilados estrechamente, esto con la intención de detectar cualquier reacción o efecto secundario que surja. El medicamento no es apropiado para pacientes con cáncer de hígado avanzado. La principal forma de eliminación de la azacitidina y sus metabolitos es por la vía urinaria.
Pacientes pediátricos
No se conoce la seguridad del uso de la azacitidina en este grupo de pacientes.
Pacientes de edad avanzada
La azacitidina y sus metabolitos se excretan mayormente por vía urinaria, el riesgo para los pacientes de edad avanzada y la aparición de reacciones adversas al producto depende en gran medida de la función renal del paciente, existiendo mayor riesga para aquellos con un función insuficiente. En el caso de ancianos con manifestaciones de función renal disminuida, es necesario mantener las precauciones y monitorear constantemente la función renal.
Sobredosis de azacitidina
En caso de sobredosificación con el fármaco se puede presentar diarrea, náuseas y vómitos. En estos casos el paciente debe ser monitoreado con hemogramas y atendidos con terapia de apoyo, pues no existe antídoto específico en estos casos. Sin embargo, los casos registrados no han sufrido secuelas posteriores y han podido continuar su tratamiento con normalidad. La ingesta excesiva de azacitidina es poco usual.
Contraindicaciones
Es importante que no se emplee la azacitidina en caso de:
- Antecedentes de alergia o hipersensibilidad al principio activo o demás componentes del fármaco.
- Pacientes con tumores hepáticos malignos en estados avanzados o metastasicos.
- Pacientes embarazadas a menos que sea estrictamente necesario.
- Etapa de lactancia. (Ver articulo: Trabectedina)
Precauciones y advertencias de la azacitidina
Antes de emplear un medicamento como la azacitidina debe tener en consideración algunos aspectos:
- Informe a su médico tratante de manera detallada todos los medicamentos, productos naturales, suplementos y vitaminas que utiliza o utilizó recientemente.
- Es hipersensible a éste principio activo o cualquier otro componente del fármaco,
- Sufre de alergia u otros problemas de este tipo.
- Antes de iniciar el tratamiento es necesario que comunique a su médico todo acerca de su historia médica. Sobre todo si padece de algún trastorno renal o hepático, cualquiera que sea.
- No se aplique inmunizaciones o vacunas sin ser autorizado previamente por el especialista. Además se recomienda evitar el contacto con individuos que fueron vacunados vía oral contra la poliomielitis, o vía nasal contra la gripe de manera reciente.
- Mantenga una excelente higiene y sobre todo lávese bien las manos con el fin de evitar contagiarse de infecciones.
- Es necesario evitar actividades que puedan producir cortes, hematomas y lesiones. Tenga mucha precaución cuando manipule objetos filosos (navajas, cortauñas, tijeras, cuchillos, hojillas).
- Este medicamento causa en algunas personas reacciones adversas como mareos, somnolencia, entre otros; por lo tanto evite trabajos que requieran estar en estado de alerta. Evite manipular maquinarias y herramientas, conducir vehículos o cualquier otra actividad que ponga en riesgo su integridad física y la de otros.
- No consuma alcohol o marihuana ya que intensifican ciertos efectos secundarios y son un riesgo para su salud. En caso de hacerlo consulte a su médico tratante.
- Evite concebir mientras esté en tratamiento, esto aplica para hombres y mujeres. Se recomienda el uso de métodos anticonceptivos eficaces, durante la administración de la azacitidina y los tres meses después de finalizado el tratamiento, en los hombres y seis meses en las mujeres.
Embarazo y lactancia
Notifique si está embarazada, sospecha que puede estarlo o está planificando concebir, pues el uso de este fármaco en esta etapa causa daño al feto. No debe quedar embarazada mientras esté en tratamiento, si esto ocurre debe informar a su médico de inmediato.
Aún se desconoce si este producto pasa a la leche materna, por lo tanto está contraindicado en esta etapa por los riesgos que implican para el lactante. No amamante mientras esté en tratamiento y durante la semana posterior a la suspensión del mismo.
Efectos secundarios o adversos de la azacitidina
Es posible que la terapia con azacitidina cause algunos efectos secundarios como ocurre con otros productos, sin embargo no todos los pacientes los manifiestan, ni con la misma intensidad. Entre ellos podemos enumerar los siguientes:
Muy frecuentes
- Neumonía: bacteriana, vírica y micótica
- Nasofaringitis
- Neutropenia febril: presencia de temperaturas elevadas con recuento de neutrófilos por debajo de lo normal.
- Neutropenia, agranulocitosis o granulocitopenia, es la reducción aguda o crónica de granulocitos (glóbulos blancos) de la sangre, situación que hace vulnerable y sensible a infecciones.
- Leucopenia: disminución de la cantidad leucocitos en la sangre, generalmente por debajo de cuatro mil por milímetro cúbico.
- Trombocitopenia: es una condición donde dada por el descenso de la cantidad de plaquetas que circulan en el torrente sanguíneo.
- Anemia o deficiencia de células rojas en la sangre.
- Anorexia: trastorno de la conducta alimentaria que implica la pérdida de peso causada por el individuo, provocando un estado de inanición.
- Pérdida de apetito
- Hipopotasemia
- Mareos
- Cefalea o dolor de cabeza
- Insomnio o disminución de la capacidad para dormir.
- Disnea o dificultad para respirar
- Epistaxis o sangrado nasal
- Diarrea
- Náuseas y vómitos
- Estreñimiento
- Dolor y molestias en el área abdominal ( generalmente en la zona superior del abdomen)
- Petequias: derrames vasculares cutáneos muy pequeños que forman lesiones rojas mínimas.
- Prurito, comezón que puede ser generalizada
- Exantema: erupción rojiza y extensa en la piel asociada a fiebre.
- Equimosis o hematoma
- Artralgia o dolor y molestia en las articulaciones
- Dolor musculo-esquelético, esto áreas como la espalda, huesos y las extremidades.
- Pirexia o fiebre
- Fatiga: cansancio y falta de energía
- Astenia o fatiga crónica
- Dolor torácico
- Reacciones en el lugar de la inyección, tales como eritema (enrojecimiento), dolor u otras no especificadas.
- Pérdida de peso.
Frecuentes
- Sepsis (infección en la sangre): bacteriana, vírica y micótica
- Sepsis neutropénica: condición en la que hay presencia de síntomas de infección, fiebre y reducción de neutrófilos (glóbulos blancos).
- Infección de las vías respiratorias (incluye las vías respiratorias altas y bronquitis),
- Infección de las vías urinarias
- Celulitis: infección aguda de origen bacteriano que ocurre en la piel
- Diverticulitis: infección y/o inflamación de los divertículos del intestino.
- Infección micótica oral
- Sinusitis o inflamación de los senos paranasales.
- Faringitis o inflamación de la faringe.
- Rinitis: molestias e inflamación de la mucosa nasal
- Herpes simple
- Infección cutánea
- Pancitopenia: reducción anormal de los glóbulos rojos, glóbulos blancos y plaquetas.
- Insuficiencia medular: desaparición de las células de la médula ósea.
- Deshidratación
- Estado de confusión
- Ansiedad
- Hemorragia intracraneal o que ocurre dentro del cráneo.
- Síncope: pérdida momentánea del conocimiento asociada a una paralización de los movimientos del corazón y la respiración, de forma pasajera.
- Somnolencia
- Letargo o estado de mucho cansancio y somnolencia por tiempo prolongado.
- Hemorragia ocular y/o conjuntival
- Derrame pericárdico, acumulación de líquido en la cavidad pericárdica.
- Hipotensión o tensión arterial baja.
- Hipertensión o tensión arterial alta
- Hipotensión ortostática
- Hematoma
- Derrame pleural
- Disnea de esfuerzo
- Dolor faringolaríngeo
- Hemorragia gastrointestinal
- Hemorragia hemorroidal
- Estomatitis
- Hemorragia gingival o sangrado que ocurre en las encías
- Dispepsia: problema de la digestión que ocurre luego de las comidas, con presencia de náuseas, flatulencias, ardor, dolor y pesadez estomacal.
- Púrpura, afección que se manifiesta por la aparición de manchas rojas ocasionada por la acumulación de sangre debajo de la piel.
- Alopecia
- Urticaria
- Eritema
- Exantema macular o erupción cutánea (manchas) que se asocia a una infección.
- Espasmos musculares
- Mialgia
- Insuficiencia renal
- Hematuria o rastros de sangre en la orina.
- Elevación de la creatinina sérica
- Reacciones causadas por la inyección: equimosis, hematoma, induración, exantema, prurito, inflamación, decoloración, nódulo, hemorragia en el lugar de aplicación, malestar, escalofríos, etc.
Poco frecuentes
- Reacciones de hipersensibilidad
- Insuficiencia hepática
- Dermatosis neutrofílica febril aguda
- Pioderma gangrenoso: afección de la piel que se manifiesta con la aparición de úlceras (llagas grandes que causan mucho dolor)
- Acidosis tubular renal, se caracteriza por la presencia elevada de ácidos en la sangre debido a que los riñones no tienen la capacidad de eliminarlos apropiadamente.
Raras
- Síndrome de lisis tumoral
- Enfermedad pulmonar intersticial
- Necrosis en el lugar de inyección
Frecuencia no conocida
- Fascitis necrosante o infección aguda que compromete el tejido celular subcutáneo y la fascia.
Interacciones
Es importante evitar la asociación de la azacitidina con:
- Vacunas con virus vivos (varicela, sarampión, rubéola y parotiditis)
- Vacuna contra la tuberculosis (BCG)
- Belimumab
- Natalizumab
- Pimecrolimus
- Tacrolimus
- Leflunomida
- Roflumilast.
Supervisar cuidadosamente al paciente si se administra:
- Vacunas de virus atenuados
- Denosumab
- Trastuzumab.
Almacenamiento y conservación
Los viales de azacitidina sin abrir no ameritan condiciones especiales de almacenamiento más allá de las normales, que consiste en no exponer el producto a temperaturas extremas.
Este producto es de uso delicado y no debe ser almacenado a la vista de niños y mascotas.
El producto luego de ser reconstituido debe usarse inmediatamente, sin embargo si se conserva, no puede ser por más de ocho horas a temperaturas entre 2ºC y 8ºC. Hay que aclarar que esto queda a responsabilidad del usuario.
Los síndromes mielodisplásicos (MDS)
Los síndromes mielodisplásicos son un grupo de afecciones o trastornos que ocurren cuando las células productoras de sangre que se encuentran en la médula ósea sufren alteraciones y se transforman en células anormales, causando la disminución de una o más células sanguíneas.
Existen varios tipos de síndromes, estos dependen de los tipos de células sanguíneas comprometidas y algunos otros factores. Existen algunos casos en que estos pueden progresar y desencadenar un cáncer de las células de la médula ósea que se desarrolla y crece de manera rápida, conocido como leucemia mieloide aguda.
Tipos de síndromes mielodisplásicos
Para establecer los tipos de síndromes mielodisplásicos se utiliza un sistema de clasificación establecido por la Organización Mundial de la Salud, actualizado en el año 2016. Este sistema separa MDS en base a cómo se ven las células de la médula ósea en el microscopio entre otras cosas.
Actualmente este sistema de clasificación distingue seis tipos de síndromes mielodisplásicos (MDS), estos son:
MDS con displasia multilinaje
MDS con displasia unilinaje
MDS con sideroblastos en anillo
MDS con exceso de blastos
MDS con del(5q) aislada
MDS, no clasificable
Factores de riesgo
Existen algunos factores que pueden promover e influir en el desarrollo de los síndromes mielodisplásicos, entre estos se pueden mencionar:
1-Edad avanzada
Generalmente la edad avanzada es un factor muy relevante para este tipo de afecciones, pues suelen ser poco usuales o frecuentes en los individuos menores de 50 años y bastante usual, en los grupos mayores de setenta años de edad.
2-Sexo
Este tipo de trastornos aunque no se conoce la razón, es más común en pacientes masculinos que en los femeninos, muchos especialistas suponen que el hecho de que esta población sea mayor consumidor de cigarrillos o se exponga con mayor frecuencia a químicos en sus puestos de trabajos, tenga bastante relación.
3-Tratamientos para combatir el cáncer
En gran cantidad de casos de pacientes que han recibido con medicamentos de quimioterapia, han desarrollado síndromes mielodisplásicos, por lo que se considera otro factor de riesgo importante. Cuando este síndrome es ocasionado por un tratamiento anticanceroso, se le denomina síndromes mielodisplásicos secundario o síndromes mielodisplásicos asociado a tratamiento.
Estos son algunos fármacos que provocan MDS: mecloretamina, procarbazina, clorambucil, ciclofosfamida, ifosfamida, tenipósido, doxorrubicina, entre otros.
El desarrollo de un síndrome mielodisplásico secundario depende del:
- Tipo de fármaco y la cantidad recibida.
- Tipo de cáncer para el que se está recibiendo el tratamiento con quimioterapia. Además la combinación de estos productos farmacológicos con radioterapia incrementa mucho más el riesgo.
Muchos pacientes sometidos a trasplantes de médula ósea están también en riesgo de padecer síndromes como estos, debido a las dosis elevadas de quimioterapia a las que son expuestos. Sin embargo cabe destacar que sólo un grupo reducido de personas que reciben estos fármacos anticancerosos, presentará MDS posteriormente.
4-Síndromes genéticos
Los síndromes que son hereditarios son otro factor predisponente a sufrir en el futuro un síndrome mielodisplásico (MDS). Este tipo de afecciones están originados por mutaciones o anomalías en los genes que han sido heredados de los padres. Entre los más comunes encontramos:
- Anemia de Fanconi presencia de un gen anormal que daña las células.
- Síndrome de Shwachman-Diamond: trastorno hereditario que compromete algunas partes del organismo, tales como la médula ósea, el páncreas, etc.
- Anemia de Diamond Blackfan, es una afección de la médula ósea que no tiene la habilidad de generar células sanguíneas.
- Trastorno plaquetario familiar con propensión a padecer malignidad mieloide
- Neutropenia congénita grave
- Disqueratosis congénita o también conocido como síndrome de Zinsser Egman-Cole, es una dermatosis muy poco usual, se caracteriza por hiperpigmentación reticulada de la piel, pancitopenia progresiva, entre otros signos.
5-Tabaquismo
Como bien es sabido el fumar incrementa la posibilidad de sufrir muchas enfermedades y trastorno, en este caso con el MDS no es la excepción. Gran cantidad de personas están muy clara que fumar genera cáncer de pulmón y en otras partes del cuerpo, aun cuando no están directamente en contacto con el humo.
Las sustancias presentes en el humo del cigarro y que son las responsables del cáncer son absorbidas por la sangre cuando pasa por los pulmones, esto le da la facilidad de esparcirse, contaminar y afectar muchas partes del organismo.
6-Síndrome mielodisplásico familiar
En algunos casos existen familias donde este síndrome se presenta con mucha frecuencia, siendo la causa principal aunque no la única una mutación genética común en ella, en otros casos el origen no es muy claro.
7-Exposición ambiental
Existen ciertos agentes y sustancias tóxicas que se encuentran en determinados ambientes y que al exponerse a ellas generan afecciones de salud, y que también se han relacionado con MDS:
- La exposición a dosis elevadas de radiación, por ejemplo en el caso de accidentes nucleares incrementa el riesgo de padecer MDS.
- El contacto prolongado con el benceno y ciertas sustancias químicas que usualmente se emplean en las industrias del petróleo y del caucho.
Tratamientos para síndromes mielodisplásicos
La quimioterapia es la aplicación de ciertos fármacos para la terapia de enfermedades como por ejemplo el cáncer. Los medicamentos de quimioterapia tienen diferentes presentaciones, se pueden dosificar como comprimidos, otros se inyectan con una jeringa en una vena o músculo.
Son medicamentos considerados sistémicos porque al entrar al torrente sanguíneo, alcanzan la mayoría de zonas los tejidos y órganos del cuerpo, cualidad que lo hace muy útil y apropiado para la terapia de afecciones como el síndrome mielodisplásico (MDS) que no se localiza en una sola parte del cuerpo. El objetivo principal de este tratamiento denominado quimioterapia es destruir las células anormales, y permitir el desarrollo y crecimiento de células normales.
Algunos de los medicamentos empleados en la quimioterapia son:
- Los agentes hipometilantes
Este tipo de producto farmacológico influye en la forma de controlar algunos genes que están en el interior de la célula, específicamente permiten activar los genes que se involucran en la maduración de la célula y elimina aquellas células que se dividen con mucha rapidez. Algunos de estos medicamentos son la azacitidina (Vidaza) y la decitabina (Dacogen).
En muchos casos el tratamiento de los síndromes mielodisplásicos con alguno de estos medicamentos ayudan eficientemente con los recuentos sanguíneos, evitando la aplicación de transfusiones de sangre, reduciendo o evitando la posibilidad de sufrir de leucemia, mejorando la calidad de vida del individuo y ayudando a extender su supervivencia.
Los regímenes de aplica varían dependiendo del medicamento, por ejemplo la azacitidina se coloca dentro la piel (subcutánea) o en una vena (IV), durante siete días seguidos una vez al mes. La decitabina se administra inyectando en una vena (IV) durante tres horas cada 8 horas, esto durante tres días, repitiendo el proceso cada seis semanas. También se administra por vía intravenosa por espacio de una hora, diariamente por cinco días seguidos, repitiendo cada cuatro semanas.
Los medicamentos hipolipemiantes causan mucho de los efectos secundarios que producen los productos para quimioterapia convencionales, pero sus efectos secundarios o adversos suelen ser generalmente más suaves o leves.
Unos de los efectos secundarios de estos fármacos es la disminución pronta de los recuentos de células sanguíneas, que generalmente son reversibles pues mejoran a medida que el medicamento hace su efecto. Además destacan otros efectos secundarios como la fiebre, las náusea, los vómitos, la diarrea o por el contrario el estreñimiento, el cansancio, fatiga y debilidad.
- Productos de quimioterapia convencionales
Estos medicamentos de quimioterapia no son tan apropiados o útiles para este síndrome como los agentes hipometilantes, por esta razón no se emplean muy a menudo. Aunque existen casos de MDS que están propenso a progresar y transformarse leucemia mieloide aguda, implementando entonces en estos individuos el mismo tratamiento de quimioterapia que los pacientes que padecen leucemia mieloide aguda.
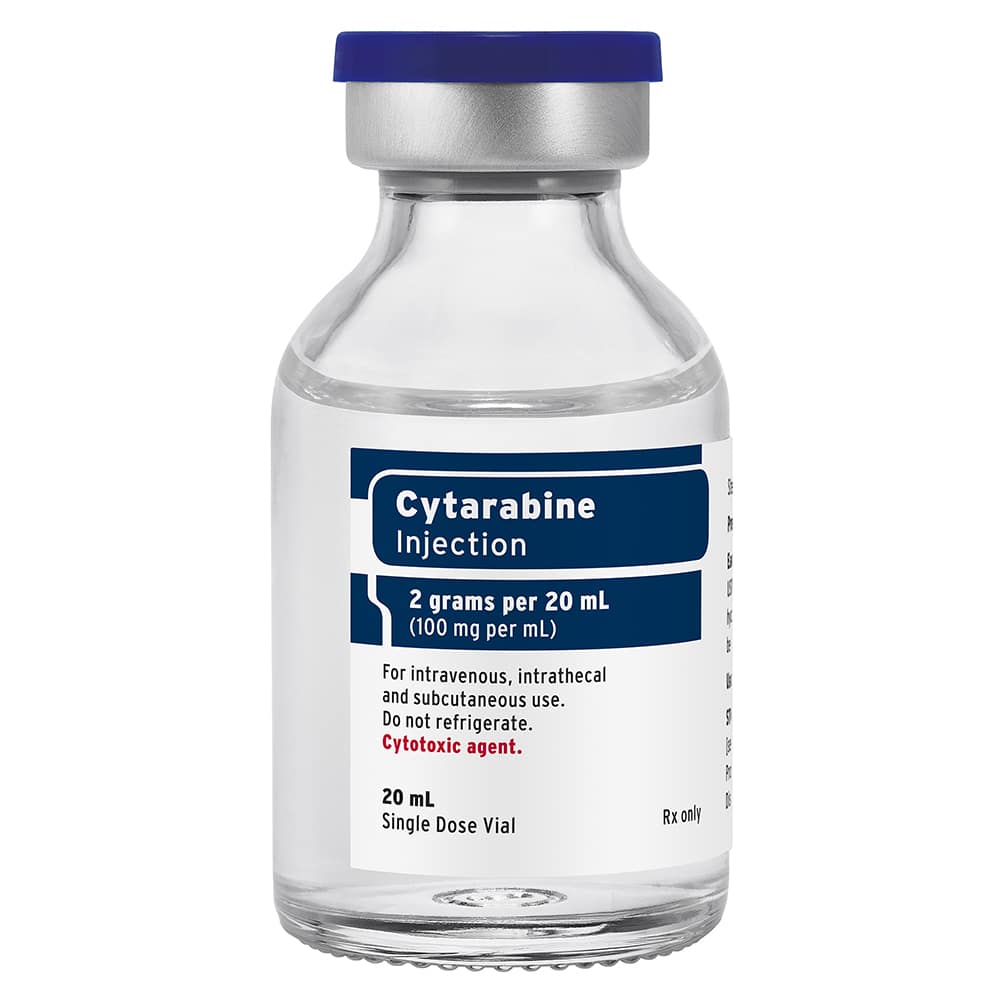
En este caso nombrado anteriormente, el medicamento de quimioterapia empleado con mayor frecuencia es la citarabina (ara-C), administrado como monoterapia en dosis pequeñas para controlar la enfermedad. La otra opción es administrar el régimen intenso que se utiliza en pacientes jóvenes con leucemia, lo que se traduce en una dosis mucho mayor de citarabina asociado a otros productos farmacológicos de quimioterapia.
Este tipo de tratamiento se emplea frecuentemente en los pacientes más jóvenes y en buenas condiciones de salud, con formas de síndrome mielodisplásico de alto riesgo, como el MDS con exceso de blastos. Entre los fármacos que pueden ser asociados con la citarabina son la idarubicina y la daunorubicina, entre otros medicamentos de quimioterapia.
Las personas que son tratadas con dosis más elevadas generalmente poseen mejores posibilidades de entrar en remisión. Pero hay que acotar que también suelen presentar efectos adversos más graves, que pueden ser potencialmente mortales, razón por la que este tipo de tratamientos lo administra personal con experiencia en el área directamente en el hospital; sin embargo con todo y estos riesgos, este tipo de terapia puede ser una opción efectiva para ciertos pacientes con MDS avanzados.
Si bien la quimioterapia representa una opción para pacientes que padecen diversas enfermedades, los medicamentos empleados para la misma causa muchas reacciones adversas o secundarias, que dependen principalmente del tipo de fármaco, la dosis de los mismos y la duración del tratamiento. Entre los efectos secundarios más usuales que aquejan a los pacientes están la caída del cabello o alopecia, úlceras en la boca, disminución del apetito, náusea y vómitos que pueden ser muy frecuentes y recuentos bajos de las células de la sangre.
Ciertamente los pacientes con MDS presentan recuentos bastante bajos de células sanguíneas entre los signos de su enfermedad, hay que aclarar que esto suele empeorar mucho más, antes de manifestarse la mejoría esperada. (Ver articulo: Capecitabina)
https://youtu.be/N59yq1oC4g8
Actualizado el 16 enero, 2020